medicamente - compuși chimici de origine naturală sau sintetică și combinațiile lor utilizate pentru tratamentul, prevenirea și diagnosticul bolilor umane și animale. De asemenea, medicamentele includ medicamente pentru a preveni sarcina (vezi . contracepție ). Lista fondurilor autorizate de Ministerul Sănătății din URSS pentru utilizare este cuprinsă în Registrul de stat al medicamentelor.
Baza celor mai multe opțiuni de clasificare existente L.S. este principiul sistemic al construcției lor, în conformitate cu care L.S. Ele sunt împărțite în grupuri în funcție de accentul predominant al influenței lor asupra funcțiilor sistemelor individuale ale corpului. Folosind acest principiu, printre L.S. puteți aloca fonduri care afectează funcțiile personalului științific central, inervația aferentă și eferentă, care acționează asupra sistemului cardiovascular, afectând funcțiile sistemului respirator, digestia etc.
În cadrul fiecăruia dintre grupurile identificate după principiul sistemului, L.S. clasificate cel mai des după principalele lor efect farmacologic (de exemplu, somnifere, analgezice, anestezice locale, coleretice, laxative etc.) sau în conformitate cu principiul farmacoterapeutic (de exemplu, antiepileptic, antiparkinsonian, antiaritmic etc.).
medicamentecare afectează inervația eferentă, ele se disting în principal prin localizarea și natura acțiunii la nivelul sistemelor specifice de receptori: agenți de blocare colinomimetici, anticolinergici, adrenomimetici și adrenergici. O sistematizare mai detaliată a acestui grup ținând cont de direcția acțiunii lor asupra anumitor tipuri de receptori colinergici și adrenergici (de exemplu, m-colinomimetic, m-anticolinergic, m- și n-colinomimetic, a-adrenomimetic, b-adrenomimetic, blocant a-adrenergic, b-adrenergic, etc. ).
În unele cazuri, L.S. sistematizați după principiul organului (de exemplu, glicozide cardiace, medicamente uterine etc.) sau mecanismul de acțiune (de exemplu, agenți anticolinesteraza, inhibitori de monoaminoxidază etc.), conform L.S. la anumite clase de substanțe de natură biogenă (de exemplu, preparate vitaminice, hormonale și enzimatice), în funcție de conținutul din HP elemente biologice active (de exemplu, preparate de sodiu, potasiu, calciu, iod etc.), precum și o serie de alte semne.
Clasificarea L.S. în subgrupurile identificate prin caracteristicile de mai sus, se realizează în principal în conformitate cu structura chimică a preparatelor (de exemplu, somnifere din seria alifatică, derivați ai acidului barbituric, derivați ai benzodiazepinei, piridinei și ai altor compuși heterociclici); prin mecanismul de acțiune (de exemplu, mijloace curariform de efecte depolarizante și nedepolarizante); conform principiului acțiunii (de exemplu, anticoagulantele directe și nu) acțiune directă); după sursă (de exemplu, digitalis, strophanthus, crinul văii).
Pentru a indica unele grupuri, L.S. în versiunile existente ale clasificării lor, în unele cazuri, continuă să fie folosite nume stabilite istoric, care nu corespund destul de bine ideilor moderne despre localizarea, mecanismul și natura acțiunii grupurilor de medicamente desemnate cu aceste nume (de exemplu, antiseptice, desensibilizante).
Alături de efectele considerate terapeutice, aproape toate HP în anumite condiții, ele pot provoca reacții secundare nedorite, exprimate într-un grad sau altul (vezi Alergia la medicamente, Dependența de droguri, Efectele secundare ale medicamentelor ), și cu o supradoză a fenomenului intoxicație.
Efect farmacologic în mare măsură depinde de concentrația lor în organe și țesuturi, care la rândul său se datorează proceselor de absorbție, distribuție (inclusiv depunerea) în organe și țesuturi, biotransformare și excreție din corp. Informații despre procesele enumerate, aplicate unui anumit L.S. alcătuiesc caracteristica farmacocinetică a acestuia (vezi Farmacocinetica ). Caracteristici farmacodinamice include efecte biochimice și fiziologice,
care apar în organism sub influența HP, localizarea și mecanismele acțiunii lor (vezi farmacodinamie ).Acțiunea L.S. pe corp este determinat de o serie de factori. În funcție de doză sau concentrație, viteza de dezvoltare, severitatea, durata și, în unele cazuri, natura efectului se modifică.
Sensibilitate la HP variază cu vârsta. Nou-născuții sunt mai sensibili la mulți. datorită dezvoltării slabe a funcțiilor de barieră ale organismului, a lipsei de activitate a sistemelor enzimatice implicate în biotransformarea HP, precum și a caracteristicilor reactivității receptorilor. La bătrânețe, absorbția HP încetinește, biotransformarea lor și rata excreției de către rinichi, ceea ce duce la o sensibilitate mai mare a persoanelor în vârstă la acțiunea majorității HP
Unele diferențe în acțiunea lui L.S. determinat de sex, care poate fi asociat într-o anumită măsură cu influența hormonilor sexuali asupra metabolismului HP, precum și cu capacitatea hormonilor sexuali de a schimba interacțiunea HP cu receptori.
În ceea ce privește intensitatea și durata acțiunii unui număr de LS (somnifere, analgezice, antihistaminice, hormoni etc.) ritmuri biologice. Modificări ale eficacității terapeutice și a efectelor toxice parțial datorită farmacocineticii (absorbție, metabolism, eliminare) la diferite ore ale zilei.
Reacțiile organismului la introducerea HP depind de starea organelor și sistemelor, în special de patologia în care sunt prescrise. Deci, acțiunea stimulanților activității nervoase este mai accentuată atunci când funcțiile sistemului nervos sunt inhibate, medicamentele antipiretice reduc semnificativ temperatura corpului doar cu febră. La pacienții cu Yu renală, scăderea excreției renale de L.S. și o schimbare în farmacocinetica lor. Ca urmare, atunci când se aplică doze terapeutice ale unui număr de L.S. la persoanele cu insuficiență renală, pot fi observate efecte secundare și toxice. în legătură cu care este necesară reducerea dozelor unice și zilnice ale acestor fonduri. Încălcările funcției hepatice pot crește, de asemenea, severitatea acțiunii unor HP. datorită slăbirii proceselor de biotransformare și limitării vitezei de excreție cu bila.
Diferențe în sensibilitatea individuală a organismului în raport cu L.
a. în unele cazuri, din cauza factorilor genetici (vezi pharmacogenetics ). Caracteristicile genetice ale funcționării diferitelor sisteme enzimatice pot duce la încetinirea biotransformării L.S. și în acest sens, pentru a îmbunătăți efectul lor terapeutic sau manifestarea efectelor toxice atunci când utilizați L.S. în doze terapeutice. Accelerarea proceselor de biotransformare ca urmare a creșterii activității enzimelor presupune o slăbire a efectului terapeutic al L.S. Încălcarea cursului normal al reacțiilor biochimice poate provoca apariția unor efecte toxice complet neobișnuite.Cu numirea simultană a două sau mai multe HP ca urmare a interacțiunii lor, se pot observa modificări ale activității farmacologice, manifestate sub formă de sinergism, antagonism sau sinnergoantagonism. Ultimul tip de interacțiune este exprimat prin întărirea reciprocă a unor efecte ale combinației aplicate de L.S. și în același timp slăbindu-i pe alții.
În centrul interacțiunii L.S. pot exista diverse procese farmacocinetice: modificări ale vitezei și gradului de absorbție în tractul gastrointestinal în funcție de creșterea sau scăderea pH-ului conținutului stomacului și duodenului prin administrarea de antiacide și alte medicamente; accelerarea sau încetinirea vitezei de golire a stomacului sau a motilității intestinale prin administrarea de laxative sau astringenți; modificări ale intensității și naturii secreției în tractul gastro-intestinal, alimentarea cu sânge a organelor abdominale, permeabilitatea mucoasei intestinale pentru L.S. și altele
Unii L.S. poate afecta gradul de legare a altor agenți de proteinele plasmatice, modificând astfel concentrația activă a acestora. Este deosebit de semnificativă interacțiunea similară pentru HP-urile care se leagă bine de proteine \u200b\u200bși au o mică lărgime de efect terapeutic (anticoagulante, glicozide cardiace etc.). În centrul interacțiunii unor L.S. este efectul asupra metabolismului lor prin inducerea enzimelor implicate în procesul de biotransformare a HP sau prin suprimarea activității acestora.
Apariția reacțiilor adverse în procesul de interacțiune (slăbirea efectului terapeutic, creșterea efectelor secundare, apariția de noi efecte toxice etc.) înseamnă incompatibilitatea medicamentelor.
La utilizarea repetată a L.
a. în aceeași doză, efectul lor poate crește și scade. Consolidarea efectelor terapeutice sau secundare ale HP se poate datora acumulării substanțelor farmacologic active în organism sau efectelor pe care le provoacă (vezi acumulare ). Reducerea efectului terapeutic cu utilizarea repetată de L.S. numită dependență (vezi Dependența de droguri ). Utilizare pe termen lung o serie de HP cu activitate psihotropă poate provoca dezvoltarea sindromului dependența de droguri.Printre L.S. emit toxice și puternice. În Farmacopeea de Stat a URSS, acestea compun lista A și, respectiv, lista B. LS este atribuită listei A (otrăvuri - Venena), a căror scop, utilizare, dozare și depozitare ar trebui să fie efectuate cu precauție extremă datorită toxicității ridicate. Aceeași listă include HP, care provoacă dependență de droguri. Lista B (puternic - Heroica) include HP, scopul, utilizarea, dozarea și stocarea acestora trebuie efectuate cu precauție, deoarece utilizarea lor fără supraveghere medicală poate duce la complicații. Pentru L. otrăvitoare și puternice L.S. se stabilesc dozele unice și zilnice maxime mai mari, care sunt administrate în Farmacopeea. Aceste doze sunt destinate adulților care au împlinit vârsta de 25 de ani.
În farmacii, L.S., incluse în listele A și B, se eliberează numai pe bază de rețetă. L. p., În legătură cu listele A și B, sunt păstrate în conformitate cu regulile date în instrucțiuni speciale aprobate de Ministerul Sănătății din URSS. Substanțele otrăvitoare și puternice sunt depozitate separat de altele. în seifuri și dulapuri speciale, pe interiorul cărora trebuie să figureze inscripții A. Venena (cu o listă de substanțe depozitate, dozele lor unice, zilnice) sau B. Heroica. L. p. Lista A este păstrată în seifuri sau dulapuri care sunt blocate constant, care sunt sigilate după muncă. Dulapuri cu L.S. Lista B este blocată la sfârșitul zilei de lucru.
ref.: Farmacologie clinică, ed. VV Zakusova, M., 1978; Mashkovsky M.D. Medicamente, t. 1-2. M., 1988; Kharkevich D.A. Farmacologie, M., 1987.
L. 14 Medicamente. terapiya.doc
Prelegere 14.DROGURI -
CREAREA ȘI APLICAȚIA LOR
1. Conceptul de droguri.
medicinalsubstanță Noe - Acesta este un compus chimic de origine naturală sau sintetică, care este principalul principiu activ care determină proprietățile medicinale. Face parte din medicament.
Materii prime medicinale este o sursă de substanță medicinală. Cele mai frecvente și cunoscute materii prime medicinale includ multe plante, atât sălbatice, cât și cultivate de ferme specializate. A doua sursă de materii prime medicinale sunt organele și țesuturile diferitelor animale, produsele vitale ale ciupercilor și bacteriilor, din care se obțin hormoni, enzime, antibiotice și alte substanțe biologice active. Un rol important în acest sens îl are ingineria genetică, ceea ce face posibilă obținerea de substanțe necunoscute anterior. A treia sursă sunt niște derivați naturali și sintetici. După tratamentul adecvat al materiei prime medicamentoase, se obține o substanță medicamentoasă activă.
Potrivit din metoda de prelucrare a materiilor prime medicinale obțineți medicamente galenovy și novogalenovye.
Ha-Lenovomedicamentele sunt medicamente cu compoziție chimică complexă obținute din părți ale plantelor sau țesuturilor animale. Conțin compuși activi în combinație cu substanțe de balast. Preparatele galenice includ infuzii, decocturi, tincturi, extracte, siropuri etc.
novogalenovyh preparatele sunt extracte de alcool cu \u200b\u200bapă din materii prime medicinale vegetale cu un grad ridicat de purificare, cu îndepărtarea tuturor substanțelor de balast. Datorită acestei purificări, preparatele pot fi administrate parenteral.
^ medicament (medicină) - aceasta este „orice substanță sau produs utilizat sau planificat pentru a fi utilizat pentru a modifica sau a investiga sisteme fiziologice sau condiții patologice în beneficiul beneficiarului” (definiția grupului științific OMS), poate conține alte substanțe care asigură forma sa stabilă. Termenii „medicament” și „medicament” sunt folosiți în mod interschimbabil. Medicamentul poate avea o singură componentă sau compoziție complexă cu eficacitate profilactică și terapeutică. În Federația Rusă, medicamentele sunt cele care sunt aprobate de către Ministerul Sănătății în modul prescris.
^ medicament este asta medicament la gatapentru formularul de cerere. Acesta este un medicament dozat într-o formă de dozare adecvată pentru utilizare individuală și formulare optimă, cu o adnotare despre proprietățile și utilizarea sa.
^ Forma de dozare - condiție fizicămijloace medicamentoase convenabil pentru utilizare (vezi mai jos).
Pentru toate prevederile de mai sus sunt elaborate stan-săgeți, aprobat de agențiile guvernamentale (Comitetul farmacologic, Comitetul de farmacopee).
Toate medicamentele sunt împărțite de treigrupuri ținând cont de posibilele lor toxiceefecte asupra corpului uman dacă este utilizat necorespunzător. Listele acestor medicamente sunt prezentate în Farmacopeea de Stat. K listaA (Venena - otrăvuri) sunt medicamente, ale căror scop, utilizare, dozare și depozitare, din cauza toxicității ridicate, trebuie efectuate cu precauție extremă. Această listă include, de asemenea, medicamente pentru dependența de droguri. K listaB (droguri cu potență eroică) sunt medicamente ale căror prescriere, utilizare, dozare și depozitare trebuie efectuate cu precauție în legătură cu posibile complicații ale utilizării lor fără supraveghere medicală. Grupa a treia - medicamente eliberate din farmacii fără prescripție medicală.
Reteta se numește instrucțiunea scrisă a medicului companiei farmaceutice în vacanță sau cu privire la prepararea medicamentelor la pacient cu instrucțiuni de utilizare a acestuia. O rețetă este un document legal pe care doar un medic îl poate scrie. rețetă - apelul medicului la farmacist cu privire la eliberarea de medicamente către pacient, indicând forma de dozare, doza și metoda de aplicare. O rețetă este un document medical, legal și monetar în cazul distribuirii gratuite sau preferențiale a medicamentelor. Prescrierea și distribuirea medicamentelor în conformitate cu acestea se efectuează în conformitate cu „Regulile de prescripție”, „Regulile pentru păstrarea înregistrării și eliminarea substanțelor otrăvitoare și potențiale” și a altor documente oficiale care sunt determinate de ordinele Ministerului Sănătății din Federația Rusă. Medicamentele preparate într-o farmacie sau o companie de prescripție farmaceutică situată în farmacopeea sunt numite ofitsinalny-e, iar cele care sunt pregătite în conformitate cu prescripțiile medicului sunt numite manitraularea.
La forme speciale fondurile sunt prescrise din lista substanțelor narcotice (capabile să provoace dependența de droguri - dependența). Analgezice narcotice, psiostimulante (amfetamină, dexamfetamină și compuși similari). Antitusive narcotice (codeină, fosfat de codeină, clorhidrat de etilmorfină). Hipnotice (noxiron, sodiu etaminal etc.) Medicamente anorexigenice (fepranon, desopimon, etc.) Clorhidrat de cocaină, sombrevină.
Rețeta de droguri trebuie să fie scrisă de mâna medicului care a semnat-o și să fie certificată printr-o sigilie și semnătură personală. În plus, rețeta este semnată de medicul șef al instituției medicale sau de adjunctul său și este certificată printr-un sigiliu rotund. Această procedură de prescriere este definită pentru medicamente cu activitate anabolică (steroizi anabolici) și efecte intoxicante - fenobarbital, ciclodol, clorhidrat de efedrină, clonidină ( picături pentru ochiFiole).
^ La alte forme de prescripție medicală formulare tur sunt prescrise antipsihotice, tranchilizante, antidepresive, medicamente care conțin alcool etilic etc.
Peste tejghea, în ordinea vânzării manuale, medicamentele sunt distribuite: analgin cu amidopirină 0,25 fiecare (tab.), avisan, decamevit, Vali-dol, preparate valeriene, picături de Zelenină, unguent Vishnevsky, nitroglicerină etc. Prescripția pentru anestezie este interzisă pentru pacienții ambulanți , cloroetil, fentanil etc.
Rețetele constând dintr-o substanță medicinală sunt numite simplu,din două sau mai multe substanțe - slozhny-e.În rețetele complexe se folosește următoarea ordine de medicamente pentru scriere: 1) medicamentul principal; 2) agenți auxiliari (îmbunătățirea sau slăbirea acțiunii medicamentului principal), substanțe care îmbunătățesc gustul sau mirosul medicamentului sau reduc proprietățile iritante (corective); 3) substanțe formative (medicamente care conferă medicamentului o anumită consistență).
Doze de medicamente. Pentru acțiunea corectă a medicamentelor, acestea trebuie utilizate într-o doză adecvată. Doza este cantitatea de medicamente introdusă în organism și are un efect specific asupra acestuia. Puterea medicamentului este determinată de doză și de ordinea administrării acestuia.
doză - cantitatea de substanță medicamentoasă introdusă în organism și este exprimată în unități de masă sau volum ale sistemului zecimal și este indicată prin cifre arabe. Numărul de grame întregi este separat de o virgulă. Pentru o unitate de greutate din rețetă se ia 1 g - 1,0; per volum de unitate - 1 ml. Când luați medicamente, este important să luați în considerare faptul că în 1 lingură. l. contine 15 g de apa, in 1 lingura. - 5 g; în 1 g de apă - 20 picături; în 1 g alcool - 47-65 picături.
^ După modul de acțiune, doza poate să fie minim, terapeutic, toxic și letal.
Acțiune minimăvuyuschaya(Prag) doză- aceasta este cantitatea minimă posibilă de medicament care poate avea efect terapeutic.
^ Doza terapeutică - aceasta este cantitatea de medicament care depășește doza minimă eficientă, ceea ce dă efectul terapeutic optim și nu are un efect negativ asupra organismului uman. Cel mai des utilizat în practica medicală doza terapeutică medieoferind în cele mai multe cazuri efectul terapeutic optim fără efecte patologice.
Doza toxică -aceasta este cea mai mică cantitate de medicamente care poate provoca un efect toxic asupra organismului. Pentru substanțe toxice și puternice, indicați dozele maxime unice și zilnice pentru adulți și copii, în conformitate cu vârsta pacientului. În caz de supradozaj de substanțe sau înlocuirea unui medicament cu altul, poate apărea otrăvire.
^ Minimal letal (Lethal) dozănumită cantitatea unei substanțe medicinale care poate duce la moarte.
În funcție de cantitatea de cerere pe zi, doza poate fi o singură dată (single) și indemnizație zilnică.
De asemenea, ele disting:
Doză fixă. Multe medicamente au efectul clinic dorit în dozele de mai jos toxic (diuretice, analgezice, contraceptive orale, agenți antibacterieni etc.) și variabilitatea individuală nu este semnificativă.
^ Doze variate dificil de corectat. Selecția adecvată a dozei este dificilă, deoarece rezultatul terapeutic final este dificil de cuantificat, de exemplu, starea de depresie sau anxietate, sau efectul se dezvoltă lent, de exemplu, cu tireotoxicoză sau epilepsie, sau variază în funcție de procesul patologic (pentru tratamentul cu corticosteroizi).
^ Doze variabile, ușor de corectat . Funcțiile vitale sub influența medicamentelor se pot schimba semnificativ și rapid, cum ar fi tensiunea arterială și glicemia. Reglarea dozei poate fi efectuată cu exactitate, deoarece efectul medicamentului poate fi cuantificat. Pentru terapia cu corticosteroizi de substituție, sunt selectate și doze individuale.
^ Doza maximă tolerată . Medicamentele care nu permit obținerea efectului terapeutic ideal datorită reacțiilor nedorite (anticancer, antibacterian) sunt utilizate în doze maxime tolerate, adică sunt crescute până când apar reacții adverse, apoi sunt ușor reduse.
minim doză tolerată. Acest principiu de dozare este utilizat mai rar, de obicei cu administrarea prelungită de corticosteroizi în boli inflamatorii și imunologice, de exemplu, cu astm bronșic, artrită reumatoidă. Doza care determină o îmbunătățire simptomatică poate fi atât de mare încât reacțiile adverse severe sunt inevitabile. Pacientul primește o doză care îi atenuează starea și este în siguranță. Aceasta este o sarcină dificilă.
^ Doza inițială asigură efectul dorit și nu provoacă reacții toxice.De multe ori la fel cu doza de întreținereoferind stabilitate păstrând efectul terapeutic.
^
2. Forme de dozare.
Medicamentele sunt utilizate în diferite forme de dozare.
Formele de dozare pot fi tare, lichid, moale.
1. Forme solide de dozare include pulberi, pulberi, tablete, pastile, drajeuri, capsule, granule și încărcături.
pulberinumite forme solide de dozare solide pentru uz intern și extern. Pudrele sunt simple (constând dintr-o substanță) și complexe (constând din mai multe ingrediente), împărțite în doze separate și nu împărțite. În funcție de calitatea măcinării, pulberile sunt diferențiate în mari (trebuie dizolvate), mici (utilizate în interior) și mai mici (pentru pulberi). Pulberile nediluate sunt potrivite pentru utilizare externă ( praf de praf) și sunt prescrise într-o cantitate de 5 până la 100 g.
capsuleele sunt numite cochilii speciale de substanțe medicinale pudrate, granulare, păstoase sau lichide destinate utilizării interne. Se recurge la capsule dacă medicamentele au un gust neplăcut (cloramfenicol etc.), un efect iritant asupra mucoaselor esofagului (aminofilină etc.) sau un miros neplăcut. Capsulele pot fi gelatină și amidon.
Pastile -formă solidă de dozare obținută prin presarea anumitor medicamente. Avantajele comprimatelor sunt ușurința de administrare, precizia dozajului, o durată de valabilitate relativ lungă și costuri reduse. Pentru a masca gustul comprimatelor și pentru a-și proteja conținutul de diverse influențe externe, comprimatele sunt acoperite.
Dragee -este o formă de dozare solidă pentru uz intern, obținută ca urmare a stratificării multiple a medicamentelor și excipienți pe granule de zahăr.
taxemedicamente este obișnuit să apelăm la amestecuri de mai multe tipuri de materii prime medicinale de plante zdrobite sau întregi, uneori cu un amestec de săruri și alți aditivi. Preparatele medicinale sunt disponibile în pungi, cutii și sticle de 50-200 g fiecare. Clătirile și loțiunile sunt preparate din preparate medicinale prin fierbere cu apă clocotită și infuzie, perfuzii pentru uz intern (ceai coleretic); inhalațiile se fac prin arderea preparatelor medicinale și prin inhalarea fumului în timpul atacurilor de astm (colectare anti-astm) etc.
2. Forme de dozare lichide include soluții, perfuzii, decocturi, tincturi, extracte lichide, mucus, emulsii și poțiuni.
soluțienumită formă de dozare transparentă formată din substanțe medicinale dizolvate complet într-un solvent. Ca solvent, se utilizează apă distilată, alcool, ulei, soluție izotonică de clorură de sodiu, glicerină și alte lichide. Există soluții pentru utilizare internă și externă. Soluțiile destinate utilizării interne sunt dozate cu linguri, deserturi, lingurițe și picături. Principalele forme de distribuire a soluțiilor injectabile sunt o fiolă și un flacon.
infuzie- Acesta este un extract din plante. Infuziile sunt preparate din părți ale plantelor uscate, de cele mai multe ori desprinse, (frunze, flori, ierburi). Pentru a pregăti infuzia, părțile plantelor trebuie zdrobite, turnate cu apă și încălzite într-o baie de apă timp de 15 minute, răcite timp de 45 de minute și filtrate.
decocțienumită extracție de apă din părțile dense ale plantelor (scoarță, rădăcini, rizomi etc.). Bulionul pentru gătit este încălzit timp de 30 de minute, apoi este răcit timp de 10 minute și filtrat la cald. Prescrieți perfuzii și decocturi pentru cel mult trei zile.
tincturănumite extracte alcool-apă sau alcool-eter din plante.
Extracte lichide -extracte concentrate din materiale vegetale. Pe rafturi și extracte sunt dozate în picături. Extractele pot fi lichide, solide și groase, astfel încât atunci când sunt scrise, acestea indică în mod necesar consistența. Aceste forme medicinale pot fi păstrate ani de zile.
amestecele sunt numite forme de dozare lichide pentru uz intern și extern, care sunt un amestec de anumite substanțe medicinale dizolvate în apă sau în suspensie în acesta. Mik-stura este dozat cu linguri.
3. Forme moi de dozare - unguente, linimente, paste, supozitoare, tencuieli.
unguentnumită formă de dozare aplicată extern. Baza unguentului este grăsimile animale, grăsimile hidrogenate, vaselina, lanolina, ceara galbenă, ceara albă etc.
alifie(unguent lichid) se numește o formă de dozare pentru uz extern, care are consistența unui lichid gros sau a unei mase gelatinoase, care se topește la temperatura corpului. Această formă de dozare este potrivită pentru măcinarea sau frecarea pielii. Bazele linimentului sunt uleiurile vegetale (floarea-soarelui, măsline, piersică, semințe de in etc.), grăsimea de cod, glicerina etc.
paste- Acestea sunt unguente, care includ substanțe asemănătoare pudrei (aproximativ 25%), care sunt făcute prin amestecarea ingredientelor pudră cu o bază topită. Dacă nu există suficientă substanță medicamentoasă sub formă de pulbere, atunci pentru a crea o consistență groasă se adaugă pulberi indiferente: amidon, talc etc. Pastele au o consistență groasă, rezistă mai mult timp pe suprafața afectată, au proprietăți absorbante și de uscare, care se compară favorabil cu unguentele.
tencuieli se lipesc de piele la temperatura corpului. Această proprietate de plasture este folosită pentru a fixa pansamentele, pentru a apropia marginile rănilor și pentru a preveni efectele externe asupra zonelor afectate și neprotejate.
^ Adezivi lichizi (adezivi pentru piele) se numesc lichide care lasă o peliculă după ce solventul se evaporă. Acest tip de plasture include o substanță medicinală și o bază (săruri de acizi grași, grăsimi, ceară, parafină, rășini etc.).
supozitoaresunt forme solide de dozare în condiții normale și se topesc sau se dizolvă la temperatura corpului. Supozitoarele sunt utilizate pentru introducerea în cavități (rect, vagin, uretra, pasaje fistuloase etc.) pentru expunerea locală la mucoasa. Supozitoare în diverse forme: rectal, vaginal și tije.
^
3. Farmacologie clinică.
Farmacologie clinică - O știință care studiază efectul medicamentelor asupra corpului unei persoane bolnave.
Farmacologia clinică are o apropiere conexiune cu diversedomenii de medicină și biologie. Succesele chimiei analitice, crearea de echipamente extrem de sensibile au făcut posibilă determinarea substanțelor medicamentoase din țesuturi și lichidele corporale în cantități neglijabile, studierea biotransformării și excreției lor din organism. Cunoașterea etiologiei și patogenezei bolii face posibilă nu numai crearea medicamentului necesar, ci și dezvoltarea unei metodologii pentru utilizarea acesteia. Educatorii moderni trebuie să cunoască elementele de bază ale farmacologiei clinice.
Termenul „soarta medicamentelor din organism” înseamnă orice schimbare în mișcarea (cinetica) unei substanțe și modificări ale moleculei (metabolismului) după introducerea în organism. Farmacologia ia în considerare efectul medicamentelor asupra organismului, folosind sistemul logic de gândire: medicament-organismîn care ambii membri interacționează activ între ei.
prin urmare secțiuni principale Farmacologia clinică este farmacodinamica și farmacocinetica. farmacodinamie („Medicina este un om”) studiază totalitatea efectelor și mecanismelor de acțiune ale unei substanțe medicinale asupra organismului și farmacocinetica („Omul - medicament”) - calea de intrare, distribuție, biotransformare și excreție de medicamente din organism. În plus, farmacologia clinică studiază reacții adverseapărute în timpul tratamentului, precum și caracteristici ale acțiunii medicamentelor în diferite afecțiuni (copilărie și bătrânețe, sarcină, prezența bolilor concomitente etc.), interacțiunile medicamentoase atunci când sunt utilizate împreună, efectul alimentelor asupra farmacocineticii medicamentelor și altele
Sarcinile farmacologia clinică sunt: \u200b\u200b1) testarea de noi agenți farmacologici; 2) dezvoltarea de metode pentru utilizarea cea mai eficientă și sigură a drogurilor; 3) studii clinice și reevaluarea medicamentelor vechi; 4) sprijin de informare și asistență consultativă pentru lucrătorii medicali.
Pe lângă problemele teoretice dezvoltate de farmacologia clinică, în practică rezolvă o serie de probleme: 1) selectarea medicamentelor pentru tratamentul unui anumit pacient; 2) determinarea celor mai raționale forme de dozare și a regimului de utilizare a acestora; 3) determinarea căii de administrare a medicamentului; 4) monitorizarea efectului medicamentului; 5) prevenirea și eliminarea reacțiilor adverse și a consecințelor nedorite ale interacțiunii substanțelor medicinale.
Rezultatul final eficacitatea tratamentului, siguranța acestuia pentru un pacient depinde un profesionist medical care este profund cunoscător în farmacologia clinică.
4. Farmacodinamica.
farmacodinamie („Medicina este o ființă umană”) studiază efectele și mecanismele de acțiune ale unei substanțe medicinale asupra oamenilor. Efectul medicamentelor asupra organismului poate fi diferit în funcție de calea ingerarii acestora, durata de utilizare, doza, vârsta, starea corpului și alți factori.
localmedicamentele au efect, al cărui efect se manifestă la locul de aplicare fără absorbție în sânge și răspândire în întregul corp (efect anestezic, astringent, cauterizant, iritant etc.). Efectul unei singure substanțe medicamentoase nu poate fi absolut local: unele reacții reflexe ale organismului apar întotdeauna și, prin urmare, acest concept este relativ.
resorbtiv(Total) numită o astfel de acțiune în care există absorbția (resorbția) substanțelor în sânge. Efectul resorptiv poate fi excitant sau inhibitor etc.
Principalul lucruefectul unui medicament este o acțiune, a cărei manifestare a fost calculată pentru prima dată în aplicarea sa.
lateralacțiune. Poate fi neutru sau negativ. Acțiunile considerate ca reacții adverse la o boală pot deveni centrale în tratamentul altei boli. De exempluefect inhibitor al difenhidraminei asupra sistemului nervos centralsistemul este efect secundar în tratamentul alergiilorboli iCal. În același timp, luând în considerare acest efectdifenhidramina este utilizată ca pastilă de dormit pentruinsomnie.
direct(Initial) se numește o acțiune, al cărei efect terapeutic este asociat cu efectul direct al unei substanțe medicinale asupra unui organ sau țesut bolnav. De exempluglicozide cardiace datorate acțiunii directe asupra cardiaceimușchiul îmbunătățește funcția inimii.
indirect(Indirect) acțiunea este răspunsul organismului la modificările primare cauzate de substanța medicamentoasă. Deci, glicozide cardiace, nefiind urinăprin mijloace de curse, datorită circulației sanguine îmbunătățiteși reducerea edemului la pacienții cardiaci duce la creșterediureza ny. Efectul diuretic (diuretic) al inimii -glicozidele în acest caz sunt indirecte sau secundareary.
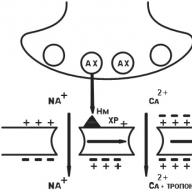
reflexo acțiune este un efect care este realizat ca urmare a unui reflex care apare atunci când o substanță medicamentoasă acționează asupra terminațiilor nervoase sensibile ale pielii, membranelor mucoase, pereților vaselor, de exemplu, expansiunea vaselor de sânge ale inimii în timpul iritării receptorilor orali reci cauzate de validol, mentol.
reversibilefect - dacă schimbările în organism cauzate de acțiunea unei substanțe medicinale trec după un timp fără urmă (de exemplu, narcatic, somnifere, anesteziere etc.). În caz contrar, acțiunea este ireversibil(de exemplu, efect cauterizant).
^ Acțiune selectivă - dacă efectul medicamentului este limitat doar de efectul asupra oricărui organ, elemente tisulare, funcție (de exemplu, efectul apomorfinei asupra centrului de vărsături, morfină asupra centrelor de durere, cocaină asupra receptorilor sensibili etc.).
etiotropicnumită acțiune care are ca scop selectiv eliminarea cauzei bolii. De exemplumăsuri, sulfonamidele opresc dezvoltarea agenților patogeniinfecții coccale (erizipelă, amigdalită, pneumonie etc.); mouse-yak acționează asupra agentului cauzal al sifilisului, Akrikhin - asupradeșteptarea malariei, etc .; preparate de iod pentru gâscă,nimeni în vatra în care apa nu conține puțin din acest element,compensa deficiența sa; antidoturile sunt utilizate pentru otrăvirelenea etc.
simptomaticacțiunea, spre deosebire de etiotrop, nu elimină cauzele bolii, ci doar ameliorează sau slăbește simptomele care o însoțesc, de exemplu, somniferele sunt utilizate pentru insomnie, laxative - pentru constipație, antipiretice - pentru temperaturi ridicate.
^
5. Farmacocinetica și etapele acesteia.
Farmacocinetica („Omul - medicament”) - studiază efectul organismului asupra unei substanțe medicinale, calea sa de intrare, distribuție, biotransformare și excreție de medicamente din organism. Sistemele fiziologice ale organismului, în funcție de proprietățile înnăscute și dobândite, precum și metodele și căile de administrare a medicamentelor, vor schimba soarta substanței medicamentoase în grade diferite. Farmacocinetica substanței medicamentoase depinde de sex, vârstă și natura bolii.
Principalul indicator integral pentru evaluarea soartei medicamentelor din organism este determinarea concentrația acestor substanțe și metaboliții lor în fluide, țesuturi, celule și organele celulare.
Durata acțiunii medicamentelor depinde de proprietățile farmacocinetice ale acestuia. ^ înjumătățire plasmatică prin eliminare - timpul necesar pentru curățarea plasmei din sânge de o substanță medicamentoasă cu 50%.
Etapele (fazele) farmacocineticii. Mișcarea unei substanțe medicamentoase și o modificare a moleculei sale în organism este o serie de procese secvențiale absorbție, distribuțiedistribuție, metabolism și excreție (excreție)medicamente. Pentru toate aceste procese, penetrarea lor prin membranele celulare este o condiție prealabilă.
Trecerea drogurilor prin membranele celulare.
Penetrarea medicamentelor prin membranele celulare este reglementat procese naturale filtrare prin difuzieși transport activ.
difuziunebazat pe tendința naturală a oricărei substanțe de a trece dintr-o regiune cu concentrație ridicată spre o regiune cu concentrație mai mică.
filtrare. Canalele de apă din locurile de legătură strânsă dintre celulele epiteliale adiacente trec prin pori numai unele substanțe solubile în apă. Moleculele neutre sau neîncărcate (adică non-polare) pătrund mai rapid, deoarece porii au o sarcină electrică.
^ Transport activ - acest mecanism reglează mișcarea anumitor medicamente în sau din celule împotriva unui gradient de concentrație. Acest proces necesită energie și se întâmplă mai repede decât transferul substanțelor prin difuzie. Moleculele cu o structură similară concurează pentru moleculele purtătoare. Mecanismul de transport activ este foarte specific pentru anumite substanțe.
^ Unele caracteristici ale organelor membranelor celulare.
Creierul și lichidul cefalorahidian. Capilarele din creier diferă de majoritatea capilarelor din alte părți ale corpului prin faptul că celulele lor endoteliale nu au spații prin care substanțele pătrund în fluidul extracelular. Celulele endoteliale capilare legate strâns între ele, conectate la membrana subsolului, precum și un strat subțire de procese de astrocite, împiedică sângele să contacteze țesutul creierului. Acesta creierul de sânge o barieră previne pătrunderea anumitor substanțe din sânge în creier și lichidul cefalorahidian (LCR). solubil în grăsime substanțele nu pătrund prin această barieră. Dimpotrivă solubil în grăsimi substanțele pătrund cu ușurință bariera sânge-creier.
placenta. Viloze corionice, constând dintr-un strat de trofoblaste, adică Celulele care înconjoară capilarele fătului sunt cufundate în sângele matern. Fluxul sanguin al femeii însărcinate și al fătului este separat de o barieră, ale cărei caracteristici sunt aceleași ca în toate membranele lipidice ale corpului, adică. este permeabil numai la substanțele solubile în grăsimi și nepermeabile la substanțele solubile în apă (mai ales dacă greutatea lor moleculară relativă (OMM) depășește 600). În plus, placenta conține monoaminoxidază, colinesterază și un sistem de enzime microsomale (similar cu cel din ficat) care este capabil să metabolizeze medicamentele și să reacționeze la medicamentele pe care le ia femeia însărcinată.
aspirație - Procesul de administrare a medicamentului de la locul injecției în fluxul sanguin. Indiferent de calea de administrare rata de aspirație medicamentul este determinat de trei factori: a) forma de dozare (tablete, supozitoare, aerosoli); b) solubilitatea în țesuturi; c) fluxul de sânge la locul injecției.
Există o serie de consecvente trepte de aspirație medicamente prin bariere biologice:
1) ^ Difuzie pasivă . Drogurile solubile în lipoide pătrund în acest mod. Viteza de absorbție este determinată de diferența de concentrație pe laturile exterioare și interioare ale membranei;
2) ^ Transport activ . În acest caz, mișcarea substanțelor prin membrană are loc cu ajutorul sistemelor de transport conținute chiar în membrane;
filtrare. Datorită filtrării, medicamentele pătrund prin porii prezenți în membrane (apă, unii ioni și mici molecule hidrofile de medicamente). Intensitatea filtrării depinde de presiunea hidrostatică și osmotică;
Pinocitoză. Procesul de transport se realizează prin formarea de vezicule speciale din structurile membranelor celulare în care sunt închise particule ale substanței medicamentoase. Bulele se deplasează în partea opusă a membranei și își eliberează conținutul.
O parte semnificativă a medicamentului în prima dată după absorbție intră în acele organe și țesuturi care sunt cele mai active alimentarea cu sânge (inimă, ficat, plămâni, rinichi).
Multe substanțe naturale circulă în plasmă parțial în formă liberă și parțial legat de proteinele plasmatice. De asemenea, medicamentele circulă atât în \u200b\u200blegătură, cât și în stare liberă. Este important ca numai fracția liberă, nelimitată a medicamentului să fie activă farmacologic, iar legătura de proteină să fie un compus biologic inactiv. Combinația și descompunerea complexului medicamentului cu proteina plasmatică apare de obicei rapid.
metabolism (bși transformare) este un complex de transformări fizico-chimice și biochimice la care substanțele medicamentoase sunt supuse unui organism. Ca urmare se formează metaboliți (substanțe solubile în apă), care sunt ușor excretate din organism.
Ca urmare a biotransformării, substanțele dobândesc o sarcină mare (devin mai polare) și, ca urmare, o hidrofilicitate mai mare, adică solubilitatea în apă. O astfel de modificare a structurii chimice atrage după sine modificarea proprietăților farmacologice (de obicei o scădere a activității), viteza de excreție din organism.
Acest lucru se întâmplă pe două principaleinstrucțiuni de ghidare: a) scăderea solubilității medicamentelor în grăsimi și b) scăderea activității lor biologice.
^ Etapele metabolice : Hidroxilare. Dimethylation. Oxidare. Formarea sulfoxidelor.
secrete două tipuri de metabolism medicamente în organism:
^ Reacții nesintetice metabolismul medicamentelor efectuate de enzime. Reacțiile nesintetice includ oxidarea, reducerea și hidroliza. Ele sunt împărțite în lizozomi celulari catalizați de enzimă (microsomal) și celule catalizate de enzimă dintr-o altă locație (non-microsomală).
sinteticereacția Kiecare sunt realizate cu ajutorul substraturilor endogene. La baza acestor reacții se află conjugarea medicamentelor cu substraturi endogene (acid glucuronic, glicină, sulfați, apă etc.).
Biotransformarea medicamentelor are loc în principal în ficatcu toate acestea, este, de asemenea, efectuat în plasma sanguină și în alte țesuturi. Reacții metabolice intense și numeroase apar deja în peretele intestinal.
Biotransformarea este afectată de bolile hepatice, natura nutriției, caracteristicile sexuale, vârsta și o serie de alți factori. Odată cu afectarea ficatului, efectul toxic al multor medicamente asupra sistemului nervos central crește și frecvența dezvoltării encefalopatiei crește brusc. În funcție de severitatea bolilor hepatice, unele medicamente sunt utilizate cu precauție sau sunt complet contraindicate (barbiturice, analgezice narcotice, fenotiazine, steroizi androgeni etc.).
Observațiile clinice au arătat că eficacitatea și tolerabilitatea acelorași substanțe medicinale la pacienți diferiți nu este aceeași. Aceste diferențe sunt determinate factori geneticitorideterminarea proceselor de metabolism, recepție, răspuns imun etc. Studiul fundamentelor genetice ale sensibilității organismului uman la medicamente este subiectul pharmacogenetics. Acest lucru se manifestă cel mai adesea prin lipsa enzimelor care catalizează biotransformarea medicamentelor. Reacțiile atipice pot apărea și cu tulburări metabolice ereditare.
Sinteza enzimelor este sub control genetic strict. La mutarea genelor corespunzătoare, apar tulburări ereditare ale structurii și proprietăților enzimelor - fermentopathy. În funcție de natura mutației genice, viteza de sinteză enzimatică se modifică sau se sintetizează o enzimă atipică.
Printre defectele ereditare ale sistemelor enzimatice, adesea se constată deficiență. glucoza-6-fosfat dehidrogeneza (G-6-PDG). Se manifestă ca o distrugere masivă a globulelor roșii (crize hemolitice) cu utilizarea de sulfonamide, furazolidonă și alte medicamente. În plus, persoanele cu deficiență de G-6-FDR sunt sensibile la alimentele care conțin fasole de cal, coacăze și coacăze roșii. Există pacienți cu inexactitate acetiltransferază, catalază și alte enzime în corp. Reacții atipice la medicamente cu tulburări metabolice ereditare apar congenitalmethemoglobinemie, porfirie, neemolitice ereditareicter.
eliminare . Există mai multe căi de excreție (excreție) substanțele medicinale și metaboliții lor din organism: cu fecale, urină, aer expirat, salivar,de comă, lacrimi și glande mamare.
Eliminarea rinichilor . Excreția medicamentelor și a metaboliților acestora de către rinichi are loc cu participarea mai multor procese fiziologice:
^ Filtrare glomerulară. Viteza în care o substanță trece într-un filtrat glomerular depinde de concentrația sa în plasmă, OMM și încărcare. Substanțele cu un OMM mai mare de 50.000 nu intră în filtratul glomerular și cu un OMM mai mic de 10.000 (adică aproape majoritatea medicamentelor) sunt filtrate în glomerul.
^ Excreția tubulară renală . Un mecanism important al funcției excretorii renale este capacitatea celulelor renale proximale de a transfera activ molecule încărcate (cationi și anioni) din plasmă în fluidul tubular.
^ Reabsorbție tubulară renală . În filtratul glomerular, concentrația medicamentelor este aceeași ca în plasmă, dar pe măsură ce se deplasează de-a lungul nefronului, se concentrează cu o creștere a gradientului de concentrație; prin urmare, concentrația medicamentului din filtrat depășește concentrația sa în sângele care trece prin nefron.
eliminare prin intestine .
După ce a luat medicamentul în interior pentru un efect sistemic, o parte din acesta, nu este absorbit poate fi excretat cu fecale. Uneori, medicamentele care nu sunt special concepute pentru absorbție în intestine (de exemplu, neomicină) sunt luate pe cale orală. Sub influența enzimelor și a microflorei bacteriene a tractului gastro-intestinal, medicamentele se pot transforma în alți compuși, care pot fi din nou livrați la ficat, unde are loc un nou ciclu.
La cele mai importante mecanisme care contribuie la activ medicament trans-sport intestinal excreția biliară (de ficat). Din ficat cu ajutorul sistemelor de transport active, substanțele medicinale sub formă de metaboliți sau, fără a se schimba, intră în vezică biliară, apoi în intestin, unde sunt excretate cu fecale.
Gradul de excreție a medicamentelor de către ficat trebuie luat în considerare în tratamentul pacienților care suferă de boli hepatice și boli inflamatorii ale tractului biliar.
Eliminarea prin plămâni . Plămânii sunt principala cale de administrare și eliminare a anestezicelor volatile. În alte cazuri de terapie medicamentoasă, rolul lor în eliminare este mic.
Eliminarea drogurilor lapte matern . Substanțele medicinale conținute în plasma femeilor care alăptează sunt excretate în lapte; cantitățile lor din acesta sunt prea mici pentru a afecta în mod semnificativ eliminarea lor. Cu toate acestea, uneori medicamentele care intră în corpul unui sugar pot avea un efect semnificativ asupra acestuia (somnifere, analgezice etc.).
^ Garda la sol vă permite să determinați excreția unei substanțe medicinale din organism. Termenul " clearance renalatinina„Determinați excreția creatininei endogene din plasmă. Majoritatea medicamentelor sunt eliminate fie prin rinichi, fie prin ficat. În acest sens, clearance-ul total în organism este suma clearance-ului hepatic și renal, în plus hepatic degajarecalculat scăzând valorile clearance-ului renal din clearance-ul total al organismului (somnifere, analgezice etc.).
^
6. Principalele căi de administrare a medicamentelor.
Substanțele medicinale pot fi împărțite în două grupuri prin modul în care intră în corpul uman:
enteralăadministrat prin tractul gastrointestinal (gură, rect);
parenterală, care intră în corp ocolind tractul gastro-intestinal, adică. prin mucoase și seroase, piele, plămâni etc.
Dacă introducerea medicamentelor prin gură este imposibilă din cauza stării inconștiente a pacientului, a încălcării actului de înghițire, vărsături etc., puteți utiliza calea de administrare rectală (prin rect) în enemas și supozitoare. Din rect, medicamentele sunt absorbite mai rapid (în 7-10 minute), nu sunt expuse la enzimele digestive și intră în fluxul sanguin general, ocolind în cea mai mare parte ficatul, deci puterea lor este puțin mai mare decât atunci când este luată pe cale orală.
Unele medicamente sunt aplicate sub limbăsau de obrazun bun aport de sânge pentru mucoasa bucală asigură o absorbție destul de rapidă și completă. Astfel de medicamente includ nitroglicerina, hormonii sexuali și alte medicamente care sunt slab absorbite sau dezactivate în tractul gastro-intestinal.
printre parenteral modalitățile de administrare a medicamentelor sunt următoarele:
dermică, care sunt de obicei utilizate substanțe medicinale pentru a obține efecte locale, reflexe sau resorptive (unguente, paste, liniment etc.);
intradermice- metoda folosită la stabilirea reacțiilor de diagnostic;
subcutanată, în care absorbția medicamentelor din țesutul subcutanat are loc rapid și după câteva minute are loc acțiunea;
calea intramusculară introducere, care asigură precizia dozajului și viteza de primire a substanțelor medicinale în sânge, care este important în furnizarea îngrijiri de urgență. Pentru injectare, se folosesc numai soluții sterile;
intravenoasă, în care substanțele medicinale intră direct în fluxul sanguin și efectul lor se manifestă aproape instantaneu. Substanțele medicamentoase din venă trebuie administrate lent, respectând starea pacientului tot timpul, deoarece cu această metodă de administrare se creează simultan o concentrație mare de medicament în sânge, care
poate duce la un efect excesiv de puternic;
intra-arterial;
intracardiacă;
subarahnoidiană (prin membranele arahnoidiene ale creierului și măduvei spinării);
administrarea de medicamente prin membrane seroase și mucoase (în cavitatea peritoneului, pleurei, vezicii urinare);
^ 7. Căutați medicamente.
Căutarea de noi medicamente se realizează prin eforturile comune ale multor ramuri ale științei, în timp ce rolul principal îi revine specialiștilor în domeniul farmaciei, chimiei, farmaciei.
Nou medicament trebuie să acționeze selectiv, strict vizat și, prin urmare, starea pacientului nu ar trebui să se agraveze din cauza apariției unor elemente suplimentare nedorite efecte secundare. Într-o anumită măsură, medicamentele acționează întotdeauna selectiv, astfel încât pot fi utilizate în scopuri terapeutice, dar la sfârșitul secolului al XIX-lea a început o căutare orientată a acestora. Paul Ehrlich.
Din cele mai vechi timpuri, principalele surse de droguri au fost plante, animale, minerale.
La mijlocul secolului XIX. li sa adăugat o nouă sursă - sinteză chimică.
La începutul secolului XX. distribuție câștigată imunologicecalea obținerea de medicamente sub formă de seruri antitoxice și antimicrobiene, vaccinuri.
În anii 40 ai secolului XX. tehnologia a fost dezvoltată pentru a obține antibioticedin ciuperci de sol.
Începând cu anii 80, primesc preparate complexe și individuale biotehnologie, inginerie genetică.
Pentru a căuta noi substanțe medicinale originale, nu au fost încă dezvoltate teorii stabile care permit farmacologului să scrie formula structurală a compusului, chimistului care să o sintetizeze, iar medicul să-l aplice cu succes indubitabil.
În prezent, direcții principale Căutarea de medicamente noi sunt:
^ Studiu empiric (din greacă - experiență) a unuia sau altui tip de activitate farmacologică a diferitelor substanțe obținute chimic. Acest studiu se bazează pe metoda „încercare și eroare”, în care farmacologii iau substanțe existente și determină, folosind un set de metode farmacologice, apartenența lor la un anumit grup farmacologic. Apoi, substanțele cele mai active sunt selectate dintre ele și gradul de activitate farmacologică și toxicitate este stabilit în comparație cu medicamentele existente care sunt utilizate ca standard. În literatura engleză se numește acest mod de selectare a substanțelor farmacologice screening- (în traducere - selecție, ecranizare).
^ Sondaj direcțional substanțe medicinale. Acest sistem constă în selectarea compușilor cu un tip specific de activitate farmacologică. Avantajul acestui sistem este selecția mai rapidă a substanțelor farmacologic active, iar lipsa detectării altor tipuri de activitate farmacologică, poate foarte valoroase, este un dezavantaj. În esența sa, este o ecranizare limitată.
modificarestructuri medicamente existente. Acest mod de a găsi noi medicamente este acum foarte frecvent. Chimiștii sintetici înlocuiesc un radical într-un compus existent cu altul, de exemplu metil, cu etil, propil sau, invers, introduc alte elemente chimice, de exemplu, seleniu sau faceți alte modificări. Acest mod vă permite să creșteți activitatea medicamentului, să faceți acțiunea mai selectivă, precum și să reduceți efectele secundare nedorite și toxicitatea acestuia.
Celjedirected sinteză substanțe medicinale înseamnă căutarea substanțelor cu proprietăți farmacologice predeterminate. Sinteza noilor structuri cu activitatea presupusă se realizează cel mai adesea în clasa compușilor chimici, unde au fost deja găsite substanțe care au o anumită direcție de acțiune asupra unui anumit organ sau țesut.
Sinteza scopului de substanțe medicinale devine reușită atunci când este posibilă găsirea unei structuri care are dimensiunea, forma, poziția spațială ( conformație) Proprietățile electron-proton și o serie de alți parametri fizico-chimici vor corespunde structurii vii care trebuie reglate.
^ Sinteza antimetabolilor camarad, adică antagoniști ai acelor substanțe care participă la viața organismului (transmițători, vitamine, hormoni, enzime).
^ Sinteza stereoizomerilor. Activitatea farmacologică este determinată nu numai de mărimea și forma moleculei, ci și într-o măsură semnificativă de stereometria lor. În izomerii geometrici, nu numai activitatea farmacologică, dar și toxicitatea se pot schimba. În experimentele efectuate pe șoareci, toxicitatea cistaminei este de 6 ori mai mică decât cea a transaminei, prin urmare, cu căutarea cu intenție a unei noi substanțe medicinale sintetice, devine necesar să se studieze izomerii acesteia.
^ Izomerie optică are un efect semnificativ asupra gradului de activitate farmacologică a unei substanțe.În plus, nu există nicio diferență chimică între izomeri sau „antipode”, dar fiecare dintre ele rotește planul de polarizare a luminii în sens invers.
biotehnologie - una dintre principalele direcții de obținere a medicamentelor de la microorganisme, țesuturi vegetale și animale. În acest caz, se obțin preparate complexe, precum și substanțe individuale care au nevoie de standardizare biologică sunt izolate.
În 1929 A. Fleming a descoperit fenomenul de eliberare în mediul de cultură pe care a crescut mucegaiul verde al substanței antimicrobiene. Și abia în 1940. chimistii N. Flory si E. Cheyne au obtinut penicilina pura din mediul de cultura. De la acest moment a început epoca de a primi antibiotice.
De mare importanță metode de inginerie genetică. Una dintre direcțiile sale este transplantul unei gene care produce substanțe fiziologic active ale structurii proteice din celulele corpului în microorganisme ne patogene, de exemplu, Escherichia coli. Prin această metodă, până la sfârșitul anilor 70, s-a obținut primul preparat comercial - insulina umană.
Posibilitățile ingineriei genetice sunt nelimitate, deoarece este capabil să transplanteze gene în celulele corpului.
^ Crearea medicamentelor combinate este unul dintre cele mai eficiente moduri de a căuta noi medicamente. Cel mai adesea, substanțele combinate includ medicamente care au un efect asupra etiologiei bolii și principalele verigi ale patogenezei bolii. Substanțele medicinale sunt de obicei incluse într-un agent combinat dacă există fenomene de intensificare reciprocă a acțiunii (potențare sau însumare) între ele.
Preparatele combinate sunt, de asemenea, compilate pe baza includerii în ele a unor astfel de ingrediente suplimentare care elimină efectul negativ al substanței principale. De exemplu, un medicament combinat este produs care conține un antibiotic cu spectru larg - tetraciclină. În acest preparat, este combinat cu nistatină, care elimină efectele disbioziei, adesea cauzate de tetraciclină.
Natura chimică a medicamentelor. Factorii care asigură efectul terapeutic al medicamentelor sunt efectul farmacologic și efectele placebo.
Medicamentele sunt 1) planta 2) animalul 3) microbianul 4) mineralul 5) sintetic
Medicamentele sintetice sunt reprezentate de aproape toate clasele de compuși chimici.
Acțiune farmacologică - efectul medicamentelor asupra obiectului și a țintelor acestuia.
placebo - orice componentă a terapiei care nu are niciun efect biologic specific asupra bolii tratate.
Este utilizat în scopul monitorizării la evaluarea efectului medicamentelor și pentru a beneficia pacientul fără agenți farmacologici ca urmare a impactului psihologic (adică. efect placebo).
Toate tipurile de tratament au o componentă psihologică sau furnizează satisfacție ( efect placebo), sau deranjant ( efect nocebo). Un exemplu de efect placebo: îmbunătățirea rapidă la un pacient cu o infecție virală cu utilizarea antibioticelor care nu afectează virusurile.
Efectul placebo favorabil este asociat cu un efect psihologic asupra pacientului. Acesta va fi maxim numai atunci când este utilizat. în combinație cu metodele de tratamentavând un efect specific pronunțat. Substanțe scumpe ca placebo contribuie și la obținerea unui răspuns mai mare.
Surse și etape ale dezvoltării medicamentelor. Definiția conceptelor substanță medicamentoasă, drog, medicament și forma de dozare. Numele medicamentului.
Surse de creare a drogurilor:
a) materii prime naturale: plante, animale, minerale etc. (glicozide cardiace, insulină porcină)
b) substanțe naturale biologic active modificate
c) compuși sintetici
d) produse de inginerie genetică (insulină recombinantă, interferoni)
Etapele creării de droguri:
1. Sinteza medicamentelor într-un laborator chimic
2. Evaluarea preclinică a activității și efectele nedorite ale medicamentelor Ministerului Sănătății și a altor organisme
3. Studii clinice ale medicamentelor (pentru mai multe detalii, a se vedea 1)
Substanță medicamentoasă (medicament, „substanță”) - o substanță chimică pentru farmacoterapie, diagnostic, farmacoprofilaxie, prevenirea sarcinii și managementul muncii (un compus chimic utilizat ca medicament)
medicament (Medicamente, „agent farmacologic”) - un medicament sau o combinație de medicamente și alte substanțe ale oricărui producător.
medicament (Produs medicamentos, „ambalaj”) - un medicament înregistrat de un producător specific într-o formă de dozare specifică și doză (aprobat de guvern pentru uz medical)
Forma de dozare - Aceasta este o formă convenabilă pentru utilizare practică dată medicamentelor pentru a obține efectul terapeutic sau profilactic necesar. Formele de dozare în funcție de consistență sunt împărțite în:
lichid (soluții, perfuzii, decocturi, mucus, emulsii, suspensii).
moale (unguente, paste, supozitoare, tencuieli).
solid (tablete, drajeuri, pulberi).
medicină (drog) - o denumire colectivă învechită pentru medicamente, medicamente și droguri.
Denumirea chimică -reflectă compoziția și structura medicamentului
INN- denumirea internațională neproprietară a medicamentului (produs chimic). Denumirea medicamentului recomandat de OMS, adoptat pentru identificare prin apartenența la un anumit grup farmacologic și pentru a evita părtinirea și confuzia. De regulă, reflectă structura chimică a substanței medicamentoase
Tranzacționare (brevetată) - Aspirina, Panadol etc.
Internațional (generic)) - acid acetilsalicilic, paracetamol etc.
brevetat denumire comercială (Numele mărcii). Acesta este atribuit de către companiile farmaceutice care produc un anumit medicament și poate fi proprietatea comercială (marcă comercială) protejată de un brevet.