Farmacodinamica
Farmacodinamica include conceptele de efecte farmacologice, localizarea acțiunii și mecanismele de acțiune substanțe medicinale (adică, o idee despre cum, unde și cum acționează medicamentele în organism). Noțiunea de tipuri de acțiune a medicamentelor aparține, de asemenea, farmacodinamicii.
^ 2.1. EFECTE FARMACOLOGICE, LOCALIZARE ȘI MECANISME DE ACȚIUNE A MEDICAMENTELOR
Efecte farmacologice - modificări ale funcției organelor și sistemelor organismului cauzate de medicamente. Efectele farmacologice ale medicamentelor includ, de exemplu, creșterea frecvenței cardiace, scăderea tensiunii arteriale, creșterea pragului de sensibilitate la durere, scăderea temperaturii corpului, creșterea duratei somnului, eliminarea delirilor și halucinațiilor etc. Fiecare substanță, de regulă, provoacă o serie de efecte farmacologice specifice caracteristice acesteia. În același timp, unele efecte farmacologice ale substanței medicamentoase sunt utile - datorită acestor efecte, substanța medicamentoasă este utilizată în practica medicală (efecte principale), iar alte efecte cauzate de substanța medicamentoasă nu sunt utilizate și, în plus, sunt nedorite (reacții adverse).
Pentru multe substanțe, locurile acțiunii lor predominante în organism sunt cunoscute - adică. localizarea acțiunii. Unele substanțe acționează cu precădere asupra anumitor structuri ale creierului (medicamente antiparkinsoniene, medicamente antipsihotice), substanțe care acționează în principal asupra inimii (glicozide cardiace).
Datorită metodelor moderne de predare, este posibilă determinarea localizării acțiunii substanțelor nu numai la nivel sistemic și organic, ci la nivel celular și molecular. De exemplu, glicozidele cardiace acționează asupra inimii (nivelul organului), asupra cardiomiocitelor (nivelul celulelor), asupra Na +, K + -ATPazei membranelor cardiomiocitelor (nivel molecular).
Aceleași efecte farmacologice pot fi cauzate în diferite moduri. Deci, există substanțe care provoacă o scădere a tensiunii arteriale, reducând sinteza de angiotensină II (inhibitori ai enzimei care transformă angiotensina) sau blochează intrarea Ca 2+ în celulele musculare netede (blocante ale canalelor de calciu dependente de tensiune) sau reduc eliberarea mediatorului norepinefrină de la capetele fibrelor simpatice (simpatoliti-ki). Modurile în care substanțele medicamentoase provoacă efecte farmacologice sunt definite ca mecanisme de acțiune ale substanțelor medicamentoase.
Efectele farmacologice ale majorității medicamentelor sunt cauzate de acțiunea lor asupra anumitor substraturi biochimice, așa-numitele „ținte”.
Principalele „ținte” pentru medicamente includ:
receptori;
canale ionice;
enzime;
sisteme de transport.
A. Proprietăți și tipuri de receptori. Interacțiunea receptorilor cu enzimele și canalele ionice
Receptorii sunt macromolecule active funcțional sau fragmentele lor (în principal molecule de proteine \u200b\u200b- lipoproteine, glicoproteine, nucleoproteine \u200b\u200betc.). În interacțiunea substanțelor (liganzii) cu receptorii, apare un lanț de reacții biochimice, ceea ce duce la un anumit efect farmacologic. Receptorii sunt ținte pentru liganzi endogeni (neurotransmițători, hormoni, alte substanțe endogene active biologic), dar pot interacționa, de asemenea, cu substanțe biologice active biologice exogene, inclusiv medicamente. Receptorii interacționează numai cu anumite substanțe (substanțe care au o anumită structură chimică), adică. posedă proprietatea selectivității, de aceea sunt numiți receptori specifici.
Receptorii pot fi localizați în membrana celulară (receptorii membranei) sau în interiorul celulei - în citoplasmă sau în nucleu (receptori intracelulari).
Domeniile extracelulare și intracelulare sunt izolate în receptorii membranei. Pe domeniul extracelular există site-uri de legare pentru liganzi (substanțe care interacționează cu receptorii).
Sunt cunoscute patru tipuri de receptori, primii trei dintre aceștia fiind receptorii membranei:
^ Receptori cuplati direct la enzime. Deoarece domeniul intracelular al acestor receptori prezintă activitate enzimatică, ei sunt, de asemenea, numiți receptori enzimatici sau receptori catalitici. Majoritatea receptorilor din această grupă au activitate de tirozin kinază. Când receptorul se leagă de o substanță, tirozin kinazea este activată, care fosforilează proteinele intracelulare (în funcție de reziduurile de tirozină) și astfel își modifică activitatea. Acești receptori includ receptori pentru insulină, anumiți factori de creștere și citokine. Sunt cunoscuți receptorii direct asociați cu guanilat ciclaza (atunci când un factor natriuretic atrial acționează asupra acestor receptori, guanylata ciclază este activată și nivelul cGMP crește în celule).
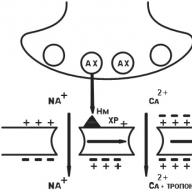
^ Receptori cuplati direct la canale ionice, constau din mai multe subunități care pătrund în membrană și formează (înconjoară) canalul ionic. Când o substanță se leagă de domeniul extracelular al receptorului, canalele ionice se deschid, ca urmare a cărei permeabilitate a membranelor celulare se modifică pentru diferiți ioni. Astfel de receptori includ receptorii H-colinergici, receptorii GABA-A, receptorii glicinei, receptorii glutamatului.
Receptorii GABA A sunt cuplati direct cu canalele de clor. Când receptorul interacționează cu acidul gamma-aminobutiric, canalele de clor se deschid și ionii C1 ~ intră în celulă, determinând hiperpolarizarea membranei celulare (acest lucru duce la creșterea proceselor inhibitoare în sistemul nervos central). Receptorii glicinei funcționează în același mod.
^
3) Receptorii care interacționează cu
G-proteins.Acești receptori interacționează
yut cu enzime și canale ionice ale celulelor prin proteine \u200b\u200bintermediare, etc.
numite proteine \u200b\u200bG - proteine \u200b\u200bcare leagă GTP (CTP). Când substanța acționează
receptorul a-subunitate a proteinei G se leagă la GTP. Mai mult, complexul G
lock-GTP interacționează cu enzime sau canale ionice. cum
de regulă, un receptor este cuplat la mai multe proteine \u200b\u200bG și fiecare proteină G
poate interacționa simultan cu mai multe molecule de enzime
sau mai multe canale ionice. Rezultatul acestei interacțiuni este
amplificarea (amplificarea) efectului.
Interacțiunea proteinelor G cu adenilat ciclază și fosfolipază C a fost bine studiată.
Adenilat ciclaza este o enzimă legată de membrană care hidrolizează ATP. Ca urmare a hidrolizei ATP, se formează cAMP, care activează o proteină kinaza dependentă de cAMP care fosforilează proteinele celulare. În acest caz, activitatea proteinelor și procesele reglementate de acestea se modifică. Conform efectului asupra activității adenilat ciclazei, proteinele G sunt subdivizate în proteinele G care stimulează adenililciclasa și proteinele G care inhibă adenilatul ciclază. Β 1 -adrenoreceptorii (mediază efectul inervației simpatice) sunt exemple de receptori care interacționează cu proteine \u200b\u200bG s, iar receptorii colinergici M 2 (mediază efectele inhibitoare ale inervației parasimpatice asupra inimii) sunt exemple de receptori care interacționează cu proteinele Gj. Acești receptori sunt localizați pe membrana cardiomiocitelor.
Când sunt stimulați adrenilceptorii β 1, activitatea adenilat ciclazei crește și nivelul de cAMP în cardiomiocite crește - ca urmare, proteina kinaza este activată, fosforilând canalele de calciu ale membranelor cardiomiocitelor prin care ionii de Ca 2+ intră în celulă. În același timp, aportul de Ca 2+ în celulă crește, ceea ce duce la o creștere a automatismului nodului sinusal și la o creștere a ritmului cardiac. Efectele intracelulare opuse apar în timpul stimulării receptorilor colinergici M 2 ai cardiomiocitelor (o scădere a automatismului nodului sinusal și a frecvenței cardiace).
Proteinele Gq interacționează cu fosfolipasa C (activează această enzimă). Un exemplu de receptori conjugați cu proteinele Gq sunt receptorii α1-adrenergici ai celulelor musculare netede vasculare (mediază efectul asupra vaselor de inervație simpatică). Când acești receptori sunt stimulați, activitatea fosfolipazei C crește. Fosfolipasa C hidrolizează membranele celulelor fosfatidilinositol-4,5-difosfat pentru a forma substanța hidrofilă inositol-1,4,5-trifosfat, care interacționează cu canalele Ca 2+ ale reticulului sarcoplasmic al celulei și determină Eliberarea de Ca 2+ în citoplasmă. Odată cu creșterea concentrației de Ca 2+ în citoplasma celulelor musculare netede, crește rata de formare a complexului Ca2+ -calmodulină, care activează kinazele lanțurilor ușoare de miozină (această enzimă fosforilează lanțurile ușoare de miozină). Ca urmare, interacțiunea actinei cu miozina este facilitată și se produce contracția musculară netedă vasculară.
Pe lângă receptorii M-colinergici și receptorii adrenergici, receptorii care interacționează cu proteinele G includ receptorii dopaminei, unele subtipuri de receptori ai serotoninei, receptorii opioizi, receptorii histaminici etc.
^
4) receptorii de transcripție ADN,
sunt intracelulare
receptori. Acești receptori sunt citosolici solubili sau
Proteine \u200b\u200bnucleare. Liganzii receptorilor intracelulari sunt substanțe lipofile: hormoni steroizi, vitaminele A și D. Ca urmare a interacțiunii substanțelor cu receptorii intracelulari, sinteza multor proteine \u200b\u200bactive funcțional se modifică (crește sau scade).
^ B. Legarea unei substanțe la un receptor. Conceptul de afinitate
Pentru ca o substanță să acționeze asupra unui receptor, trebuie să contacteze receptorul. Drept urmare, se formează un complex „receptor de substanțe”. Formarea „substanței-receptor” complex se datorează legăturilor intermoleculare. Există mai multe tipuri de astfel de relații.
Legăturile covalente sunt tipul cel mai durabil de legături intermoleculare. Se formează între doi atomi datorită unei perechi comune de electroni. Legăturile covalente furnizează cel mai des obligatoriu ireversibilsubstanțele nu sunt însă tipice pentru interacțiunea medicamentelor cu receptorii (un exemplu este legarea ireversibilă a fenoxibenzaminei cu receptorii a-adrenergici).
Legăturile ionice - mai puțin puternice - apar între grupurile purtătoare spre deosebire de sarcini (interacțiune electrostatică).
Legăturile ion-dipol și dipol-dipol sunt similare în natură cu legăturile ionice. În moleculele electroneutrale de medicamente care intră în câmpul electric al membranelor celulare sau sunt înconjurate de ioni, apare formarea dipolilor induși. Legăturile ionice și dipol sunt caracteristice interacțiunii medicamentelor cu receptorii.
Legăturile de hidrogen joacă un rol foarte important în interacțiunea medicamentelor cu receptorii. Un atom de hidrogen este capabil să lege atomii de oxigen, azot, sulf, halogeni. Acestea sunt legături destul de slabe, pentru formarea lor, este necesar ca moleculele să fie situate la o distanță de cel mult 0,3 nm una de cealaltă.
Legăturile Van der Waals sunt cele mai slabe legături, formate între oricare doi atomi, dacă se află la o distanță de cel mult 0,2 nm. Odată cu distanța crescândă, aceste legături slăbesc.
Legăturile hidrofobe se formează prin interacțiunea moleculelor nepolare într-un mediu apos.
Termenul este utilizat pentru a caracteriza legarea unei substanțe la un receptor. afinitate.
Afinitate (din lat. afflnis - legat de) este definit ca fiind capacitatea unei substanțe de a se lega de un receptor, rezultând în formarea unui complex „substanță-receptor”. În plus, termenul de afinitate este utilizat pentru a caracteriza puterea de legare a unei substanțe la un receptor (adică durata complexului „substanță-receptor”). O măsură cantitativă a afinității (puterea de legare a unei substanțe la un receptor) este constantă de disociere(K d).
Constanta de disociere este egală cu concentrația substanței la care jumătate dintre receptorii din acest sistem sunt asociați cu substanța. Se exprimă în alunițe / l (M). Între afinitatea și constanta de disociere există o relație invers proporțională: mai mic K d, cu atât este mai mare afinitatea. De exemplu, dacă K, substanța A \u003d 10 -3 M, a K d a substanței B \u003d 10 -10 M, atunci afinitatea substanței B este mai mare decât afinitatea substanței A.
^ B. Activitatea internă a medicamentelor. Conceptul de agoniști și antagoniști receptori
Substanțele care au afinitate pot avea activitate internă.
Activitatea internă este capacitatea unei substanțe, atunci când interacționează cu un receptor, de a o stimula și de a provoca astfel anumite efecte.
În funcție de prezența activității interne, substanțele medicamentoase se împart în: agoniștiși antagoniști.
Agoniști (din greacă agonistes - adversar agon - luptă) sau mimetice -substanțe cu afinitate și activitate internă. Când interacționează cu receptori specifici, îi stimulează, adică. provoacă modificări în conformația receptorilor, rezultând un lanț de reacții biochimice și se dezvoltă anumite efecte farmacologice.
Agoniștii completi, care interacționează cu receptorii, provoacă efectul maxim posibil (au activitate internă maximă).
Agoniștii parțiali, când interacționează cu receptorii, provoacă un efect mai mic decât maximul (nu au activitate internă maximă).
Antagoniști (din greacă antagonisma - rivalitate anti- contra agon -lucrări) - substanțe cu afinitate, dar lipsite de activitate internă. Se leagă de receptori și inhibă acțiunea agoniștilor endogeni (neurotransmițători, hormoni) asupra receptorilor. De aceea, ei sunt numiți și blocanți ai receptorilor. Efectele farmacologice ale antagoniștilor se datorează eliminării sau reducerii acțiunii agoniștilor endogeni ai acestor receptori. În acest caz, în principal efectele opuse efectelor agoniștilor. Deci, acetilcolina provoacă bradicardie, iar antagonistul de atropină al receptorilor M-colinergici, eliminând acțiunea acetilcolinei asupra inimii, crește ritmul cardiac.
Dacă antagoniștii ocupă aceiași receptori ca și agoniștii, ei se pot forța reciproc din comunicare cu receptorii. Un astfel de antagonism este numit competitiv, iar antagonistii sunt numiți antagoniști competitivi. Antagonismul competitiv depinde de afinitatea comparativă a substanțelor concurente și de concentrația acestora. La concentrații suficient de mari, chiar și o substanță cu o afinitate mai mică poate deplasa o substanță cu o afinitate mai mare de la receptor. Antagoniștii competitivi sunt adesea folosiți pentru a elimina efectele toxice ale medicamentelor.
Antagoniștii parțiali pot concura, de asemenea, cu agoniști deplini pentru site-uri de legare. Prin îndepărtarea agoniștilor completi de la legarea lor la receptori, agoniștii parțiali reduc efectele agoniștilor deplini și, prin urmare, pot fi folosiți în locul antagoniștilor în practica clinică. De exemplu, în tratamentul hipertensiunii arteriale se folosesc agoniști parțiali β-adrenergici (oxprenolol, pindolol), precum și antagoniști ai acestor receptori (propranolol, atenolol).
Dacă antagoniștii ocupă alte părți ale macromoleculei care nu sunt legate de un receptor specific, dar sunt interconectate cu acesta, atunci aceștia sunt numiți antagoniști non-competitivi.
Unele medicamente combină capacitatea de a stimula un subtip de receptori și de a bloca altul. Astfel de substanțe sunt denumite
Agoniști antagoniști. Deci, pentazocina analgezică narcotică este un antagonist µ -, și un agonist al receptorilor io și κ-opioizi.
^ Alte „ținte” pentru medicamente
Substanțele medicinale pot acționa asupra altor „ținte”, inclusiv canale ionice, enzime și proteine \u200b\u200bde transport.
Una dintre principalele „ținte” pentru medicamente sunt canalele ionice potențiale dependente, care conduc selectiv Na +, Ca2+, K + și alte ioni prin membrana celulară. Spre deosebire de canalele ionice conduse de receptori, care se deschid atunci când o substanță interacționează cu un receptor (vezi secțiunea „Receptori”), aceste canale sunt reglate de potențialul de acțiune (deschis atunci când membrana celulară este depolarizată). Substanțele medicamentoase pot bloca canalele ionice potențiale și astfel pot perturba penetrarea ionilor prin aceste canale prin membrana celulară sau pot activa aceste canale, adică. pentru a facilita deschiderea lor și trecerea curenților ionici. Multe substanțe medicinale utilizate pe scară largă în practica medicală sunt blocante ale canalelor ionice.
Este cunoscut faptul că anestezicele locale blochează canalele Na + -Ka dependente de potențial. Blocanții canalelor Na + includ multe medicamente antiaritmice (chinidină, lidocaină, procainamidă). Unele medicamente antiepileptice (difenină, carbamazepină) blochează, de asemenea, canalele Na + dependente de tensiune, iar activitatea lor anticonvulsivă este asociată cu aceasta. Localizatorii canalului de sodiu perturbă intrarea ionilor de Na + în celulă și împiedică astfel depolarizarea membranei celulare.
Blocanții canalelor Ca 2+ (nifedipină, verapamil etc.) s-au dovedit a fi foarte eficienți în tratamentul multor boli cardiovasculare (hipertensiune arterială, aritmii cardiace, angină pectorală). Ionii de Ca 2+ iau parte la multe procese fiziologice: în contracția mușchilor netezi, la generarea de impulsuri în nodul sinoatrial și în excitarea nodului atrioventricular, în agregarea plachetară, etc. Blocanții canalului Ca 2+ împiedică intrarea ionilor de Ca 2+ celulele prin canale dependente de potențial și provoacă relaxarea mușchilor netezi ai vaselor de sânge, o scădere a frecvenței contracțiilor inimii și a conducerii atrioventriculare, perturbă agregarea plachetară. Unii blocanți ai canalelor de calciu (nimodipină, cinarizină) dilată predominant vasele de sânge ale creierului și au un efect neuroprotector (împiedică intrarea excesului de Ca 2+ în neuroni).
Printre substanțele medicinale, există atât activatori, cât și blocanți ai canalelor K + dependente de potențial.
Ca agenți antihipertensivi se utilizează activatori ai canalelor K + (minoxidil, diazoxid). Ele contribuie la deschiderea canalelor K + și la eliberarea ionilor K + din celulă - acest lucru duce la hiperpolarizarea membranei celulare și la scăderea tonusului mușchilor netede vasculari. Rezultatul este o scădere a tensiunii arteriale.
Unele substanțe care blochează canalele K + potențiale (amino-daron, sotalol) sunt utilizate în tratamentul aritmiilor cardiace. Acestea împiedică eliberarea de K + din cardiomiocite, ca urmare a creșterii duratei potențialului de acțiune și extind perioada refractară efectivă.
Canalele K + dependente de ATP (aceste canale deschise sub influența ATP) în celulele beta pancreatice reglează secreția de insulină. Blocul lor
Da, duce la creșterea secreției de insulină. Ca agenți antidiabetici se utilizează blocanții acestor canale (derivați de sulfoniluree).
Multe medicamente sunt inhibitori de enzime. Inhibitorii monoaminoxidazei (MAO) perturbă metabolismul (deaminare oxidativă) a catecolaminelor (norepinefrină, dopamină, serotonină) și cresc conținutul lor în sistemul nervos central. Acțiunea antidepresivelor - inhibitori MAO (nialamidă, pirazidol) se bazează pe acest principiu. Mecanismul de acțiune al medicamentelor antiinflamatoare nesteroidiene este asociat cu inhibarea ciclooxigenazei, ca urmare, biosinteza prostaglandinei E 2 și a prostaciclinei, care au efect inflamator, sunt reduse. Inhibitorii acetilcolinesterazei (agenți anticolinesteraza) inhibă hidroliza acetilcolinei și cresc conținutul acesteia în fanta sinaptică. Aceste medicamente sunt utilizate pentru a crește tonul organelor musculare netede (tractul gastro-intestinal, vezicii urinare) și mușchiului scheletului.
Medicamentele pot acționa asupra sistemelor de transport (proteine \u200b\u200bde transport) care transferă molecule ale anumitor substanțe sau ioni pe membranele celulare. De exemplu, antidepresivele triciclice blochează proteinele care transportă norepinefrină și serotonină prin membrana presinaptică nespecifică (blochează absorbția neuronală inversă a norepinefrinei și serotoninei). Glicozidele cardiace blochează Na +, K + -ATPaza membranelor cardiomiocitelor, care transportă celule Na + H3 în schimbul K +.
Există și alte „ținte” posibile asupra cărora medicamentele pot acționa. Deci, antiacidele acționează asupra acidului clorhidric al stomacului, neutralizându-l și, prin urmare, sunt utilizate pentru o aciditate crescută a sucului gastric (gastrită hiperacidă, ulcer gastric).
O „țintă” promițătoare pentru medicamente sunt gene. Cu ajutorul medicamentelor cu acțiune selectivă este posibil să se furnizeze influență directă pe funcția anumitor gene.
^ 2.2. TIPURI DE ACȚIUNE A MEDICAMENTELOR
Se disting următoarele tipuri de acțiuni: locale și resorptive, reflexe, directe și indirecte, primare și secundare și unele altele.
Medicamentul are un efect local la contactul cu țesuturile la locul de aplicare (de obicei este pielea sau mucoasele). De exemplu, cu anestezia de suprafață, un anestezic local acționează asupra terminațiilor nervilor senzoriali doar la locul de aplicare a membranei mucoase. Pentru a asigura acțiunea locală, substanțele medicinale sunt prescrise sub formă de unguente, loțiuni, clătiri, tencuieli. Atunci când se prescriu anumite medicamente sub formă de picături pentru ochi sau urechi, acestea se bazează și pe efectul lor local. Cu toate acestea, o anumită cantitate de substanță medicamentoasă este de obicei absorbită de la locul de aplicare în sânge și are un efect general (resorptiv). Atunci când este aplicat topic, este posibil și un efect reflex.
Acțiune reactivă (din lat. resorbeo - Eu absorb) - acestea sunt efectele pe care o substanță medicamentoasă le provoacă după absorbția în sânge sau injectarea directă în fluxul sanguin și distribuția în organism. Cu o acțiune resorptivă, la fel ca în cazul unei substanțe locale, poate excita receptorii sensibili și poate provoca reacții reflexe.
Acțiune reflexă. Unele substanțe medicinale sunt capabile să excite capetele nervilor sensibili ai pielii, mucoaselor (exteroreceptorii), chemoreceptorilor vasculari (interoreceptori) și să provoace reacții reflexe de la organele situate departe de locul de contact direct al substanței cu receptorii sensibili. Un exemplu de excitare a exteroreceptorilor pielii sub acțiunea uleiului esențial de muștar este utilizarea mustarului în patologia sistemului respirator, ca urmare a cărora se reflectă trofeul trofic. Chemoreceptorii vasculari sunt excitați de acțiunea lobelinei (administrată intravenos), ceea ce duce la stimularea reflexă a centrelor respirator și vasomotor.
Efectul direct (primar) al unei substanțe medicinale asupra inimii, vaselor de sânge, intestinelor și altor organe apare atunci când afectează direct celulele acestor organe. De exemplu, glicozidele cardiace provoacă un efect cardiotonic (contracții miocardice crescute) datorită efectului lor direct asupra cardiomiocitelor. În același timp, o creștere a diurezei cauzată de glicozide cardiace la pacienții cu insuficiență cardiacă se datorează creșterii debitului cardiac și unei îmbunătățiri a hemodinamicii. O astfel de acțiune în care o substanță medicinală schimbă funcția unor organe prin acționarea asupra altor organe este denumită efect indirect (secundar).
Acțiunea principală. Acțiunea pentru care se folosește o substanță medicamentoasă în tratamentul acestei boli. De exemplu, fenitoina (difenina) are proprietăți anticonvulsivante și antiaritmice. La un pacient cu epilepsie, efectul principal al fenitoinei este anticonvulsivant, iar la un pacient cu aritmie cardiacă cauzată de un supradozaj de glicozide cardiace, acesta este antiaritmic.
Toate celelalte efecte ale substanței medicamentoase (cu excepția principalului) care apar atunci când este luată în doze terapeutice sunt considerate manifestări ale efectelor secundare. Aceste efecte sunt adesea adverse (negative) (vezi capitolul 5). De exemplu, acidul acetilsalicilic poate provoca ulcerații ale mucoasei gastrice, antibiotice din grupul aminoglicozidelor (kanamicină, gentamicină etc.) - afectează auzul. Un efect secundar negativ este adesea motivul restricționării utilizării unei anumite substanțe medicinale și chiar a excluderii acesteia de pe lista de medicamente.
Efectul selectiv al substanței medicamentoase este îndreptat în principal către un organ sau sistem al corpului. Deci, glicozidele cardiace au un efect selectiv asupra miocardului, oxitocinei - asupra uterului, hipnotice - asupra sistemului nervos central.
Efectul central se datorează efectului direct al medicamentului asupra sistemului nervos central (creier și măduva spinării). Acțiunea centrală este caracteristică substanțelor care penetrează bariera sânge-creier. Pentru somnifere, antidepresive, anxiolitice, anestezice și unele altele, efectul central este primar. În același timp, acțiunea centrală poate fi laterală (nedorită). Deci, multe medicamente antihistaminice (antialergice) datorită acțiunii lor centrale provoacă somnolență.
Efectul periferic se datorează influenței medicamentelor asupra sistemului nervos periferic sau unui efect direct asupra organelor și țesuturilor. Agenți curariformi (relaxanți musculari periferici
Acțiune Chesky) relaxează mușchii scheletici, blocând transmiterea excitației în sinapsele neuromusculare, unele vasodilatatoare periferice dilată vasele de sânge, acționând direct asupra celulelor musculare netede. Pentru substanțele cu efect central major, efectele periferice sunt cel mai adesea efecte secundare. De exemplu, medicamentul antipsihotic clorpromazină (clorpromazină) dilată vasele de sânge și determină o scădere a tensiunii arteriale (efect nedorit), blocând α-adrenoreceptorii periferici.
Un efect reversibil este o consecință a legării reversibile a unei substanțe medicamentoase la „ținte” (receptori, enzime). Acțiunea unei astfel de substanțe poate fi încheiată prin deplasarea acesteia din legătura cu un alt compus.
De regulă apare o acțiune ireversibilă, ca urmare a legării puternice (covalente) a unei substanțe medicamentoase la „ținte”. De exemplu, acidul acetilsalicilic blochează ireversibil ciclooxigenaza plachetară, iar funcția acestei enzime este restaurată numai după formarea de noi celule.
Capitolul 3
^ INFLUENȚA DE DIVERSE FACTORI PE FARMACODINAMICA ȘI FARMACOKINETICA MEDICINELOR
Factorii care afectează efectul medicamentelor includ proprietățile unei substanțe (structura chimică, proprietățile fizico-chimice, dozele și concentrațiile de medicamente), forma de dozare și caracteristicile tehnologiei sale, caracteristicile individuale ale organismului (sex , vârsta, factorii genetici etc.), precum și regimul de administrare și condițiile de utilizare a substanțelor medicinale (administrare repetată, utilizare combinată, ora din zi, starea mediului: sezon, temperatura aerului, presiunea atmosferică, etc. condiții ologicheskaya etc.).
^ 3.1. PROPRIETĂȚI A MEDICAMENTELOR
Factorii care afectează acțiunea medicamentelor includ structura chimică, proprietățile fizico-chimice, dozele și concentrațiile de medicamente.
Structura chimică a medicamentelor determină natura acțiunii acestora (efecte farmacologice) și caracteristicile farmacocinetice. Substanțele închise în structura chimică (substanțe din aceeași grupă chimică, de exemplu benzodiazepine, barbiturice, dihidropiridine), de regulă, provoacă aceleași efecte farmacologice. Acest lucru se datorează în principal faptului că interacțiunea substanțelor cu „țintele” este determinată de structura lor chimică, de prezența grupurilor active funcțional, de orientarea spațială și de mărimea moleculelor. Așadar, pentru ca o substanță să acționeze asupra unui receptor, este necesar ca aceasta să aibă nu numai o structură chimică adecvată, ci să corespundă spațial acestui receptor, adică. era complimentar pentru el
Ambalate. Un exemplu de efect al complementarității asupra acțiunii medicamentelor este diferența de acțiune a stereoizomerilor ale căror molecule au orientarea spațială opusă (sunt imagini în oglindă reciproc). Hyoscyamine, care este izomerul L, este de 2 ori mai activ decât atropina, care este un amestec de L-și izomeri D cu activitate scăzută activă. Este importantă și distanța dintre grupurile de substanțe active din punct de vedere funcțional.
Până în prezent, s-au acumulat suficiente informații despre dependența acțiunii medicamentelor de structura lor chimică. Cunoscând această dependență, este posibilă sintetizarea substanțelor medicinale cu anumite proprietăți farmacologice.
Farmacocinetica și farmacodinamica medicamentelor depind de asemenea de proprietățile lor fizico-chimice: lipofilicitate, hidrofilicitate, polaritate, grad de ionizare. Deci, lipofilicitatea substanțelor determină capacitatea lor de a pătrunde bariera sânge-creier și de a exercita un efect asupra sistemului nervos central.
Efectul medicamentelor (rata de dezvoltare a efectului farmacologic, severitatea, durata și chiar natura) depinde de doză.
Doza (din greacă dosis
- porție) - cantitatea de medicament la un moment dat. Dozele sunt administrate în unități de greutate sau volum. Dozele pot fi exprimate ca cantitate de substanță la 1 kg greutate corporală sau la 1 m 2 din suprafața corpului (de exemplu, 1 mg / kg, 1 mg / m2). Acest lucru vă permite să dozați mai precis medicamentul. Medicamentele lichide sunt dozate cu linguri, desert sau lingurițe, precum și picături. Dozele anumitor antibiotice și hormoni sunt exprimate în unități de acțiune (U).
^ Fig. 3.1. Curbe de efect al dozei.
A) Dependență treptată. B) Dependența semilogaritmică. ED 50
- doza care provoacă un efect pe jumătate maxim; E s - amploarea efectului maxim.
Odată cu creșterea dozei de substanță medicamentoasă, efectul acesteia crește și după un anumit timp atinge valoarea maximă (constantă) (E max). Prin urmare, cu scara aritmetică a dozei, dependența de efect doză are un caracter hiperbolic (dependență de grad). Cu o scală de doză logaritmică, această dependență este exprimată printr-o curbă în formă de S (a se vedea Fig. 3.1). După amploarea dozei care determină efectul unei anumite valori, judecați activitatesubstanțe. În mod obișnuit, în aceste scopuri, pe o diagramă de răspuns la doză, se determină doza care determină efectul de 50% (jumătate maxim) și este desemnată ED 50 (ED 50). Astfel de doze de substanțe medicamentoase sunt utilizate pentru a compara activitatea lor. Cu cât valoarea ED 50 este mai mică, cu atât activitatea substanței este mai mare (dacă ED 50 a substanței A este de 10 ori mai mică decât ED 50 a substanței B, prin urmare, substanța A
De 10 ori mai activ decât substanța B). Pe lângă activitate, substanțele medicamentoase sunt comparate cu eficacitate(determinat de mărimea efectului maxim, E max). Dacă efectul maxim al substanței A este de 2 ori mai mare decât efectul maxim al substanței B, atunci substanța A este de 2 ori mai eficientă decât substanța B.
Există doze terapeutice, toxice și letale.
Se disting următoarele doze terapeutice: doze terapeutice minime eficiente, medii și mai mari.
Doza minimă efectivă (pragul) determină un efect terapeutic minim. De obicei, acestea sunt de 2-3 ori mai mici decât doza terapeutică medie.
Dozele terapeutice medii la majoritatea pacienților au efectul farmacoterapeutic necesar. Calculați doza de medicament la un moment dat - o singură doză (pro dosi), și doza pe care pacientul ar trebui să o ia pe zi - doza zilnică (pro muri). Întrucât sensibilitatea individuală a pacienților și severitatea bolilor pot varia, doza terapeutică medie este de obicei exprimată ca limită a dozei (de exemplu, o singură doză de diclofenac sodiu este 0,025-0,05 g).
De obicei, atunci când utilizați antibiotice, sulfanilamide și anumite alte medicamente, tratamentul începe cu administrarea unei doze de încărcare în exces peste doza terapeutică medie. Aceasta se face pentru a crea rapid o concentrație mare de substanță în sânge. După obținerea unui anumit efect terapeutic, acestea trec la doze de întreținere.
la utilizare prelungită substanța medicamentoasă își indică doza pe fiecare tratament (doza de curs).
Dozele terapeutice mai mari sunt prescrise în cazurile în care utilizarea dozelor medii nu determină efectul necesar. Acestea sunt limitele de doză peste care se află zona dozelor toxice (substanța poate provoca efecte toxice). Pentru substanțele toxice și potențiale, legea stabilește cele mai mari doze zilnice unice și mai mari. Numirea medicamentelor în doze terapeutice mai mari trebuie tratată cu multă precauție, deoarece aceasta este asociată cu riscul de reacții adverse grave. Farmacistul nu trebuie să administreze medicamente în exces de cele mai mari doze zilnice unice și mai mari, cu excepția cazului în care medicul are o prescripție specifică în rețetă.
Dozele care au un efect toxic asupra organismului se numesc toxice. Dozele care cauzează moartea se numesc letale (din lat. rahat- moartea).
Intervalul de doze de la minimul care acționează până la cea mai mare terapeutică este definit ca fiind lărgimea acțiunii terapeutice.Cu cât este mai mare lățimea efectului terapeutic, cu atât utilizarea medicamentului este mai sigură.
^ Forme de dozare. Când o substanță medicamentoasă este inclusă în diferite forme de dozare, natura acțiunii sale trebuie păstrată. Cu toate acestea, forma de dozare și procesul tehnologic de fabricație a acesteia afectează rata de eliberare a substanței active, locul și viteza de absorbție și, prin urmare, rata de debut a efectului și durata acestuia. Cu ajutorul diferitelor procese tehnologice, se pot crea forme de dozare cu acțiune lungă, cu o rată de eliberare ajustabilă a medicamentelor. Forma de dozare include nu numai substanțele formative, ci și diferiți aditivi care reduc gustul neplăcut,
Efect local iritant, etc. Astfel, tehnologiile farmaceutice sunt utilizate pentru a crea condiții mai optime pentru consumul de medicamente.
Studiul influenței proprietăților fizico-chimice ale medicamentelor, a formelor de dozare și a proceselor de preparare a acestora asupra farmacocineticii și farmacodinamicii medicamentelor se realizează de către biofarmaceutică.
^ 3.2. PROPRIETĂȚI CORPE
Factorii care afectează efectul medicamentelor includ sexul, vârsta, greutatea corporală, starea corpului și caracteristicile genetice.
Paul. Problema dependenței acțiunii farmacologice a medicamentelor de sex nu a fost studiată în mod adecvat. Experimentele pe animale și observațiile clinice indică anumite diferențe de gen în metabolismul medicamentelor și sensibilitatea la anumite efecte farmacologice. Deci, datorită faptului că hormonii sexuali masculini stimulează sinteza enzimelor hepatice microsomice, eliminarea anumitor medicamente (acetaminofen, verapamil, benzodiazepine, propranolol) are loc mai repede la bărbați. Diferențele de gen existente în metabolismul etanolului sunt asociate cu niveluri mai mari de activitate a alcoolului dehidrogenază masculină. Există dovezi clinice că femeile sunt mai sensibile la anumite medicamente decât bărbații. Efectul aritmogen al medicamentelor antiaritmice (aritmii ventriculare, cum ar fi „pirueta”) apare mai des la femei, efectul analgezic al morfinei (de exemplu, pentru ameliorarea durerilor postoperatorii) se manifestă la femei în doze mai mici decât la bărbați. Medicamentele care deprimă sistemul nervos central (morfină și barbiturice) pot provoca uneori o stare de excitare la femei și nu au un astfel de efect la bărbați.
Vârsta. Modificările efectelor medicamentelor legate de vârstă sunt deosebit de pronunțate la persoanele cu grupe de vârstă extremă: nou-născuți și persoane cu vârsta peste 60 de ani.
Domeniul farmacologiei, care studiază caracteristicile acțiunii substanțelor asupra corpului copiilor, se numește farmacologie pediatrică. Efectul medicamentelor asupra nou-născuților (până la 4 săptămâni de viață) și a fătului în ultimul trimestru de sarcină (farmacologie perinatală) este luat în considerare separat. Nou-născuții din prima lună de viață au o sensibilitate mai mare la medicamente. În ceea ce privește absorbția, distribuția, metabolismul și excreția substanțelor, acestea diferă semnificativ de adulți. Acest lucru se datorează în principal intensității scăzute a proceselor metabolice (din cauza insuficienței enzimelor care metabolizează medicamentele), a scăderii funcției renale, a permeabilității crescute a barierei sânge-creier și subdezvoltării endocrine, sistemelor nervoase și a altor sisteme ale corpului. Deci, la nou-născuți nu există enzime implicate în conjugarea cloramfenicolului (cloramfenicol), ceea ce îmbunătățește efectul toxic al acestui medicament. Nou-născuții sunt mai sensibili la morfină și neostigmină. Prin urmare, copiilor li se prescriu medicamente în doze mai mici decât adulții (iar unele medicamente nu sunt deloc prescrise). Reducerea dozei de medicamente la copii se datorează și faptului că aceștia au o greutate corporală mai mică decât adulții. Când se prescrie otravă și otravă
Substanțele medicinale inactive sunt ghidate de tabele speciale din Farmacopeea de Stat. Aceste tabele prezintă dozele de medicamente pentru copiii de vârste diferite. Fiecare medicament trebuie utilizat în doze recomandate pentru o vârstă specifică.
La vârstele vârstnice și senile, procesele farmacocinetice se desfășoară lent. Modificarea vitezei de absorbție este asociată în principal cu o scădere a acidității sucului gastric, cu o scădere a fluxului de sânge în intestine, inhibarea sistemelor de absorbție activă, etc. Distribuția medicamentelor la vârstnici se poate schimba datorită unei modificări a legării la proteinele plasmatice din sânge și a scăderii fluxului de sânge în organe și țesuturi. O scădere a metabolismului medicamentelor cu vârsta este asociată cu o scădere a activității enzimelor hepatice și o scădere a fluxului sanguin hepatic. Reducerea funcției renale duce la eliminarea întârziată a medicamentelor. Prin urmare, pacienții cu vârsta peste 60 de ani, doza de substanțe care deprimă sistemul nervos central (somnifere, medicamente din grupa morfină), precum și doza de glicozide cardiace, diuretice trebuie reduse cu 1/2, iar dozele altor medicamente potente și toxice - până la 2/3 din dozele recomandate pentru persoanele de vârstă mijlocie. Farmacologia geriatrică este angajată în studiul caracteristicilor acțiunii și utilizării medicamentelor la vârstnici și senile.
Concentrația medicamentelor în plasma sanguină, în organe și țesuturi și, prin urmare, efectul lor depinde într-o anumită măsură de greutatea corpului. De regulă, cu o creștere a greutății corporale, doza prescrisă de medicament ar trebui să crească. Prin urmare, dacă este necesar, o dozare mai precisă, dozele anumitor substanțe sunt calculate la 1 kg greutate corporală.
Starea corpului. Diverse afecțiuni patologice pot provoca o schimbare a farmacocineticii și farmacodinamicii medicamentelor. În bolile tractului gastro-intestinal, poate apărea o scădere a vitezei și a gradului de absorbție a medicamentelor. Unele boli pulmonare și boli cardiovasculare conduc la modificări semnificative ale hemodinamicii, ceea ce afectează natura distribuției medicamentelor.
În cazul funcției renale afectate, acțiunea substanțelor excretate de rinichi se prelungește (de exemplu, cu funcție renală normală, perioada de jumătate de eliminare (t] / 2) a ampicilinei este de 1,3 ore, iar în caz de insuficiență renală - 13-20 ore), și în bolile hepatice acest lucru se întâmplă cu substanțe care sunt metabolizate în principal în ficat. În acest caz, după injecții repetate, poate apărea acumularea (cumularea) substanțelor din organism, ceea ce crește riscul efectelor toxice ale acestora cu ajutorul regimurilor de dozare convenționale.
În centrul inflamației, acțiunea anestezicelor locale este puternic slăbită, iar efectul sulfonamidelor este redus în rănile purulente.
Unele substanțe medicamentoase acționează numai în afecțiuni patologice. De exemplu, efectul cardiotonic al glicozidelor cardiace se manifestă în insuficiență cardiacă, acidul acetilsalicilic reduce febra.
Procesele patologice, de regulă, schimbă sensibilitatea și reactivitatea organismului față de medicamente. Un corp bolnav reacționează diferit la medicamente decât la unul sănătos. Studiul acestor fenomene într-un experiment a fost început pentru prima dată în anii 1920 de către N.P. Kravkov, apoi a continuat parlamentarul Nikolaev și A.N. Kudrin. Aceasta este o direcție științifică,
Studiul efectului medicamentelor în condiții patologice se numește farmacologie patologică. Este fundamentul științific al farmacoterapiei experimentale și clinice.
Reacțiile farmacologice depind de starea funcțională a organismului. Dezvoltarea fizică și nutriția pacientului sunt, de asemenea, esențiale. Persoanele puternice din punct de vedere fizic sunt mai puțin sensibile la medicamente decât pacienții slăbiți, epuizați și deshidratați, pentru care dozele majorității medicamentelor trebuie reduse de 1,5-2 ori.
Prescripția medicamentelor pentru femeile însărcinate și care alăptează necesită o atenție deosebită. Aici, trebuie să ținem seama nu numai de sensibilitatea modificată a organismului, dar și de posibilitatea pătrunderii substanței medicamentoase prin bariera placentară, excreția acestuia cu lapte și efectele nocive asupra fătului și copilului.
Factorii genetici. Există diferențe semnificative în sensibilitatea individuală a oamenilor la medicamente, care sunt determinate de factori genetici. A apărut o secțiune de farmacologie - Genetica farmaceutică, a cărei sarcină este studierea rolului factorilor genetici în schimbarea acțiunii medicamentelor. Foarte des, diferențele individuale în acțiunea medicamentelor se datorează diferențelor în metabolismul lor. Acest lucru se întâmplă din cauza schimbărilor în activitatea enzimelor care metabolizează medicamentele, care este în principal asociată cu o mutație a genelor care controlează sinteza acestor enzime. Încălcarea structurii și funcției enzimei se numește enzimopatie (enzimopatie). Cu ajutorul enimopatiilor, activitatea enzimatică poate fi crescută (în acest caz, procesul de metabolizare a medicamentelor este accelerat și efectul acestora scade) sau scăzut (în acest caz, metabolismul medicamentelor este încetinit, ceea ce poate duce la o creștere a efectului lor și la apariția efectelor toxice). Cu deficiența genetică a unor enzime, pot apărea reacții atipice la substanțe (idiosincrasie). O idiosincrasie tipică este efectul hemolitic al unor medicamente antimalarice (chinină, primafină, cloroquina) cu deficiență genetică în glucoza-6-fosfat dehidrogenază în globulele roșii. Ca urmare a insuficienței acestei enzime, se formează un "inon", care provoacă hemoliza eritrocitelor.
^ 3.3. MOD DE DESTINARE A MEDICAMENTELOR
Efectul medicamentelor este influențat atât de administrarea repetată, cât și de utilizarea combinată (comună, simultană) a medicamentelor.
^ A. Reutilizarea medicamentelor
Injecțiile repetate ale aceleiași substanțe medicamentoase pot duce la o cantitate (creștere sau scădere) și la o modificare calitativă a efectului farmacologic.
Printre fenomenele observate în timpul injecțiilor repetate de medicamente se disting cumulul, sensibilizarea, dependența (toleranța) și dependența de droguri.
Cumulare (din lat. cumulatio - creștere, acumulare) - acumularea în organism a unei substanțe active farmacologic sau a efectelor pe care le provoacă.
Dacă odată cu fiecare nouă administrare a unei substanțe medicinale, concentrația sa în sânge și / sau țesuturi crește în comparație cu administrarea anterioară, acest fenomen se numește cumulare materială. Medicamentele care sunt inactivate lent și excretate lent din organism se pot acumula în timpul injecțiilor repetate, precum și medicamente care se leagă ferm de proteinele plasmatice din sânge sau în depozitele de țesut, de exemplu, unele somnifere din grupul barbituric, glicozidele cardiace digitale. Acest lucru poate provoca efecte toxice și, prin urmare, astfel de medicamente trebuie dozate, ținând cont de capacitatea lor de a acumula.
Dacă în timpul injecțiilor repetate cu substanță medicamentoasă se observă o creștere a efectului fără a crește concentrația substanței în sânge și / sau țesuturi, acest fenomen se numește cumulare funcțională. Acest tip de cumul apare cu doze repetate de alcool. Odată cu dezvoltarea psihozei alcoolice (delirium tremens) la indivizii sensibili, iluziile și halucinațiile se dezvoltă într-un moment în care alcoolul etilic a fost deja metabolizat și nu este detectat în organism. Cu toate acestea, apar modificări crescânde ale funcției sistemului nervos central. Cumulul funcțional este, de asemenea, caracteristic inhibitorilor MAO.
Sensibilizare. Multe substanțe medicinale formează complexe cu proteine \u200b\u200bplasmatice, care în anumite condiții dobândesc proprietăți antigenice. Aceasta este însoțită de formarea și sensibilizarea anticorpilor. Administrarea repetată a acelorași substanțe medicinale într-un organism sensibilizat se manifestă prin reacții alergice. Adesea, astfel de reacții apar cu injecții repetate de peniciline, procaine, vitamine solubile în apă, sulfonamide etc.
Dependența (toleranță, din lat. tolerantia - răbdare) - scăderea efectului farmacologic cu injecții repetate de medicament în aceeași doză. Dependența se poate datora unei modificări în farmacocinetica substanței medicamentoase (scăderea absorbției, creșterea ratei metabolice și a excreției), precum și o scădere a sensibilității receptorilor și / sau o scădere a densității acestora pe membrana postsinaptică. De exemplu, dependența de barbiturice poate fi rezultatul unei creșteri a intensității metabolismului lor datorită inducerii enzimelor sub influența barbituricilor înșiși. Dependența de droguri se poate dezvolta de la câteva zile la câteva luni. În cazul dependenței, pentru a obține același efect farmacologic, este necesară o creștere a dozei de medicament, ceea ce poate duce la o creștere a efectelor secundare ale acestuia. Prin urmare, deseori fac o pauză în utilizarea acestei substanțe și, dacă este necesar, continuă tratamentul cu medicamente cu un efect similar, dar dintr-o grupă chimică diferită. Când se înlocuiește o substanță cu alta, indiferent de structura chimică a acesteia, se poate produce obișnuirea încrucișată dacă aceste substanțe interacționează cu același substrat (de exemplu, un receptor sau o enzimă)
Un caz special de dependență este tahicilaxia (din greacă. tachys - repede phytaxis - protecție) - dezvoltarea rapidă a dependenței cu injecții repetate de medicament la intervale scurte (10-15 minute). Tachifilaxia la efedrină este bine cunoscută, care este cauzată de epuizarea no-radrenalinei la capetele fibrelor nervoase simpatice. La fiecare administrare ulterioară de efedrină, cantitatea de noradrenalină eliberată în fanta sinaptică scade, iar efectul hipertensiv al medicamentului (creșterea tensiunii arteriale) scade după a doua sau a treia injecție.
Un alt caz particular de dependență este mitridatismul - dezvoltarea treptată a insensibilității la acțiunea medicamentelor și otrăvurilor, care rezultă din utilizarea lor prelungită, mai întâi în cantități foarte mici și apoi în doze crescânde. Conform legendei grecești antice, regele Mitridates a dobândit astfel insensibilitate la multe otrăvuri.
Odată cu utilizarea repetată a anumitor substanțe care provoacă senzații extrem de plăcute (euforie), indivizii predispuși dezvoltă dependența de droguri.
Dependența de droguri - o nevoie urgentă (o dorință irezistibilă) pentru un aport constant sau reînnoit periodic al unei anumite substanțe medicamentoase sau al unui grup de substanțe.
Inițial, recepția este asociată cu obiectivul obținerii unei stări de euforie, eliminarea experiențelor și senzațiilor dureroase, obținerea unei senzații de bunăstare și confort, obținerea de noi senzații în timpul dezvoltării halucinațiilor. Cu toate acestea, după un anumit timp, necesitatea unui aport repetat devine irezistibilă, care este agravată de sindromul de retragere - apariția unei afecțiuni grave la oprirea acestei substanțe, asociată nu numai cu modificări ale sferei mentale, ci și cu tulburări somatice (funcție afectată a organelor și sistemelor corpului). Această condiție este indicată prin termenul „retragere” (din lat. abstinentia - abstinenta).
Distingeți între dependența de droguri mentale și fizice.
Dependența de droguri mintale se caracterizează printr-o deteriorare accentuată a stării de spirit și disconfort emoțional, o senzație de oboseală în timpul privării de droguri. Apare odată cu utilizarea cocainei și a altor psiostimulatori (amfetamină), halucinogene (dietilamidă cu acid lisergic - LSD-25), nicotină, cânepă indiană (anasha, hașiș, plan, marijuana).
Dependența fizică de droguri se caracterizează nu numai prin disconfort emoțional, ci și prin apariția simptomelor de sevraj.
Dependența de droguri fizice se dezvoltă față de opioide (heroină, morfină), barbiturice, benzodiazepine, alcool (alcool etilic). . la Dependența de droguri este adesea combinată cu dependența și sunt necesare tot mai multe doze de substanță pentru a obține euforie. Cea mai dificilă dependență de droguri apare în cazul unei combinații de dependență mentală, dependență fizică și dependență.
Utilizarea substanțelor pentru a obține un efect stupefiant se numește abuz de substanțe.
Dependența este un caz special de abuz de substanțe, atunci când o substanță este utilizată ca drog, se face referire la lista substanțelor care determină dependența de droguri (substanțe narcotice) și supusă controlului.
^ B. Utilizare combinată
și interacțiunile medicamentoase
Odată cu utilizarea combinată de medicamente, efectul acestora poate fi îmbunătățit (sinergism) sau slăbit (antagonism).
Sinergism (din greacă sin - împreună eRG - lucru) - efectul unidirecțional al a două sau mai multe substanțe medicinale, în care există un efect farmacologic mai pronunțat decât fiecare substanță într-o separată
Notele. Sinergismul medicamentelor apare sub două forme: însumarea și potențarea efectelor.
Dacă efectul utilizării simultane a substanțelor medicinale cu acțiuni egale este egal cu suma efectelor substanțelor individuale din combinație, o astfel de acțiune este definită ca sumare sau efect aditiv.
Sumarea este observată atunci când medicamentele sunt introduse în organism care afectează aceleași substraturi (receptori, celule etc.). De exemplu, sunt rezumate efectele vasoconstrictive și hipertensive ale norepinefrinei și mezonei care acționează asupra receptorilor α-adrenergici vasculari periferici; rezumă efectele medicamentelor anestezice inhalate care au un efect inhibitor asupra celulelor nervoase.
Dacă o substanță îmbunătățește semnificativ efectul farmacologic al altei substanțe, această interacțiune se numește potențare. Când este potențat, efectul general al combinației a două substanțe depășește suma efectelor substanțelor individuale. De exemplu, clorpromazina (un agent antipsihotic) îmbunătățește (potențează) efectul anestezicelor, ceea ce reduce concentrația anestezicelor.
Substanțele medicamentoase pot acționa asupra aceluiași substrat (sinergism direct) sau au o localizare diferită a acțiunii (sinergism indirect).
Fenomenul de sinergie este adesea utilizat în practica medicală, deoarece vă permite să obțineți efectul farmacologic dorit atunci când se prescriu mai multe medicamente în doze mai mici. În acest caz, riscul de reacții adverse nedorite este redus.
Antagonism (din greacă anti - împotriva, agon - lupta) - reducerea sau eliminarea completă a efectului farmacologic al unei substanțe medicamentoase de către alta, atunci când este utilizat împreună.
Fenomenul antagonismului este utilizat în tratamentul intoxicațiilor și pentru a elimina reacțiile nedorite ale medicamentelor.
Se disting următoarele tipuri de antagonism.
Antagonismul funcțional direct se dezvoltă în cazurile în care substanțele medicinale au efectul opus (multidirecțional) asupra acelorași elemente funcționale (receptori, enzime, sisteme de transport etc.). De exemplu, antagoniști funcționali includ stimulatori și blocanți ai receptorilor β-adrenergici, stimulanți și blocanți ai receptorilor M-colinergici. Un caz special de antagonism direct este competitivantagonism. Are loc în cazurile în care substanțele medicinale au o structură chimică strânsă și există concurență între ele pentru comunicarea cu receptorul. Deci, naloxona este un antagonist competitiv al morfinei și al altor analgezice narcotice.
Unele medicamente au o structură chimică similară cu metaboliții celulelor microbiene și tumorale și intră într-o competiție cu aceștia pentru influențarea uneia dintre legăturile procesului biochimic (sinteza proteinelor). Se numesc antimetaboliți. Înlocuind unul dintre elementele din lanțul de sinteză biochimică, antimetaboliții perturbă reproducerea microorganismelor, a celulelor tumorale. De exemplu, sulfonamidele sunt antagoniști competitivi ai acidului para-aminobenzoic într-o celulă microbiană, metotrexatul este un antagonist competitiv al dihidrofolatului reductazei în celulele tumorale (vezi secțiunile corespunzătoare).
Antagonismul funcțional indirect se dezvoltă în cazurile în care substanțele medicinale au efect opus asupra funcționării oricărui organ și, în același timp, acțiunea lor este realizată prin mecanisme diferite. De exemplu, aceclidina (crește tonul organelor musculare netede datorită excitării receptorilor M-colinergici) și papaverina (reduce tonusul organelor musculare netede datorită acțiunii miotrope directe) sunt antagoniști indirecti în ceea ce privește acțiunea asupra organelor musculare netede.
Antagonismul fizic apare ca urmare a interacțiunii fizice a medicamentelor - adsorbția unui medicament pe suprafața altui, rezultând formarea complexelor inactive sau slab absorbite (de exemplu, adsorbția medicamentelor și toxinelor pe suprafața carbonului activ). Antagonismul fizic este utilizat pentru otrăvire cu toxine prinse în tractul digestiv.
Antagonismul chimic apare ca urmare a unei reacții chimice între substanțe, ceea ce duce la formarea de compuși inactivi sau complexe inactive. Antagoniștii care acționează în acest fel se numesc antidoti. De exemplu, în caz de otrăvire cu arsenic, mercur și compuși de plumb, se folosește tiosulfat de sodiu, ca urmare a unei reacții chimice cu care se formează sulfiți non-toxici. În caz de supradozaj sau otrăvire cu glicozide cardiace, se folosește unitiol, care formează compuși complexi inactivi cu aceștia. În cazul unui supradozaj de heparină, se introduce sulfat de protamină, ale cărui grupe cationice se leagă de centrii anionici ai heparinei, neutralizând efectul anticoagulant.
Când prescrieți unul sau mai multe medicamente, trebuie să vă asigurați că nu există niciun efect antagonist între ele; ceea ce exclude utilizarea lor simultană. Administrarea simultană a mai multor medicamente (polifarmacie) poate duce la o modificare a vitezei de debut a efectului farmacologic, a gravității și a duratei acestuia. ) (Dacă în urma utilizării combinate a substanțelor medicinale este posibilă obținerea unui efect terapeutic mai pronunțat, reducerea sau prevenirea efectelor negative, atunci această combinație medicamente este rațional și adecvat terapeutic. Cu o combinație rațională, este posibilă reducerea dozelor de substanțe medicamentoase active, ca urmare a efectelor secundare nedorite sunt reduse sau nu se manifestă.
De obicei, combinațiile de medicamente sunt formulate pentru a produce un efect farmacologic mai pronunțat.
Medicamentele sunt de asemenea combinate pentru a elimina efectele nedorite ale componentelor individuale. De exemplu, pentru a preveni efectul neuro-toxic al izoniazidului, vitamina B 6 este prescrisă suplimentar; pentru prevenirea candidozei, în tratamentul antibioticelor cu spectru larg - nistatină sau levorină; pentru a preveni hipokalemia în tratamentul salureticelor - clorură de potasiu.
Dimpotrivă, dacă rezultatul utilizării simultane a mai multor medicamente este o slăbire, absență, denaturare a efectului terapeutic sau apariția unui efect negativ nedorit, astfel de combinații de medicamente sunt numite iraționale, inadecvate terapeutic (incompatibilitatea medicamentelor).
Interacțiunea medicamentelor poate fi împărțită în două grupuri:
interacțiune farmaceutică;
interacțiune farmacologică.
Interacțiunea farmaceutică care conduce la incapacitatea utilizării ulterioare a medicamentelor este denumită incompatibilitate farmaceutică. Motivele acestei incompatibilități pot fi interacțiunea chimică a medicamentelor cu formarea de compuși inactivi sau toxici, deteriorarea solubilității medicamentelor, coagularea sistemelor coloidale, separarea emulsiilor, umezirea și topirea pulberilor, adsorbția unei substanțe medicamentoase pe suprafața alteia, etc. Ca urmare a unor astfel de fenomene, precipită forma, culoarea, mirosul, consistența schimbării medicamentului. Astfel de prescripții iraționale sunt cunoscute farmaciștilor. Prin urmare, astfel de rețete fie nu sunt făcute, fie corectarea lor farmaceutică este efectuată, în urma căreia pacientul primește un medicament bine pregătit.
^ Interacțiune farmacologică medicamentele apar după introducerea lor în corpul pacientului. Ca urmare a acestei interacțiuni, efectele farmacologice ale medicamentelor administrate simultan se pot schimba.
Există două tipuri de interacțiune farmacologică - farmacocinetică și farmacodinamică.
A) Tipul interacțiunii farmacocinetice se manifestă în etapele de absorbție, distribuție, metabolism și excreție a medicamentelor. În acest caz, unul sau mai mulți parametri farmacocinetici se pot modifica. Ca urmare a interacțiunii farmacocinetice, concentrația formei active a substanței medicamentoase în sânge și țesuturi se schimbă cel mai adesea și, ca urmare, efectul farmacologic final.
Interacțiunea medicamentelor în timpul absorbției din tractul gastro-intestinal (GIT)
Cu prezența simultană a mai multor medicamente în lumenul stomacului și intestinului subțire, gradul și rata de absorbție sau ambele se pot schimba simultan. Motivele acestor schimbări sunt variate:
Schimbare PH "
Majoritatea medicamentelor sunt absorbite din sânge din tractul digestiv prin blană
difuzie simplă scăzută. În acest fel, lipofile și nonionice
molecule de medicamente. Multe substanțe medicinale
sunt baze slabe sau acizi slabi și gradul lor de ionizare
depinde de pH-ul mediului. Dacă schimbați pH-ul stomacului sau intestinelor, puteți
modifică gradul de ionizare a moleculelor și, prin urmare, absorbția acestora. De exemplu, an-
agenți taciti, crescând pH-ul conținutului gastric, încetinesc absorbția
compuși slab acide (digoxină, barbiturice, ranitidină), slăbind
prin urmare efectul lor farmacologic.
Formarea complexelor greu de absorbit
Medicamente cu proprietăți de adsorbție (cărbune ak
dopate), rășini schimbătoare de anioni (colestiramină), Ca 2+, Mg 2+, ioni Al 3+
formează complexe cu multe substanțe medicinale dificile
absorbit din tractul digestiv.
Schimbarea motilității gastro-intestinale
Stimularea motilității intestinale sub influența medicamentelor colinomimetice și anticolinesterază, laxative și accelerarea asociată a mișcării conținutului prin intestine reduc absorbția digoxinei,
Corticosteroizii. Antropina M-colinergică blocantă, dimpotrivă, încetinește golirea gastrică și îmbunătățește absorbția digoxinei.
Interacțiunea medicamentelor în stadiul de legare la proteinele plasmatice
După intrarea în circulația sistemică, multe substanțe medicinale se leagă reversibil de proteinele plasmatice. În această etapă, poate avea loc interacțiunea medicamentelor, care se bazează pe deplasarea competitivă a unei substanțe medicamentoase de către alta din complex cu proteina. Astfel, acidul acetilsalicilic (aspirina) deplasează tolbutamida din complex cu o proteină, ca urmare a căreia concentrația moleculelor libere de tobutamidă crește și efectul său hipoglicemic se intensifică.
Interacțiunea medicamentelor în procesul de metabolism
Metabolizarea multor medicamente este realizată de enzime hepatice microsomale. Unele substanțe medicinale sunt capabile să își schimbe activitatea. Induce (crește) activitatea enzimelor hepatice fenobarbital, rifampicină, fenitoină. În contextul lor, metabolismul anumitor substanțe medicinale (digoxină, doxiciclină, chinidină) crește, ceea ce duce la inactivarea rapidă a acestora și la scăderea efectului terapeutic. Inhibă (reduce) activitatea enzimelor hepatice cloramfenicol, butadione, cimetidină. În acest caz, metabolismul substanțelor precum fenitoina, tolbutamida, teofilina, cofeina este redus, efectul lor este îmbunătățit și pot apărea efecte toxice. Unele medicamente afectează activitatea enzimelor non-microsomale. Așadar, alopurinolul inhibă enzima xantină oxidază, care este implicată în metabolismul mercaptopurinei, iar efectul toxic al acestuia din urmă asupra sistemului hematopoietic crește brusc.
Interacțiunea medicamentelor în procesul de excreție din organism
Principalul organ de excreție a substanțelor medicinale și a metaboliților acestora sunt rinichii și, prin urmare, pH-ul urinei joacă un rol important în excreția multor substanțe medicinale. Acest indicator reglează gradul de ionizare a moleculelor, iar ionizarea determină reabsorbția acestora, adică. absorbție inversă în tubii renali. La valori scăzute ale pH-ului urinei (într-un mediu acid), excreția substanțelor ușor alcaline (cafeină, morfină, eritromicină) crește, astfel încât efectul lor este slăbit și scurtat. La valorile pH-ului urinei corespunzătoare unui mediu alcalin, excreția de acizi slabi (barbiturice, butadione, tetraciclină, sulfanilamide) este accelerată și efectele acestora sunt reduse.
B) Tipul de interacțiune farmacodinamică a substanțelor medicamentoase se manifestă în implementarea efectelor lor farmacologice. Cel mai adesea, această interacțiune este observată cu utilizarea simultană de agoniști și antagoniști în raport cu receptorii corespunzători. De exemplu, blocanții adrenoreceptorilor (fentolamina, propranololul) reduc sau elimină complet efectul stimulanților adrenoreceptori (norepinefrină, respectiv isadrină).
Simpatoliticele (reserpina, guanetidina) slăbesc efectul efedrinei simpatomimetice, deoarece au efect opus pealocarea norepinefrinei de la sfârșitul nervilor adrenergici.
Slăbirea efectelor este cauzată de utilizarea simultană a medicamentelor care acționează în mod opus asupra sistemelor corpului
Un exemplu, deprimant (somnifere, sedative) și stimulant (psiostimulatoare) a sistemului nervos central.
Utilizarea simultană de medicamente care provoacă același efect duce la o creștere a acțiunii.
Având o înțelegere clară a tipurilor de interacțiuni medicamentoase, farmacistul poate corecta consecințele nedorite pentru pacient în timp ce ia două sau mai multe medicamente. Există următoarele opțiuni pentru aceasta:
luați medicamente nu în același timp, ci la intervale de 30-40-60 minute;
înlocuiți unul dintre medicamente cu altul;
modificați regimul de dozare a medicamentelor (modificați doza și intervalele dintre administrări);
anulează unul dintre medicamente (dacă primele trei acțiuni nu elimină consecințele negative ale interacțiunii combinației de medicamente prescrise simultan).
Farmacocinetica și farmacodinamica medicamentelor depind de timpul zilei, care este asociat cu modificări periodice (ciclice) în activitatea enzimelor și a altor substanțe biologice endogene active, precum și a altor procese ritmice din organism. Studiul proceselor ritmice în natura vie și rolul factorului de timp în procesele biologice este realizat de cronobiologie (din greacă. chronos - timpul) este o direcție relativ nouă în biologie apărută în anii 60 ai secolului trecut. Una dintre secțiunile cronobiologiei este cronofarmacologia, care studiază modificările periodice ale activității medicamentelor în funcție de momentul administrării și de efectul medicamentelor asupra ritmurilor biologice.
Ritmurile biologice sunt modificări periodice repetate în natura și intensitatea proceselor biologice.
Acrofaza - perioada în care funcția sau procesul investigat își atinge valorile maxime; batifază - perioada în care funcția sau procesul investigat atinge valorile sale minime; amplitudine - gradul de deviere a indicatorului studiat pe ambele direcții de la medie; Mesor (din lat. mesos - mijlocul și prima literă a cuvântului ritm) -acesta este nivelul mediu de ritm zilnic, adică. valoarea medie a indicatorului studiat în timpul zilei (Fig. 3.2).
Perioadele ritmurilor biologice sunt limitate la un moment specific, de exemplu, circadian (circadian, din lat. aproximativ - cam moare - zi) - cu o perioadă de 20-28 ore; în jurul ceasului - cu o perioadă de 3 până la 20 de ore; infraradian - cu o perioadă de 28-96 ore; pe săptămână - 4-10 zile; pe lună - 25-35 de zile etc.
Cele mai studiate ritmuri circadiene ale proceselor biologice ale corpului uman (tabelul 3.1.).
În cronofarmacologie sunt acceptate următorii termeni: cronofarmacinetică (cronocinetică), cronestezie și cronologie.
Cronofarmacocinetica include modificări ritmice în absorbția, distribuția, metabolismul și excreția medicamentelor.
Cronicestezia este o schimbare ritmică a sensibilității și reactivității unui organism față de o substanță medicinală în timpul zilei.
P funcția celulei, organului, sistemului fiziologic, întregului organism 
Tabelul 3.1.Sistemul circadian al unei persoane sănătoase (conform F. Halberg)
| Indicatorii | Acrofază (timp) Valori maxime, h) |
| Temperatura (t) | 16-18 |
| Puls (pis) | 15-16 |
| Viteza respiratorie | 13-15 |
| Tensiunea arterială (sistolică) | 15-18 |
| Celule roșii din sânge | 11-12 |
| Celule albe din sânge | 21-23 |
| Limfocite T | 0-1 |
| Limfocite B | 4-5 |
| Hormoni plasmatici din sânge: | |
| cortizol | 8-11 |
| 17 hydroxycorticosterone | 8-11 |
| AMPc | 8-11 |
| renină | 18 |
| testosteron | 8-9 |
| tiroxina | 14-15 |
| Proteine \u200b\u200btotale din sânge | 17-9 |
| fibrinogenul | 18 |
| bilirubina | 10 |
| transaminaza | 8-9 |
| colesterol | 18 |
| Uree azot | 22-23 |
Cronergia este efectul combinat al cronocineticii și cronesteziei asupra mărimii efectului farmacologic al unei substanțe medicamentoase. Efectul utilizării aceleiași doze de substanță se manifestă inegal în diferite momente ale zilei, puterea și durata acesteia vor fi mai mari în câteva ore, iar în alte ore
zile reduse semnificativ. Deci, nitroglicerina elimină mai eficient un atac de angină pectorală dimineața decât după-amiaza. Glucocorticoizii sunt cei mai activi la ora 8 dimineața, iar morfina la ora 16.
Pentru unele medicamente, sunt cunoscute modificările parametrilor farmacocinetici (absorbție, biotransformare, excreție) în funcție de ora zilei. Deci, medicamentul antifungic griseofulvină este mai bine absorbit la aproximativ 12 noaptea, amfetamina în cantități mari este excretată de rinichi în dimineața devreme.
Datele privind modificările concentrației anumitor medicamente în timpul zilei sunt prezentate în tabelul 3.2.
Tabelul 3.2. Cronofarmacocinetică (A. Reinberg, M. Smolensky)
| preparare | Ora de administrare, h | Indicatori de studiu | Modificări zilnice ale parametrilor farmacocinetici |
| acetilsalicilic (1,5 g o dată) | 6 10 18 20 | Concentrația plasmatică | Concentrația maximă și zona de sub curba farmacocinetică sunt cele mai mari la ora 6 dimineața, cea mai mică la ora 23 |
| indometacin (100 mg o dată) | 7; 11 15; 19 | Concentrația plasmatică | Cea mai mare concentrație de vârf la 8 ore, cea mai rapidă dispariție a unei substanțe medicamentoase la 19 ore |
| teofilină (4 mg / kg în mod repetat) | 7 | Concentrația în plasmă și salivă | Vârf înalt la 7 ore |
| Propranolol (anaprilină, inderal, obzidan - 80 mg o dată) | 2 8 | Concentrația plasmatică | Concentrația maximă și zona sub curba farmacocinetică este mai mică după administrarea medicamentului la 14 ore, comparativ cu 8, 20 și 2 ore noaptea |
| Eritromicină (250 mg x 4) | 2 | Concentrația plasmatică | Concentrația de vârf este cea mai mare ~ la 11 h 30 min, S-la 12 h max |
| Cisplatin (60 mg / m 2 iv) | 6 | Excreție urinară și Creatină de urină | Concentrația de vârf și zona de sub curba farmacocinetică este cea mai mare la 6 ore, nefrotoxicitatea este minimă la 18 ore |
Abordarea cronofarmacologică a prescrierii medicamentelor este importantă pentru dozarea rațională a medicamentelor, în funcție de momentul administrării acestora. În terapia tradițională, sunt prescrise dozele prescrise (de exemplu, 1 comprimat de 3 ori pe zi), iar în cronoterapie se folosesc doze dinamice ținând cont de fluctuațiile circadiene în sensibilitatea și reactivitatea organismului și ritmul proceselor farmacocinetice.
Scopul cronoterapiei este de a obține efectul terapeutic maxim la cel mai mic cost al substanței medicamentoase și, în consecință, de a reduce efectele secundare.
Pe baza studiilor experimentale și clinice efectuate la Departamentul de Farmacologie, Facultatea de Farmacie, MMA numit după IM Sechenov și VMA lor. CM. Kirov a dezvăluit caracteristici cronofarmacologice în acțiunea unui număr de medicamente. Deci, cea mai mare sensibilitate la acțiune
Nivelul de stricnină intravenoasă s-a manifestat la ora 16, cea mai mare stabilitate la ora 10 dimineața.
De asemenea, a fost stabilit rolul factorilor sezonieri în acțiunea anumitor medicamente. Efectul adaptogen al fitoadaptogenilor: ginseng, bio-ginseng, eleutherococcus, Rhodiola rosea, Aralia, în diferite anotimpuri (ianuarie-martie, mai și iulie) în experimente pe animale și la pacienții cu patologie chirurgicală și neurologică este cel mai pronunțat în perioada ianuarie-martie și în vara, efectul lor adaptogen este redus semnificativ. În plus, în perioada de primăvară-vară, efectul antihipoxic al ginsengului și al eleutrocrocului este absent într-o gamă largă de doze studiate.
Substanțele medicamentoase, care acționează asupra organismului, provoacă modificări ale activității anumitor organe și sisteme. De exemplu, medicamentele pot crește contracțiile inimii, elimina bronhospasmul, crește tensiunea arterială, elimină frica și tensiunea mentală, reduce durerea, stimulează activitatea mentală, etc. Astfel de modificări cauzate de medicamente sunt denumite " efecte farmacologice".
Pentru fiecare medicament, sunt caracteristice anumite efecte farmacologice. În fiecare caz, cu scop terapeutic, sunt utilizate doar anumite efecte ale medicamentului. Astfel de efecte sunt numite principalele efecte farmacologice. Efectele farmacologice rămase (neutilizate, nedorite) sunt desemnate ca fiind lateral.
Utilizarea oricărui medicament fără a cunoaște toate efectele farmacologice ale acestuia este inacceptabilă. Deci, pentru a utiliza efedrina (vezi capitolul 4) pentru astmul bronșic, nu este suficient să știm că efedrina extinde bronhiile. Acest medicament crește, de asemenea, automatismul inimii (contraindicat în tahiaritmii), crește tensiunea arterială (contraindicat în hipertensiune), stimulează sistemul nervos central (efedrina nu trebuie prescrisă noaptea, deoarece poate provoca insomnie).
Același efect farmacologic diverse substanțe poate apela în mai multe moduri. De exemplu, pentru a reduce tensiunea arterială, puteți reduce munca inimii, extinde vasele de sânge, reduce volumul plasmatic din sânge. La rândul lor, aceste capacități pot fi implementate în moduri diferite. Deci, puteți extinde vasele de sânge acționând direct asupra mușchilor netezi ale vaselor de sânge sau blocând efectul vasoconstrictiv al inervației simpatice. Acesta din urmă poate fi realizat prin blocarea ganglionilor simpatici, a capetelor nervilor simpatici sau a receptorilor vaselor de sânge cărora li se transmite excitația sistemului nervos simpatic.
Modurile în care substanțele medicamentoase provoacă anumite efecte farmacologice sunt notate prin termenul " mecanisme de acțiune".
Majoritatea substanțelor medicinale stimulează sau inhibă funcțiile diferitelor organe, afectându-le receptori specifici. Acești receptori sunt cel mai adesea moleculele de proteine \u200b\u200bcu care sunt asociate aceste funcții. Exemple de receptori specifici includ receptorii colinergici (vezi capitolul 3), receptorii adrenergici (vezi capitolul 4), receptorii de opiacee (vezi capitolul 10) și alții.Enzimele sunt un tip special de receptori specifici. De exemplu, pentru agenții anticolinesteraza (vezi capitolul 3), acetilcolinesteraza este un receptor specific.
Modificările care sunt direct legate de acțiunea substanțelor asupra receptorilor specifici sunt notate prin termenul „reacție farmacologică primară”. Reacția farmacologică primară poate fi începutul unei serii de reacții care duc la stimularea sau inhibarea anumitor funcții fiziologice, adică efecte farmacologice caracteristice unei substanțe medicamentoase date.
Anumite medicamente (de exemplu diuretice osmotice; vezi capitolul 16) își arată efectul indiferent de receptorii specifici.
Mecanismele de acțiune ale diverselor medicamente au fost studiate în diferite grade. De fapt, nu se poate susține că mecanismul de acțiune al oricărei substanțe este perfect cunoscut. Prin urmare, studiul mecanismelor de acțiune a drogurilor este în desfășurare. În același timp, ideile despre mecanismul de acțiune al uneia sau altei substanțe medicinale nu numai că pot deveni mai detaliate, dar se pot schimba semnificativ. Cu toate acestea, cunoașterea mecanismelor de acțiune a medicamentelor oferă asistență de neprețuit pentru utilizarea lor corectă.
Directorul medicamentelor esențiale Elena Yuryevna Hramova
Efecte adverse farmacologice și secundare
În general, medicamentele sunt numite substanțe și (sau) amestecuri ale acestora, care au anumite proprietăți fizico-chimice, sunt eliberate într-o formă specifică și oferă un efect vindecător asupra organismului.
Efectul farmacologic este determinat de influența medicamentului (mai exact a substanței active conținute în acesta) asupra organismului la nivel țesut sau celular. În mod ideal, efectul farmacologic nu ar trebui să fie însoțit de efecte secundare, adică ajutând un organ, nu ar trebui să dăuneze altuia.
Efectul farmacologic al unui anumit medicament este determinat de compoziția sa chimică, concentrația, forma în care este eliberat și cantitatea introdusă în organism (supradozajul medicamentului este, din păcate, un fenomen frecvent). De fapt, efectul farmacologic al unui medicament este anumite modificări ale metabolismului și funcțiilor celulelor și țesuturilor corpului uman, precum și ale organelor sau sistemelor sale, care se dezvoltă sub influența acestui medicament.
Multe medicamente provoacă o serie de așa-numite reacții adverse sau acțiuni. Unele medicamente sunt atât de toxice încât pot perturba ireversibil funcțiile altui organ (sau sistem), astfel încât sunt utilizate în cazuri excepționale, în doze limitate și numai sub supravegherea unui medic.
Înainte de a utiliza sau de a prescrie un medicament, ar trebui să citiți cu atenție adnotarea acestuia, deoarece efectele secundare precum tulburările dispeptice, scăderea atenției etc. sunt indicate în ele destul de des. Ultima circumstanță ar trebui să fie acordată o atenție specială persoanelor a căror muncă este legată de nevoia unei reacții rapide constante (de exemplu, șoferi). Adesea, lista posibilelor acțiuni (laterale) nedorite ale unui medicament poate lua mai multe rânduri în adnotarea care îl însoțește.
Din cartea Homeopatie. Partea I. Fundamentele homeopatiei autor Gerhard Köller3. Efectele secundare ale medicamentelor Efectele secundare ale medicamentelor pot apărea atunci când regula de asemănare nu este respectată strict și pacientul are o creștere accentuată a sensibilității. Un exemplu. Pacientul a raportat o inflamație dureroasă a articulației metacarpofalangiene a celor mari
Din cartea Ghidul pacientului pentru restaurarea tiroidei autorul Andrey Valerevici UshakovEfecte secundare ale sclerotizării Indiferent de efectele minime ale sclerotizării, această procedură trebuie considerată ca un efect agresiv. Care este riscul și problemele asociate cu acesta? În ciuda procedurii mai puțin dureroase, toate
De la carte Rezervați în ajutor autorul Natalia LednevaEfecte secundare chimioterapie Căderea părului Medicamentele citotoxice (în special doze mari) acționează nu numai asupra celulelor sanguine, ci și asupra celulelor responsabile de creșterea părului. De obicei, părul crește înapoi după tratament sau când devin doze de chimioterapie
Din cartea Codează-te pentru armonie autorul Mikhail Borisovici IngerleibEfectele secundare ale intervenției chirurgicale
autorul Alla Viktorovna NesterovaReacții adverse Medicamentele cu sulfanilamidă provoacă rareori reacții adverse, deși în unele cazuri există leucopenie și trombocitopenie, reacții alergice ale pielii, afectarea funcției hepatice și tulburări gastro-intestinale. Supradozaj medicamentos
Din cartea Nutriție clinică pentru diabet autorul Alla Viktorovna NesterovaReacții adverse Printre reacțiile adverse trebuie remarcată disfuncția tractului gastro-intestinal, atunci când pacientul are senzația de gust metalic la nivelul gurii, greață, vărsături și diaree. Aceste medicamente pot provoca, de asemenea, disfuncții hepatice, alergice
Din cartea Iodul - medicul tău de acasă autorul Anna Vyacheslavovna ScheglovaContraindicații și reacții adverse ale medicamentelor care conțin iod După cum am menționat anterior, iodul nu este util pentru toată lumea. Există momente în care medicamentele care îl conțin pot agrava o situație de sănătate. Și chiar un simplu exces din dozele admise de iod cu cele anterioare
Din cartea Tratamentul bolilor piciorului și varicelor autorul Evgenia Mikhailovna SbitnevaEfecte secundare ale condroprotectoarelor În principal, după ce ați luat condroprotectori, nu există efecte secundare. Cu toate acestea, la unii pacienți a existat o încălcare a intestinelor, manifestată sub formă de greață, vărsături, durere, diaree. Foarte rar alergic
autor Vadim Lapshichev Din cartea Healing Honey autorul Nikolai Illarionovici DanikovEfecte secundare în timpul terapiei medicale Efectele secundare în timpul tratamentului medical sunt exprimate în reacțiile cutanate, respiratorii și gastro-intestinale ale organismului. Depind de hipersensibilitate ereditară sau dobândită la miere, de tipul de plantă de miere din care se adună albinele
Din cartea Curăță vasele conform Zalmanov și chiar mai curat autorul Olga KalashnikovaTratamentul farmacologic al capilarelor.Vidal și M. M. Mărkovski, populare printre lucrătorii medicali, nu alocă fonduri pentru tratarea capilarelor într-un capitol separat. Aceasta nu înseamnă că medicamentele care se îmbunătățesc
Din cartea Coltsfoot dintr-o sută de boli autorul Iuri KonstantinovContraindicații și reacții adverse Mama și vitrega în medicina populară sunt foarte îndrăgite, decocturile, perfuziile sunt preparate din ea și fac și suc. Cu toate acestea, atunci când se utilizează preparate pe bază de picioare, trebuie amintit că glicozidele sunt conținute în frunzele sale. Și este întotdeauna plin
Din cartea Medicină periculoasă. Criza tratamentelor tradiționale autorul Arusyak Arutyunovna NalyanEfecte secundare Medicamente esențiale Vaccinarea Vaccinurile vin mai întâi cu efecte nedorite. Există multe argumente împotriva vaccinării, iată un exemplu care confirmă acest lucru. Majoritatea vaccinurilor și agenților antibacterieni din anii ’60 -’80
Din cartea Cea mai sănătoasă băutură de pe Pământ. Vin roșu uscat. Adevărul care ne este ascuns! autorul Vladimir Samarin Din cartea Hipotensiune autorul Anastasia Gennadyevna KrasichkovaEfecte secundare Dezvoltarea efectelor secundare este una dintre cele mai frecvente și grave consecințe ale auto-medicației. Reacție alergică până la șoc anafilactic, greață, dureri abdominale, vărsături, scaune libere, constipație, tahicardie, dureri la inimă, curse de cai
Din carte Cea mai fiabilă și veridică metodă de a scăpa de orice obicei prost. Metoda Shichko autor Vadim Lapshichev„Efecte secundare” ale metodei Odată ce a terminat cu succes cursul de a scăpa de alcoolism și fumat, mă aștepta un premiu sur: „Aș dori să recâștig greutatea pe care am avut-o la 24 de ani”, a spus eroina mea. Am avut ceva de gândit. La un moment dat, după ce am renunțat la fumat, eu
Capitolul 2 Farmacodinamica
Farmacodinamica include conceptele de efecte farmacologice, localizarea acțiunii și mecanismele de acțiune ale medicamentelor (adică idei despre cum, unde și cum acționează medicamentele în organism). Farmacodinamica include, de asemenea, conceptul tipurilor de acțiune ale medicamentelor.
2.1. Efecte farmacologice, localizare și mecanisme de acțiune ale medicamentelor
Efectele farmacologice sunt modificări ale funcției organelor și sistemelor organismului cauzate de medicamente. Efectele farmacologice ale medicamentelor includ, de exemplu, creșterea ritmului cardiac, scăderea tensiunii arteriale, creșterea pragului de sensibilitate la durere, scăderea temperaturii corporale, creșterea duratei de somn, eliminarea delirilor și halucinațiilor etc. Fiecare substanță, de regulă, provoacă o serie de efecte farmacologice specifice caracteristice acesteia. Mai mult, unele efecte farmacologice ale medicamentelor sunt utile - datorită acestora, medicamentele sunt utilizate în practica medicală (efecte principale),
iar altele nu sunt utilizate și, în plus, sunt nedorite (reacții adverse).
Pentru multe substanțe, locurile acțiunii lor predominante în organism sunt cunoscute - adică. localizarea acțiunii. Unele substanțe acționează în principal asupra anumitor structuri ale creierului (antiparkinsonian, antipsihotice), în timp ce altele acționează în principal asupra inimii (glicozide cardiace).
Datorită tehnicilor metodologice moderne, este posibilă determinarea localizării acțiunii substanțelor nu numai la nivel sistemic și organic, ci la nivel celular și molecular. De exemplu, glicozidele cardiace acționează asupra inimii (nivelul organului), asupra cardiomiocitelor (nivelul celulelor), asupra Na + -, K + -ATPazei membranelor cardiomiocitelor (nivel molecular).
Aceleași efecte farmacologice pot fi cauzate în diferite moduri. Deci, există substanțe care provoacă o scădere a tensiunii arteriale, reducând sinteza angiotensinei II (inhibitori ACE) sau blochează aportul de Ca 2+ în celulele musculare netede (blocante ale canalelor de calciu cu tensiune) sau reduc eliberarea de norepinefrină de la capetele nervilor simpatici (simpatolitici). Modurile în care medicamentele provoacă efecte farmacologice sunt definite ca mecanisme și acțiuni.
Efectele farmacologice ale majorității medicamentelor sunt cauzate de acțiunea lor asupra anumitor substraturi moleculare, așa-numitele „ținte”.
Principalele „ținte” moleculare pentru medicamente includ receptori, canale ionice, enzime și sisteme de transport.
receptorii
A. Proprietăți și tipuri de receptori. Interacțiunea receptorilor cu enzimele și canalele ionice
Receptorii sunt macromolecule active funcțional sau fragmentele lor (în principal molecule proteice - lipoproteine, glicoproteine, nucleoproteine \u200b\u200betc.). În interacțiunea substanțelor (liganzii) cu receptorii, apare un lanț de reacții biochimice, ceea ce duce la dezvoltarea anumitor
efecte farmacologice. Receptorii servesc drept ținte pentru liganzii endogeni (neurotransmițători, hormoni, alte substanțe endogene active biologic), dar pot interacționa, de asemenea, cu substanțe biologice active biologice exogene, inclusiv medicamente. Receptorii interacționează numai cu anumite substanțe (având o anumită structură chimică și orientare spațială), adică. posedă selectivitate, de aceea sunt numiți receptori specifici.
Receptorii nu sunt structuri celulare stabile, existente. Numărul acestora poate crește datorită predominării sintezei proteinelor receptorilor sau scade datorită prevalenței procesului de degradare a acestora. În plus, receptorii își pot pierde activitatea funcțională. (Desensibilizarea)ca urmare, atunci când receptorul interacționează cu ligandul, nu apar reacții biochimice, ceea ce duce la un efect farmacologic. Toate aceste procese sunt reglate de concentrația ligandului și de durata efectului său asupra receptorilor. Cu o expunere prelungită la ligand, se dezvoltă desensibilizarea receptorilor și / sau o scădere a numărului acestora (regulament de reducere)și, invers, absența unui ligand (sau o scădere a concentrației sale) duce la o creștere a numărului de receptori (Up-regulation).
Receptorii pot fi localizați în membrana celulară (receptorii membranei) sau în interiorul celulelor din citoplasmă sau nucleu (receptori intracelulari) (Fig. 2-1).
Receptorii membranei. Domeniile extracelulare și intracelulare sunt izolate în receptorii membranei. Pe domeniul extracelular există site-uri de legare pentru liganzi (substanțe care interacționează cu receptorii). Domeniile intracelulare interacționează cu proteinele efectoare (enzime sau canale ionice) sau au activitate activă enzimatică.
Se cunosc trei tipuri de receptori de membrană.
1. Receptori cuplati direct la enzime.Deoarece domeniul intracelular al acestor receptori prezintă activitate enzimatică, ei sunt, de asemenea, numiți receptori enzimatici sau receptori catalitici. Majoritatea receptorilor din acest grup au tirozin kinazeiactivitate. Când receptorul se leagă de o substanță, tirozin kinazea este activată, care fosforilează proteinele intracelulare și astfel își modifică activitatea. Acești receptori includ receptori pentru insulină, anumiți factori de creștere și citokine. Receptorii sunt asociați direct cu guanilat ciclaza (atunci când sunt expuși la factorul natriuretic atrial, guanyilate ciclază este activată și conținutul de monofosfat de guanozic ciclic crește în celule).
2. Receptori cuplati direct la canale ionice,constau din mai multe subunități care pătrund în membrana celulară și formează un canal ionic. Când o substanță se leagă de domeniul extracelular al receptorului, canalele ionice se deschid, ca urmare, se schimbă permeabilitatea membranelor celulare pentru diverși ioni. Astfel de receptori includ receptorii H-colinergici, receptorii pentru acidul gamma-aminobutiric (GABA), legat de subtipul A, receptorii glicinei, receptorii de glutamat.
Receptorul N-colinergic este format din cinci subunități care pătrund în membrana celulară. Când două molecule de acetilcolină sunt legate de două subunități α ale receptorului, canalul de sodiu se deschide și ionii de sodiu intră în celulă, determinând depolarizarea membranei celulare (în mușchiul scheletului, acest lucru duce la contracția musculară).
Receptorii GABA A sunt cuplati direct cu canalele de clor. Când receptorii interacționează cu GABA, canalele de clor se deschid și ionii de clor intră în celulă, provocând
hiperpolarizarea membranei celulare (aceasta duce la creșterea proceselor inhibitorii în sistemul nervos central). Receptorii glicinei funcționează în același mod. 3. Receptori care interacționează cu proteinele G.Acești receptori interacționează cu enzimele și canalele ionice ale celulelor prin proteine \u200b\u200bmediatoare (proteine \u200b\u200bG-trifosfat de guanozină (GTP)). Când substanța acționează asupra receptorului, subunitatea α a proteinei G se leagă la guanozina trifosfat. În acest caz, complexul G-proteină-guanozina trifosfat interacționează cu enzimele sau canalele ionice. De regulă, un receptor este cuplat la mai multe proteine \u200b\u200bG și fiecare proteină G poate interacționa simultan cu mai multe molecule enzimatice sau cu mai multe canale ionice. Ca urmare a acestei interacțiuni, efectul este amplificat (amplificat).
Interacțiunea proteinelor G cu adenilat ciclază și fosfolipază C a fost bine studiată.
Adenilat ciclaza este o enzimă legată de membrană care hidrolizează ATP. Ca urmare a hidrolizei ATP, se formează adenosina monofosfat ciclic (cAMP), care activează proteina kinazele dependente de cAMP care fosforilează proteinele celulare. În acest caz, activitatea proteinelor și procesele reglementate de acestea se modifică. Conform efectului asupra activității adenilat ciclazei, proteinele G sunt subdivizate în proteinele G care stimulează adenilatul ciclază și proteinele G i care inhibă această enzimă. Β 1 -adrenoreceptorii (mediază efectul stimulant asupra inimii inervației simpatice) sunt exemple de receptori care interacționează cu proteinele G s, iar receptorii colinergici M 2 care interacționează cu proteine \u200b\u200bG i (mediază efectul inhibitor al inervației parasimpatice asupra inimii). Acești receptori sunt localizați în membrana cardiomiocitelor.
Când sunt stimulați adrenilceptorii β 1, activitatea adenilat ciclazei crește și conținutul de cAMP în cardiomiocite crește. Ca urmare, este activată proteina kinază, care fosforilează canalele de calciu ale membranelor cardiomiocitelor. Prin aceste canale, ionii de calciu intră în celulă. Intrarea Ca 2+ în celulă crește, ceea ce duce la o creștere a automatismului nodului sinusal și la o creștere a ritmului cardiac. Efectele intracelulare ale direcției opuse se dezvoltă în timpul stimulării receptorilor colinergici M 2 ai cardiomiocitelor, ca urmare a cărora există o scădere a automatismului nodului sinusal și a frecvenței cardiace.
Proteinele Gq interacționează cu fosfolipasa C, determinând activarea acesteia. Un exemplu de receptori conjugați cu proteinele Gq sunt un receptor g adrenergic al celulelor musculare netede vasculare (mediază efectul asupra vaselor de inervație simpatică). Când acești receptori sunt stimulați, activitatea fosfolipazei C crește. Fosfolipasa C hidrolizează fosfatidilinositolul-4,5-difosfat de membranele celulare cu formarea substanței hidrofile inositol-1,4,5-trifosfat, care interacționează cu canalele de calciu ale reticulului sarcoplasmic al celulei 2 și determină eliberarea reticulului sarcoplasmic al celulei 2. + în citoplasmă. Odată cu creșterea concentrației de Ca 2+ în citoplasma celulelor musculare netede, crește rata de formare a complexului Ca2+ -calmodulină, care activează kinazele lanțurilor ușoare de miozină. Această enzimă fosforilează lanțurile ușoare ale miozinei, ca urmare a faptului că este facilitată interacțiunea actinei cu miozina și are loc contracția vasculară a mușchiului neted.
Receptorii care interacționează cu proteinele G includ, de asemenea, receptorii dopaminei, unele subtipuri de receptori ai serotoninei (5-HT), receptorii opioizi, receptorii histaminici, receptorii pentru majoritatea hormonilor peptidici etc.
Receptori intracelulari sunt proteine \u200b\u200bcitosolice sau nucleare solubile care mediază acțiunea de reglementare a substanțelor pentru transcrierea ADN-ului.Liganzii receptorilor intracelulari sunt substanțe lipofile (hormoni steroizi și tiroidieni, vitaminele A, D).
Interacțiunea unui ligand (de exemplu, glucocorticoizi) cu receptorii citosolici determină schimbarea lor conformațională, ca urmare a complexului substanță-receptor se deplasează în nucleul celular, unde se leagă de anumite secțiuni ale moleculei de ADN. Există o schimbare (activare sau reprimare) a transcrierii genelor care codifică sinteza diferitelor proteine \u200b\u200bactive funcțional (enzime, citokine etc.). O creștere (sau o scădere) a sintezei enzimelor și a altor proteine \u200b\u200bduce la modificarea proceselor biochimice din celulă și la apariția efectelor farmacologice. Așadar, glucocorticoizii, activând genele responsabile de sinteza enzimelor gluconeogenezei, stimulează sinteza glucozei, ceea ce contribuie la dezvoltarea hiperglicemiei. Ca urmare a represiunii genelor care codifică sinteza citokinelor, moleculelor de adeziune intercelulară, ciclooxigenazei, glucocorticoizii au un efect imunosupresiv și antiinflamator. farmacologic
efectele substanțelor în timpul interacțiunii lor cu receptorii intracelulari se dezvoltă lent (peste câteva ore și chiar zile).
Interacțiunea cu receptorii nucleari este caracteristică hormonilor tiroidieni, vitaminelor A (retinoizi) și D. A fost descoperit un nou subtip de receptori nucleari - receptorii activati \u200b\u200bde proliferatorii peroxisomului.Acești receptori sunt implicați în reglarea metabolismului lipidic și a altor procese metabolice și sunt ținte pentru clofibrat (un medicament hipolipidemic).
B. Legarea unei substanțe la un receptor. Conceptul de afinitate
Pentru ca un medicament să acționeze asupra unui receptor, acesta trebuie să-l contacteze. Drept urmare, se formează un complex „receptor de substanțe”. Formarea unui astfel de complex se realizează folosind legături intermoleculare. Există mai multe tipuri de astfel de relații.
Legăturile covalente sunt tipul cel mai durabil de legături intermoleculare. Se formează între doi atomi datorită unei perechi comune de electroni. Legăturile covalente furnizează cel mai des obligatoriu ireversibilsubstanțele nu sunt însă caracteristice pentru interacțiunea medicamentelor cu receptorii.
Legăturile ionice sunt mai puțin puternice, apar între grupuri care poartă sarcini spre deosebire (interacțiune electrostatică).
Legăturile ion-dipol și dipol-dipol sunt similare în natură cu legăturile ionice. În moleculele de medicamente electroneutrale care intră în câmpul electric al membranelor celulare sau înconjurate de ioni, apare formarea dipolilor induși. Legăturile ionice și dipol sunt caracteristice interacțiunii medicamentelor cu receptorii.
Legăturile de hidrogen joacă un rol foarte important în interacțiunea medicamentelor cu receptorii. Un atom de hidrogen este capabil să lege atomii de oxigen, azot, sulf, halogeni. Legăturile de hidrogen sunt slabe, pentru formarea lor este necesar ca moleculele să se afle între ele la o distanță de cel mult 0,3 nm.
Legăturile Van der Waals sunt cele mai slabe legături, formate între oricare doi atomi, dacă se află la o distanță de cel mult 0,2 nm. Odată cu creșterea distanței, aceste legături slăbesc.
Legăturile hidrofobe se formează prin interacțiunea moleculelor nepolare într-un mediu apos.
Termenul de afinitate este utilizat pentru a caracteriza legarea unei substanțe la un receptor.
Afinitate (din lat. affinis- înrudit) - capacitatea unei substanțe de a se lega de un receptor, ceea ce duce la formarea unui complex „substanță-receptor”. În plus, termenul „afinitate” este utilizat pentru a caracteriza puterea de legare a unei substanțe la un receptor (adică durata complexului „substanță-receptor”). O măsură cantitativă a afinității ca forță de legare a unei substanțe la un receptor este constantă de disociere(K d).
Constanta de disociere este egală cu concentrația substanței la care jumătate dintre receptorii din acest sistem sunt asociați cu substanța. Acest indicator este exprimat în alunițe / l (M). Între afinitatea și constanta de disociere există o relație invers proporțională: cu cât este mai mic K, cu atât este mai mare afinitatea. De exemplu, dacă K d a substanței A este egală cu 10 -3 M, iar K d a substanței B este 10 -10 M, afinitatea substanței B este mai mare decât afinitatea substanței A.
B. Activitatea internă a medicamentelor. Conceptul de agoniști și antagoniști receptori
Substanțele care au afinitate pot avea activitate internă.
Activitatea internă este capacitatea unei substanțe, atunci când interacționează cu un receptor, de a o stimula și de a provoca astfel anumite efecte.
În funcție de prezența activității interne, medicamentele sunt împărțite în agonistyși antagonistyreceptori.
Agoniști (din greacă agonistes- adversar agon- luptă) sau mimetice- substanțe cu afinitate și activitate internă. Când interacționează cu receptori specifici, îi stimulează, adică. provoacă modificări în conformația receptorului, rezultând un lanț de reacții biochimice și anumite efecte farmacologice.
Agoniștii completi, care interacționează cu receptorii, provoacă efectul maxim posibil (au activitate internă maximă).
Agoniștii parțiali, când interacționează cu receptorii, provoacă un efect mai mic decât maximul (nu au activitate internă maximă).
Antagoniști (din greacă antagonisma- rivalitatea anti- contra agon- luptă) - substanțe cu afinitate, dar lipsite de activitate internă. Prin legarea la receptori, inhibă acțiunea agoniștilor endogeni (neurotransmițători, hormoni) asupra acestor receptori. Prin urmare, antagoniștii sunt, de asemenea, denumiți receptori și receptori. Efectele farmacologice ale antagoniștilor se datorează eliminării sau atenuării acțiunii agoniștilor endogeni ai acestor receptori. În acest caz, apar efecte opuse celor ale agoniștilor. Astfel, acetilcolina provoacă bradicardie, iar antagonistul de atropină al receptorilor M-colinergici, eliminând acțiunea acetilcolinei asupra inimii, crește ritmul cardiac.
Dacă antagoniștii ocupă aceleași site-uri de legare ca agoniștii, ei se pot forța reciproc în afara comunicării cu receptorii. Un tip similar de antagonism este desemnat drept antagonism competitiv, iar antagoniștii sunt numiți antagoniști competitivi și. Antagonismul competitiv depinde de afinitatea comparativă a substanțelor concurente pentru un receptor dat și de concentrația lor. În concentrații suficient de mari, chiar și o substanță cu o afinitate scăzută poate deplasa o substanță cu o afinitate mai mare de la receptor. prin urmare cu antagonism concurențial, efectul agonistului poate fi restabilit complet cu o creștere a concentrației sale în mediu.Antagonismul competitiv este adesea folosit pentru a elimina efectele toxice ale medicamentelor.
Antagoniștii parțiali pot concura, de asemenea, cu agoniști deplini pentru site-uri de legare. Prin deplasarea agoniștilor completi de la legarea lor la receptori, agoniștii parțiali își reduc efectele și, prin urmare, pot fi folosiți în practica clinică în loc de antagoniști. De exemplu, în tratamentul hipertensiunii arteriale se utilizează agoniști parțiali β-adrenoreceptori (pindolol), precum și antagoniști ai acestor receptori (propranolol, atenolol).
Antagonismul necompetitiv se dezvoltă atunci când un antagonist ocupă așa-numitele site-uri de legare alosterice de pe receptori (site-urile macromoleculelor care nu sunt site-uri de legare ale agonistului, dar reglează activitatea receptorului). Antagoniștii necompetitivi modifică conformația receptorului
în așa fel încât își pierd capacitatea de interacțiune cu agoniștii. În acest caz, o creștere a concentrației agonistului nu poate duce la o restabilire completă a efectului său. Antagonismul necompetitiv apare, de asemenea, cu legarea ireversibilă (covalentă) a unei substanțe la un receptor.
Unele medicamente combină capacitatea de a stimula un subtip de receptori și de a bloca altul. Astfel de substanțe sunt desemnate agoniști antagoniști (de exemplu, butorfanolul, un antagonist al μ și un agonist al receptorilor opioidului).
Alte „ținte” pentru medicamente
Alte „ținte” includ canale ionice, enzime și proteine \u200b\u200bde transport.
Canale ionice.Unul dintre principalele „ținte” pentru medicamente sunt canalele ionice cu tensiune care conduc selectiv Na +, Ca2+, K + și alte ioni prin membrana celulară. Spre deosebire de canalele ionice conduse de receptori, care se deschid atunci când o substanță interacționează cu un receptor, aceste canale sunt reglate de potențialul lor de acțiune (deschis atunci când membrana celulară este depolarizată). Medicamentele pot bloca canalele ionice potențiale și astfel pot perturba fluxul de ioni prin ele sau pot activa, adică. facilitează trecerea curenților ionici. Majoritatea medicamentelor blochează canalele ionice.
Anestezicele locale blochează canalele Na + dependente de potențial. Blocanții canalelor Na + includ multe medicamente antiaritmice (chinidină, lidocaină, procainamidă). Unele medicamente antiepileptice (fenitoină, carbamazepină) blochează și canalele Na + dependente de potențial, iar activitatea lor anticonvulsivă este asociată cu aceasta. Blocanții canalelor de sodiu perturbă intrarea Na + în celulă și împiedică astfel depolarizarea membranei celulare.
Blocanții canalelor Ca 2+ (nifedipină, verapamil etc.) s-au dovedit a fi foarte eficienți în tratamentul multor boli cardiovasculare (hipertensiune arterială, aritmii cardiace, angină pectorală). Ionii de calciu iau parte la numeroase procese fiziologice: la contracția mușchilor netezi, la generarea de impulsuri în nodul sinusal-atrial și la excitarea nodului atrioventricular, la agregarea plachetară, etc.
canalele împiedică intrarea ionilor de calciu în celulă prin canale dependente de tensiune și provoacă relaxarea mușchilor netezi ai vaselor de sânge, o scădere a frecvenței contracțiilor inimii și a conducerii AV, perturbă agregarea plachetară. Unii blocanți ai canalelor de calciu (nimodipină, cinarizină) dilată predominant vasele de sânge ale creierului și au un efect neuroprotector (împiedică intrarea excesului de Ca 2+ în neuroni).
Ca medicamente, sunt folosiți atât activatori cât și blocanți ai canalelor de potasiu. Ca agenți antihipertensivi se utilizează activatori ai canalelor de potasiu (minoxidil). Ele contribuie la eliberarea ionilor de potasiu din celulă, ceea ce duce la hiperpolarizarea membranei celulare și la scăderea tonusului mușchilor netede vasculari. Rezultatul este o scădere a tensiunii arteriale. În tratamentul aritmiilor cardiace au fost utilizate medicamente care blochează canalele potasioase dependente de potențial (amiodarona, sotalol). Acestea împiedică eliberarea de K + din cardiomiocite, ca urmare a acestora crește durata potențialului de acțiune și prelungește perioada refractară efectivă (ERP). Blocarea canalelor de potasiu dependente de ATP în celulele β ale pancreasului duce la creșterea secreției de insulină; ca agenți antidiabetici sunt utilizați blocanți ai acestor canale (derivați de sulfoniluree).
Enzime.Multe medicamente sunt inhibitori de enzime. Inhibitorii MAO perturbă metabolismul (deaminare oxidativă) a catecolaminelor (norepinefrină, dopamină, serotonină) și cresc conținutul lor în sistemul nervos central. Acțiunea antidepresivelor - inhibitori MAO (de exemplu, nialamidă) se bazează pe acest principiu. Mecanismul de acțiune al medicamentelor antiinflamatoare nesteroidiene este asociat cu inhibarea ciclooxigenazei, ca urmare, biosinteza prostaglandinelor E 2 și I 2 scade și se dezvoltă un efect pro-inflamator. Inhibitorii acetilcolinesterazei (agenți anticolinesteraza) inhibă hidroliza acetilcolinei și cresc conținutul acesteia în fanta sinaptică. Preparatele acestui grup sunt utilizate pentru a crește tonul organelor musculare netede (tractul gastro-intestinal, vezica urinară) și mușchiul scheletului.
Sisteme de transport.Medicamentele pot acționa asupra sistemelor de transport (proteine \u200b\u200bde transport) care transferă molecule ale anumitor substanțe sau ioni prin membranele celulare. De exemplu, antidepresivele triciclice blochează proteinele care transportă norepinefrină și serotonină prin membrana presinaptică.
o rană care se termină nervos (blochează absorbția neuronală inversă a norepinefrinei și serotoninei). Glicozidele cardiace blochează K + -ATPaza membranelor cardiomiocitelor, transportând Na + din celulă în schimbul K +.
Sunt posibile și alte „ținte” asupra cărora medicamentele pot acționa. Deci, antiacidele neutralizează acidul clorhidric al stomacului, ele sunt utilizate pentru o aciditate crescută a sucului gastric (gastrită hiperacidă, ulcer gastric).
O țintă promițătoare pentru medicamente sunt genele. Cu ajutorul medicamentelor cu acțiune selectivă, este posibil să aibă un efect direct asupra funcției anumitor gene.
PV este rezultatul final al acțiunii unei substanțe asupra organismului. Toate efectele sunt împărțite în două grupuri:
· De bază - cele pentru care substanța medicamentoasă este utilizată în practica medicală. Acele efecte care asigură efect terapeutic. Pot exista mai multe.
· Efecte secundare - toate celelalte efecte care nu sunt de bază. De regulă, efecte nedorite care se dezvoltă în doze terapeutice de medicamente.
Tipuri de farmacoterapie.
În ce scop sunt utilizate medicamentele:
Terapia etiotropă - cauza bolii, agentul patogen (cel mai eficient)
· Patogenetic - vizat mecanismul dezvoltării patologiei
Simptomatic - orientat către un simptom al bolii (febră mare, diaree, deshidratare, crampe etc.) - principalul nu poate fi.
· Substituție - care vizează înlocuirea substanței lipsă din organism (insulină, vitamine, hormoni).
Mecanismele de acțiune ale medicamentelor.
Toate medicamentele care au trecut standardele internaționale au eficacitate dovedită → mecanism de acțiune.
Majoritatea medicamentelor mecanismul de acțiune al receptorilor și anume acțiuni asupra receptorului sau prin intermediul receptorului. Un receptor este un medicament receptiv. Receptorii sunt membranari (acționând asupra lor schimbă funcția celulelor prin intermediari), citosolici. Substanțe endogene care interacționează cu receptorii - liganzi sau mediatori. În condiții fiziologice, acești mediatori interacționează cu receptorii și afectează celula. Medicamentele venite din exterior pot acționa ca liganzi și în acest caz se numesc agoniști și anume stimulează receptorii, un alt nume - mimetice. În funcție de receptori, există H-colinomimetice, M-colinomimetice.
Substanțe care acționează în sens invers - antagoniști (blocanți), concurează cu substanța endogenă pentru locul de legare al receptorilor, un alt nume - litiki.
Mecanismul de acțiune enzimatic - efectul medicamentelor asupra activității enzimelor. Ele pot stimula sau inhiba enzimele țesuturilor, organelor, sistemelor. Dacă este stimulat, atunci inductoare - preparate care conțin NO → activează adenilat ciclaza → vasele de sânge dilatate (nitrosorbid). dacă inhibă - anti-colină esterază → inhibă activitatea ACHE → se acumulează acetil-coldină (proserină). Inhibitori ai enzimei care transformă angiotensina (nilamidă), inhibitori ai enzimei care transformă angiotensina - blochează enzima → blochează conversia angiotensinei → scade presiunea, blocanții ciclooxigenazei - AINS.
Efect asupra canalelor ionice - activatori ai canalelor K - activează aportul de K în celulă → reduce concentrația de sodiu → reduce aportul de Ca (minoxidil). Blocantele canalelor de potasiu (amidarona) sunt medicamente antiaritmice. Există, de asemenea, blocante ale canalului Ca (nifedipină) → reduc rezistența contracțiilor musculare.
Droguri care afectează sistemele de transport celular - de exemplu: medicamente care afectează pompa de hidrogen în celulele mucoase ale stomacului. Pompa transportă ioni H în lumenul stomacului (omeprazol).
Reacția organismului cu administrarea repetată de medicamente și retragerea bruscă.
· adaptare (toleranță, rezistență, efect de alunecare) - o slăbire rapidă a efectului farmacologic (barbiturice, tranchilizante, medicamente, diuretice, antihistaminice). Fenomenul de evadare (tahicilaxia este o dependență rapidă) - efedrină, adrenalină, octadină. Dependența se bazează pe procese biochimice - apariția enzimelor care distrug medicamentul, bacteriile obișnuindu-se cu antibiotice.
· acumulare(acumulare) - întârziere de inactivare. Cumularea materială este acumularea de medicament în plasmă. Cumulare funcțională - conservarea și însumarea efectelor medicamentelor - substanța în sine nu se acumulează (săruri metalice, glicozide cardiace, vitamine A, D, fenobarbital, anticoagulante, steroizi, alcool).
· Sensibilizare și alergie - sensibilitate crescută la medicamente cu administrare repetată (antibiotice, antipsihotice, anestezice locale).
· Dependența de droguri- dependența organismului de o anumită substanță, o dorință irezistibilă pentru utilizarea sa repetată (pilule psihotrope, narcotice, de somn). Narcologii împart dependența de mental și fizic. Dependența mentală - dorința de a experimenta „plăcerea” de la a lua drogul. Dependența fizică este mai profundă, dezvoltarea sa arată modificări metabolice în organism. Nu utilizarea acestei substanțe cauzează o încălcare a funcțiilor CCC, glandelor endocrine. Toate procesele silențioase se bazează pe: euforie - stare de spirit ridicată, stare satisfăcută, stare senină, detașare de probleme; predilecție - dorința de a repeta simptome de sevraj - Sindromul de abstinență, se dezvoltă la persoanele care au dezvoltat dependență.
· Sindromul de retragere - reacția organismului cu retragerea bruscă de medicamente, inhibarea funcției organului. A fost descrisă cu utilizarea prelungită a preparatelor hormonale suprarenale.
· Sindromul recoil - manifestată prin exacerbarea simptomelor bolii după întreruperea bruscă a medicamentului.
Interacțiunea medicamentelor cu consumul comun.
Interacțiunea poate schimba efectul final.
Se disting următoarele tipuri de interacțiune:
1. farmaceutică - interacțiune medicamentoasă în preparat forma de dozare
2. Farmacologic (fiziologic) - în corpul uman.
· Farmacocinetic - interacțiunea dintre medicamente între ele pe căile de administrare, absorbție, biotransformare, excreție, concentrația medicamentului și compoziția în sine se poate schimba.
· Farmacodinamic - interacțiunea medicamentelor între ele la nivelul receptorului și a altor mecanisme de acțiune. Ceea ce nu duce la o schimbare a biodisponibilității lor.
Interacțiunea poate duce la sinergie - când interacționează se consolidează reciproc. Tipuri de sinergii:
· Sumare - dacă combinația de medicamente dă un efect egal cu o sumă simplă aritmetică.
· Potențializare - efectul ambelor medicamente depășește suma ambelor medicamente.
· Acțiune aditivă - în total, medicamentele au un efect mai mic decât suma fiecăruia dintre ele.
antagonism - efectul opus al medicamentelor care duce la scăderea sau eliminarea completă a efectului unui medicament cu altul. Se bazează pe: antagonism fizic, chimic, fiziologic.
Tipuri de antagonism:
· Direct - medicamentele concurează pentru același substrat și acționează în sens invers.
· Indirect - medicamentele acționează asupra diferitelor substraturi și, în același timp, provoacă efecte opuse.
· Unilaterală - în favoarea unei substanțe
· Două sensuri în care oricare dintre ei poate contacta receptorul și doza este decisivă.
Efectele secundare ale medicamentelor.
Tipul A: reacții adverse ale substanței asociate proprietăților sale farmacologice, 75% din totalul PE (gură uscată când se utilizează antagoniști colinergici, ulcerații ale stomacului când se utilizează AINS)
Tip B: PE - de natură imuno-alergică (imprevizibil), 25%. Nu depindeți de doză, apare cu utilizare repetată, sunt periculoase.
Tip C: Complicații cu utilizare prelungită, în special cu utilizarea necorespunzătoare. Medicamentul începe să acționeze toxic asupra ficatului, rinichilor, urechilor, nervilor etc.
Tip D: (întârziate) - reacții cancerigene, reacții mutagene, defecte ale sistemului reproducător.
Efectul negativ al medicamentelor asupra fătului.
· Efect embriotoxic (1-3 săptămâni): deteriorarea unui blastocist neimplantat cauzând un avort spontan (aspirină, barbiturice, antimetaboliți, sulfonamide)
· Teratogen (3-10 săptămâni) - diferențierea țesuturilor, defecte de dezvoltare, fătul poate persista (citostatice, hormoni, psihotrope)
· Efect fetoxic (3 - 4 luni) - încălcare a dezvoltării mintale.
subiect: Substanțe medicamentoase care afectează funcția sistemului nervos periferic.