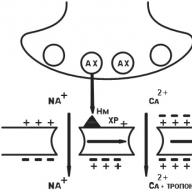
静脈内投与法 治療薬を患者の体に迅速かつ的を絞って送達します。 薬物が腸にあまり吸収されず、粘膜を著しく刺激し、消化管を通過するときにすぐに崩壊する場合、まれに(動脈内)使用されます。
輸液による薬物の長期にわたる導入により、血中の安定した濃度が保証されます。 これは、この場合、導入された薬物が目的の組織および受容体に完全に到達するという即時の効果によるものです。
静脈内投与で 薬物の正確な投与が保証され、粘膜の刺激を含む大量の治療化合物の送達が可能です。 このような薬剤の要件は、水への完全な溶解性と、有害な影響がないことです。 しかしリスク 副作用 静脈内薬物投与 他の方法よりも。 この方法は、油性または水に溶けにくいものには適していません。
薬物が静脈内投与されるのはなぜですか?
静脈内投与法はすべての人に適用できるわけではなく、主に入院治療にのみ使用されます。
セスピスと感染性心内膜炎では、薬を静脈に注射する方が良いです。
さらに、注射部位の選択は、人体の体質に依存する場合があります。 看護師は、患者を「筋肉なし」および「静脈なし」と分類します。 さらに、静脈内への薬物の導入は皮下または筋肉内注射よりも高い「曲技飛行」であるため、注射部位の選択はスタッフのスキルと専門性に依存する場合があります。
特別な種類の静脈注射は、胃を通して食べることができない場合に患者に栄養を提供します。 この場合、多くの困難があります。 患者の非経口栄養のスキームは、まだ決定する必要がある膨大な量のデータに基づいて計算する必要があります。
静脈内薬物および投与方法
その重量、1日あたりに放出される液体の量、電解質組成と一般的な血液検査のデータ、尿検査データを知る必要があります。 必要なすべての電解質(カリウム、マグネシウム、ナトリウム、塩素、水)を患者の体に届ける必要があります。 このために、リンガーロックソリューション、トリソル、クォートソルなどが使用されます。 別の生理食塩水。 炭水化物が短いとグルコースが得られます。 タンパク質濃度は、タンパク質凍結乾燥物またはアミノ酸製剤によってサポートされています。 脂肪は脂肪酸の乳化剤によって提供されます。 血液のイオンバランスを制御できない場合は、生理食塩水またはリンゲル液のみに制限されます。
講義番号15。2013年4月6日。
トピック:薬物を身体に投与する経路。
シリンジセット 薬液 アンプルとバイアルから。
計画:
薬物を人体に導入する方法。 長所と短所。
アンプルとバイアルの薬液を注射器に入れます。 アルゴリズム
1.経腸経路-薬物の内部導入:
-口(経口)、または経口;
-言語の下(舌下)、または舌下;
-直腸内(直腸ごと)、または直腸内。
経口摂取(経口投与)。
利点:使いやすさ。 無菌状態を必要とせず、非経口投与に固有の合併症がない。
短所:治療効果のゆっくりした発達、吸収の速度と完全性の個人差の存在、吸収に対する食物や他の薬物の効果、胃と腸の内腔の破壊、または肝臓を通過するときの胃、腸の粘膜への悪影響。
溶液、粉末、錠剤、カプセル、錠剤の形で薬用物質を中に入れてください。
言語(舌下)(舌下)での申請。
薬は血液循環の大きな輪に入り、胃腸管と肝臓をバイパスし、短時間のうちに作用し始め、口の粘膜から吸収されます。
欠点:薬の小さなリスト。
直腸の紹介(直腸)。
利点:集中力を高めます 薬用物質経口投与時よりも。
ろうそく(座薬)とfluid腸液を使用します。
短所:使用の不便さ、心理的困難。
直腸に薬物を導入する前に、クレンジングen腸を行う必要があります!
2.非経口経路は、さまざまなタイプの注射です。 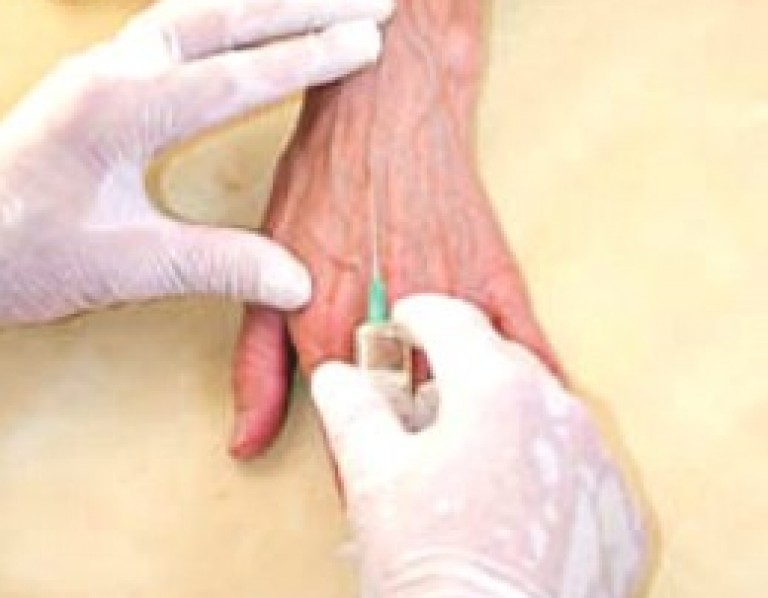
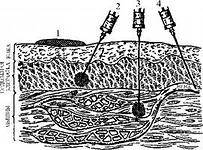

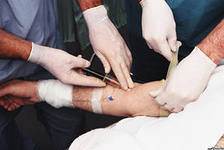
静脈内投与(iv)。 薬は水溶液の形で投与されます。
利点:血液への迅速な侵入、副作用が発生した場合、アクションを迅速に停止することが可能です。 破壊され、消化管から吸収されない物質を使用する可能性。
短所:静脈に沿った長い静脈内投与経路では、痛みや血管血栓症が発生する場合があります。
筋肉内注射(IM)。 薬用物質の水性、油性溶液および懸濁液を導入します。 治療効果は10〜30分以内に発生します。 投与される物質の量は10 mlを超えてはなりません。
短所:局所的な痛み、血腫、浸潤、膿瘍の形成の可能性、誤って針を血管に入れてしまう危険。
皮下投与(s / c)。 水性および油性溶液が導入されています。
組織の壊死を引き起こす可能性のある刺激性物質の皮下および筋肉内溶液には入りません。
3.投与の吸入経路。 
 ガス(揮発性麻酔薬)、エアロゾルを注入します。 利点:1.気道の病理学的プロセスの部位で直接作用する。 2.エアロゾルを吸入することにより、気管支内の高濃度の薬物が肝臓をバイパスして達成されます。
ガス(揮発性麻酔薬)、エアロゾルを注入します。 利点:1.気道の病理学的プロセスの部位で直接作用する。 2.エアロゾルを吸入することにより、気管支内の高濃度の薬物が肝臓をバイパスして達成されます。
この記事は、患者が高血圧の危機に陥った場合に使用することが推奨されているほとんどすべての最新の薬の概要を提供します。
注意! この記事では、高血圧の危機、つまり緊急事態に使用される薬物についてのみ説明します。 高血圧の「体系的な」治療のために-薬は完全に異なっています、それらは他の記事で説明されています。 当サイトでは、高血圧治療薬に関する最も詳細な情報をご覧いただけます。 すべての資料は、シンプルで理解可能な言語で書かれています。 この知識は、あなたのために薬を選択する医師と効果的に協力するのに役立ちます。
医薬品市場は常に新しいもので補充されています 薬、高血圧の危機を支援するために設計されたものを含む。 私たちのレビューには、薬剤の新規性だけでなく、医師がまだ広く使用しているため、先進国ですでに使用されている薬剤も含まれています:トリメタファンカムシレート(アルフォナド)、クロニジン(クロニジン)、ペンタミン、ジバゾール。

高血圧に関連する病気の治療について読む:
複雑な高血圧の危機では、治療の遅れは不可逆的な結果を引き起こす可能性があります。 患者は集中治療室に入院し、すぐに表に記載されている薬剤のいずれかの静脈内投与を開始します。
複雑な高血圧の危機の静脈内投与のための薬物
| 薬剤名 | 投与経路、用量 | アクション開始 | アクション時間 | 注釈 |
|---|---|---|---|---|
| 血管を弛緩させる薬 | ||||
| ニトロプルシドナトリウム | 点滴静注、0.25-10 mcg / kg /分(5%グルコース250-500 mlで50-100 ml)を落とす | すぐに | 1〜3分 | それはあらゆるタイプの高血圧の危機の即時の圧力低下に適しています。 血圧を継続的に監視する特別なディスペンサーを使用してのみ入力してください |
| ニトログリセリン | 点滴、点滴、50-200 mcg /分 | 2〜5分 | 5-10分 | ニトログリセリンは、急性心不全、心筋梗塞で特に効果的です |
| ニカルジピン | 点滴、点滴、5-15 mg /時間 | 5-10分 | 15分から12時間、長期投与 | ほとんどの高血圧の危機で効果的。 心不全の患者には適していません。 冠状動脈性心臓病の患者には注意してください。 |
| ベラパミル | 静脈内5-10 mg、点滴を継続できる、3-25 mg /時間 | 1-5分 | 30〜60分 | 心不全患者およびベータ遮断薬を服用している患者では禁忌 |
| ヒドララジン | 静脈内、ボーラス(ストリーム)、等張液20 mlあたり10-20 mg、または点滴0.5 mg /分、または筋肉内10-50 mg | 10〜20分 | 2-6時間 | 主に子withを伴う。 2〜6時間後に紹介を繰り返すことができます。 |
| エナラプリラト | 静脈内、1.25-5 mg | 15〜30分 | 6-12時間 | 急性左室不全に効果的 |
| ニモジピン | 点滴、点滴、1時間あたり15 mg / kg、その後1時間あたり30 mg / kg | 10〜20分 | 2-4時間 | くも膜下出血 |
| フェノルドパム | 点滴、0.1-0.3 mcg / kg /分 | 1-5分 | 30分 | ほとんどの高血圧の危機で効果的 |
| アドレナリン遮断薬 | ||||
| ラベタロール | 静脈内、ボーラス(ストリーム)、20 mg〜80 mgの速度で2 mg /分、または筋肉内注射の50〜300 mg | 5-10分 | 4-8時間 | ほとんどの高血圧の危機で効果的。 心不全の患者に禁忌。 |
| プロプラノロール | 0.1 mg / minの速度で2-5 mgの点滴 | 10〜20分 | 2-4時間 | 主に解離性大動脈瘤および冠動脈症候群を伴う |
| エスモロール | 250-500 mcg / kg / minを1分間点滴し、その後50-100 mcg / kgを4分間点滴する | 1〜2分 | 10〜20分 | それは、層状大動脈瘤および術後高血圧の危機に最適な薬剤です |
| トリメタファンカンフィレート | 点滴静注、1-4 mg /分(グルコースまたは等張性塩化ナトリウム溶液の5%溶液250 ml中の0.05-0.1%溶液1 ml) | すぐに | 1〜3分 | 肺水腫または脳浮腫を伴う危機では、層状大動脈瘤 |
| クロニジン(クロニジン) | 静脈内0.5-1.0 mlまたは筋肉内0.5-2.0 ml 0.01%溶液 | 5-15分 | 2-6時間 | 脳卒中には望ましくない |
| 臭化アザメトニウム | 静脈内0.2〜0.75ml(効果が得られるまで徐々に用量を増やす)または筋肉内0.3〜1mlの5%溶液 | 5-15分 | 2-4時間 | 高齢患者では禁忌。 起立性低血圧を引き起こします。 |
| フェントラミン | 静脈内または筋肉内、5-15 mg(0.5%溶液1-3 ml) | 1〜2分 | 3-10分 | 主に褐色細胞腫、クロニジン離脱症候群を伴う |
| 他の薬 | ||||
| フロセミド | 静脈内、ボーラス(ジェット)、40-200 mg | 5〜30分 | 6-8時間 | 主に急性心不全または腎不全を伴う高血圧の危機にある |
| 硫酸マグネシウム | 静脈内、ボーラス(ジェット)、25%溶液5〜20 ml | 30〜40分 | 3-4時間 | 痙攣、妊娠中の女性の子lamp |
静脈内薬をすぐに投与することが不可能な場合は、血圧を下げる速効性薬の舌下で使用する必要があります:硝酸塩、カプトプリル、ニフェジピン、アドレナリン遮断薬、および/またはクロニジン、フェントラミンまたはジバゾールの筋肉内注射。
血圧を下げる制御された効果を与えるので、短時間作用型の薬(ニトロプルシドナトリウム、ニトログリセリン、トリメタファンカムシレート)を優先する必要があります。 長時間作用型の薬は、抑制されていない低血圧の発生の可能性にとって危険です。 血圧の急激な低下は、合併症のリスクを高めます:脳循環の低下(com睡の発生まで)、心臓への血液供給の不足(狭心症発作、不整脈、そして時には心筋梗塞)。 合併症のリスクは、脳血管の重度のアテローム性動脈硬化症の高齢患者の血圧の突然の低下で特に大きくなります。
治療の最初の段階での目標は、圧力を部分的に安全なレベルに下げることです。必ずしも通常のレベルに下げる必要はありません。 ほとんどの場合、血圧は20〜25%低下します。 
 |
 |
 |
圧力を正常化するための効果的で費用対効果の高い添加剤:
テクニックの詳細については、記事「」を参照してください。 米国からの高血圧サプリメントの注文方法。 「化学」薬が引き起こす有害な副作用なしに、圧力を正常に戻します。 あなたの心機能を改善します。 落ち着いて、不安を取り除き、子供のように夜寝る。 ビタミンB6を含むマグネシウムは、高血圧に効果があります。 あなたは優れた健康、仲間のen望を抱くでしょう。
合併症のない高血圧危機の治療薬
合併症のない高血圧の危機の場合、原則として、薬物の静脈内投与の必要はありません。 血圧を下げる(口から)経口薬を処方する クイックアクション または筋肉内注射。
クロニジン(クロニジン)
頻脈を引き起こさないクロニジン(クロニジン)の効果的な使用は心拍出量を増加させないため、狭心症には推奨されます。 さらに、この薬は腎不全の患者に処方することができます。 クロニジンの使用の効果は、静脈内投与の5〜15分後および経口投与の30〜60分後に発生します。 必要に応じて、薬は効果が得られるまで1時間ごとに繰り返されます。
主な副作用は顕著な鎮静(鎮静)効果によるものであり、そのため、中枢神経系の一部で高血圧の危機の兆候がある患者には薬が禁忌です:鎮静効果は症状の兆候を弱め、患者の状態の重症度を客観的に評価することを難しくする可能性があります。 クロニジン(クロニジン)は、心臓伝導障害のある患者、特に強心配糖体を投与されている患者には推奨されません。
ニフェジピン
血管を弛緩させ、心拍出量と腎血流を増加させる能力を有するニフェジピンも使用されます。 血圧の低下は、投与後15〜30分ですでに観察され、効果は4〜6時間持続します。 ニフェジピンカプセルは噛んで飲み込んでください。 通常、ニフェジピン5〜10 mgで十分です。 効果がない場合、30〜60分後に投与が繰り返されます。
一部の患者のニフェジピンは、激しい頭痛、および制御されていない動脈性低血圧(特に硫酸マグネシウムとの併用)を引き起こす可能性があるため、計画された治療中に患者がこの薬物に早期によく反応した場合に限定して使用する必要があります。
米国の米国高血圧委員会は、高血圧の危機の間、ニフェジピンの使用を不適切と見なしていることに注意する必要があります。 事実は、脳または冠状動脈虚血を発症するリスクを回避するために、舌下で薬を服用するときの血圧を下げる速度と程度を制御するのが難しいということです。
カプトプリル
カプトプリルACE阻害剤は、胃に急速に吸収されるため、投与後30〜40分以内に血圧を低下させます。 カプトプリルを使用すると、血圧を下げた後、脳の血流は悪化しません。 時折、この薬は、特に腎不全または循環血液量の減少を伴う患者で、血圧の過度の低下を引き起こします。
クロニジン(クロニジン)またはジバゾールの筋肉内注射でも、肯定的な治療効果が観察されます。 発汗、不安、恐怖の増加の場合、鎮静剤、特にベンゾジアゼピン誘導体が示されます。これは経口または筋肉内注射、ドロペリドールとして処方されます。 2つか3つの薬の組み合わせが効果的です(たとえば、ニフェジピン+メトプロロールまたはニフェジピン+カプトプリル)。
高血圧の危機の緊急治療のための薬-概要
従来、2つのグループの薬剤は、静脈内注射を使用した高血圧性危機の治療のために区別できます。1つはほとんどの危機を止めるのに適した普遍的な薬剤、2つ目は特別な徴候を持つ特定の薬剤です。
最初のグループには、ニトロプルシドナトリウム、ヒドララジン、トリメタファンカムシレート、臭化アザメトニウム、ラベタロール、エナラプリラート、ニカルジピンが含まれます。 第二に-ニトログリセリン、エスモロール、フェントラミン。
ニトロプルシドナトリウム
ニトロプルシドナトリウムは、血圧の低下に迅速かつ容易に制御される効果があり、これは投与開始直後に現れ、投与中止後数分で終了します。 明らかに、薬物の使用は、血圧の綿密な監視下で行われるべきです。 ニトロプルシドナトリウムは、あらゆる形態の高血圧性危機、特に急性高血圧性脳症、術後出血、または急性左室不全に効果的です。 シアン化物による胎児中毒のリスクがあるため、子lampには禁忌です。
ニトロプルシドナトリウムには、その組成にNO基(内皮依存性弛緩因子)があり、体内で分裂して動脈と静脈の拡張を引き起こします。 これは、血管の弛緩、心臓への血流の減少、および一回拍出量の減少につながります。 心拍数が増加します。 血管が大幅に弛緩するため、虚血ゾーンの減少とともに血流の再分配が発生します(強盗症候群)。 これに関して、ニトロプルシドナトリウムは、冠状動脈性心臓病の患者の冠状動脈血流を損なう可能性があります。
大脳動脈の拡張により、ニトロプルシドナトリウムは脳血流を増加させ、頭蓋内圧を増加させる可能性があります。 しかし、全身血圧の低下はこの効果を低下させます。そのため、脳症のほとんどの患者はこの薬を十分に許容します。
ニトロプルシドナトリウムは赤血球のスルフヒドリル基によってシアン化物に破壊され、次に肝臓でチオシアン酸塩に破壊されます。 後者の高濃度は、数日間血液中に保持されると、悪心、衰弱、発汗、見当識障害、中毒精神病の形で毒性効果をもたらします。 チオシアン酸塩中毒のリスクは、 長期使用 薬物(24時間以上)および高用量(1分で10 mcg / kg以上)。 中毒の場合、硝酸ナトリウム(4-6 mg)とチオ硫酸ナトリウム(50%の25%溶液)が解毒剤として使用されます。
ニトログリセリン
ニトログリセリンは、高血圧の有無にかかわらず、心筋虚血患者に静脈内投与されます。 これは、狭心症、心筋梗塞、または急性左心室不全を伴う高血圧性危機に最適な薬剤であり、冠動脈バイパス術後も同様です。 ニトログリセリンには、ナトリウムニトロプルシドと同じように高血圧の危機を止めるという利点があります。つまり、作用の迅速な開始と急速な停止、血圧の低下に望ましい効果を得るための用量の漸増の可能性です。
ニトロプルシドナトリウムと同様に、ニトログリセリンはNOの形成を通じて血管弛緩を引き起こします。 しかし、ニトロプルシドナトリウムとは異なり、ニトログリセリンは間接的なNOドナーです。 後者は、一連の酵素反応により体内のニトログリセリンから形成されます。
ニトログリセリンの主な治療効果は血管弛緩です。 同時に、大きな動脈が最初に拡張し、次に中型の動脈が拡張し、用量がさらに増加すると、細動脈が拡張します。
大きな静脈の弛緩は、静脈の流れ、一回拍出量、および反射性頻脈の出現を減らすのに役立ちます。 反対に、心不全の患者では、ニトログリセリンの投与により、心腔内の圧力/体積比を正常化することにより、一回拍出量が増加します。
ニトロプルシドナトリウムとは異なり、ニトログリセリンは強盗症候群を引き起こしません:虚血性筋肉を損なう心筋の非虚血性部分への血液供給の増加はありません。
高用量では、ニトログリセリンは小動脈を拡張し、全身血圧を下げるのに役立ちます。 全身反応は、薬物の投与量とそれに対する個人の感受性に依存します。
ジアゾキシド
ジアゾキシドは、容量性静脈に影響を及ぼすことなく抵抗性動脈を拡張します。 ジアゾキシドの影響下での血圧の低下は、体液貯留、顔面紅潮、めまいを伴う場合があります。 これらの現象を最小限に抑えるために、薬剤は5-10分ごとにゆっくりと点滴または低用量の静脈内ボーラス(ジェット)で投与され、利尿薬の導入と組み合わされます。 現在、血圧を急速に低下させる多数の新薬の出現により、時代遅れと見なされています。
ヒドララジン
ヒドララジン(ジヒドララジン)-容量性静脈に影響を与えることなく動脈を弛緩します。 ヒドララジンの影響下での総末梢血管抵抗の減少は、頻脈と心拍出量の増加を引き起こします。 薬物は頭蓋内圧の上昇により頭痛を引き起こすこともあります。
ヒドララジンは、ボーラス(点滴)または点滴で静脈内投与されます。 時々-筋肉内。 頻脈を防ぐために、ベータ遮断薬がそれに追加されます。 通常、ヒドララジンは体液貯留を促進するため、利尿薬(フロセミド)も必要です。 嘔吐または血圧の急激な上昇によって引き起こされる過剰な尿排出により脱水症状が観察される場合、利尿薬は投与されません(「利尿」)。
ヒドララジンは、子lampの妊婦に最適な薬剤です。 子宮内の血液循環を改善し、胎児の状態に悪影響を与えません。 急性心筋虚血および重層化大動脈瘤に禁忌。 また、脳血管の合併症を伴う危機の緩和には推奨されません。頭蓋内圧が上昇し、高圧および低圧領域の出現により脳循環を悪化させる可能性があるためです。
トリメタファンカンフィレート
トリメタファンカムシレートは、短く、簡単に制御できる作用を持つ神経節遮断薬です。 静脈内に投与されます。 それは、交感神経および副交感神経の遮断を引き起こします。 膀胱のアトニーと腸閉塞を発症するリスクがあるため、術後の期間に使用することは推奨されません。
以前は、トリメタファンカムシレート(ベータ遮断薬と組み合わせて)は、心拍数と心拍出量を低下させる能力があるため、急性重層化大動脈瘤に最適な薬剤でした。 今日の臨床診療では、より現代的な薬物がより頻繁に使用されています。特に、最も短期間であると考えられている超短時間作用のエスモロールベータ遮断薬 効果的な治療 層状大動脈瘤(ニトロプルシドナトリウムとの併用)。
トリメタファンカムシレートは、ニトロプルシドナトリウムよりも毒性が高く、これは自律神経系の全般的な遮断によるものです。 繰り返し使用すると、その効果は低下します-タキフィラキシーが発生します。
臭化アザメトニウム
より効果的で安全な薬物が入手できない場合は、臭化アザメトニウムが使用されます。 神経節遮断薬である臭化アザメトニウムは、静脈と動脈を弛緩させ、それにより心臓への負荷を軽減します。 急性左室不全を伴う高血圧の危機の緩和に使用されます。 非常にゆっくりと繰り返し分数注射(0.3-0.5-1 ml)の形で静脈内に入ります。
アザメトニウムブロマイドは、他のタイプの高血圧の危機にも使用できます(筋肉内注射が望ましい)。 薬物の欠点は、トリメタファンカムシレートの欠点と同じです。 さらに、効果が長続きする(4〜8時間)ため、個々の有効量の選択が複雑になります。 それは、崩壊の発生まで、血圧の急激な低下を引き起こす可能性があります。
フェントラミン
高血圧の危機がカテコールアミンの過剰(褐色細胞腫、クロニジン(クロニジン)の突然のキャンセルなど)によって引き起こされる場合、フェントラミンが使用されます。 フェントラミンの静脈内投与は、アルファ-1およびアルファ-2アドレナリン受容体の効果的な短期遮断を引き起こします。 この薬は、ボーラス(ジェット)静脈内投与後15分以内に血圧を下げます。 その作用には反射性頻脈が伴い、これは心筋虚血を悪化させる(心臓発作まで)か、重度の不整脈の出現を引き起こす可能性があります。
ラベタロール
ラベタロール-ベータ1、ベータ2、およびアルファ1アドレナリン受容体の遮断薬は、多くの著者によって、ほとんどの高血圧の危機に最適な薬剤と見なされています。 効果的で安全であり、毒性作用はなく、直接的な血管拡張薬のように、頻脈や頭蓋内圧の上昇を引き起こしません。 ラベタロールの静脈内投与による作用は5分後に始まり、3〜6時間続きます。ラベタロールは、心臓の左心室の急性不全による合併症を除いて、あらゆる形態の高血圧危機に有効です。 後者の場合、ベータアドレナリン受容体の遮断による心臓収縮の強度を低下させる顕著な効果のため、薬物の使用は望ましくない。
エスモロール
エスモロールは、心臓選択的ベータ遮断薬です。 それは血液酵素によって急速に破壊され、その結果、半減期が非常に短く(約9分)、したがって作用時間が短い(約30分)。 麻酔と解離性大動脈瘤に特に適応されます(後者の場合、ニトロプルシドナトリウムまたは血管を弛緩させる他の薬剤と組み合わせて使用\u200b\u200bされます)。
エナラプリラト
エナラプリラートは、特に重度の心不全を伴う他の降圧薬よりもACE阻害薬が有利な場合に使用されます。 エナラプリラトは脳血流に軽度の効果があります。これは、血圧が大幅に低下しても、脳への血液供給に欠乏の兆候がない場合に発現します。
ニカルジピンおよび他のカルシウムアゴニスト
ニカルジピンの有効性はニトロプルシドナトリウムに匹敵しますが、患者は忍容性に優れています。 別のジヒドロピリジンカルシウムアゴニスト-ニモジピン-は、脳血管に選択的な効果があるため、クモ膜下出血患者のこれらの血管の痙攣を除去するために使用されます。 他のカルシウム拮抗薬のうち、ベラパミルも使用され、高血圧の危機のために静脈内投与されます。
フェノルドパム
フェノルドパムは、新しい選択的ドーパミン受容体アゴニストです。 レンダリング 直接行動 血管を弛緩させ、ニトロプルシドナトリウムに似た血圧を下げるが、副作用は少ない。 血圧の低下とともに、フェノルドパムは排尿、体からのナトリウムの排泄を大幅に改善し、クレアチニンクリアランスを増加させます。これが腎不全患者の選択薬です。 それはあらゆるタイプの高血圧の危機のために示されます。 これまでの使用経験はわずかです。
高血圧の危機を止めるための利尿薬
利尿薬、通常はループバック-フロセミドまたはブメタニド-は、特にうっ血性心不全の患者や、血管を弛緩させて体液貯留を引き起こす薬剤で治療した場合に、体液貯留の兆候がある場合に投与されます。 嘔吐または過剰な利尿により循環血液量が減少している患者は、利尿薬として推奨されません。 これらの場合、逆に血圧を下げることは、等張液の静脈内投与を使用して循環血液の量を回復することにより達成できます。
硫酸マグネシウム
硫酸マグネシウムは、子ec前症および子lampの患者、ならびに他の臨床型の高血圧性脳症患者の痙攣症候群の予防および軽減に使用されます。 硫酸マグネシウムには抗けいれん薬、脱水薬、鎮痙薬の効果があり、血管運動中枢を抑制し、血圧を低下させます。
薬物は静脈内または筋肉内に投与されます。 静脈内投与では、血液中のマグネシウムイオンの濃度が増加すると、呼吸中枢の抑制と呼吸停止につながる可能性があります。 硫酸マグネシウムの解毒剤は塩化カルシウムで、呼吸不全の最初の兆候があれば静脈内に投与されます。 筋肉内投与は膿瘍の形成を引き起こす可能性があります。
お探しの情報が見つかりませんでしたか?
ここで質問してください。
自分で高血圧を治す方法
3週間で、高価な有害薬物なしで、
「飢star」ダイエットと厳しい体育:
ステップバイステップの指示に従ってください。
または、逆に、サイトの素材の品質を批判する
多くの病気の治療では、静脈内投与が使用されます。 麻薬。 静脈に注射すると、薬物が体全体に広がり、治癒が始まります。 ただし、複数のビタミンを一度に服用することをお勧めします。これは、医師が注射として処方するビタミンB群を指します。 静脈注射の理由の1つは、ビタミンが体内に入るのを防ぐ食事制限です。
薬物の静脈内導入
静脈注射を巧みかつ正確に行うことは、標準であり、規則です。 そこで、経験豊富な看護師が注射をします。 看護師がいない状況が発生した場合、手順は単独で実行されます。 防腐剤の規則に従って:
- 滅菌使い捨て注射器を取ります。
- 注射部位で皮膚を消毒します。
- 手順の前に石鹸で手を洗ってください。
肘の曲がりの輪郭が触知可能な静脈血管は、注射に理想的な場所です。 この理由は、それらを覆う皮膚の薄い層にもあります。 身体の触知可能な静脈に注射を行うことができます。 概略的に、静脈は次のタイプに分類されます。
- 触知できない、見えないが、時々わずかに見える静脈血管-制御されていない静脈;
- 触知可能な、目に見える、皮膚静脈から突出していない-輪郭が悪い;
- 皮膚の下から目に見える、はっきりと突き出ている静脈-よく輪郭が描かれています。
注意! 静脈内注射は主治医によって処方されます。
静脈に薬を注入する手順
片方の腕しか機能しないため、腕に静脈内注射することは非常に困難です。 しかし、アクションは実行可能です。
正しく注入するということは、手順を一貫して実施し、衛生状態を観察することを意味します。 この手順の前に注射をする人は、石鹸で手を徹底的に洗浄し、アルコールで消毒したゴム手袋を着用します。 事前に準備します。
- 静脈止血帯;
- アルコールで湿らせた綿棒;
- 静脈に導入するための手段。
手順の流れ
- 患者は、注射が注入されている間、快適な姿勢を取ります。
- 肩の中央で、腕を肘で曲げて、止血帯を衣服の上に当てます。
- 適切に適用された止血帯は、パルスの特性を変更しません。
- 静脈の最大増加は、握りこぶしの握りこぶしを数回刺激します(10〜15回)。
- 注射器は注射用の薬剤で満たされ、内容物は気泡がないかどうか検査され、滅菌のためにキャップが針に取り付けられます。
- 注射部位はアルコール綿のボールで消毒されます。
- もう一方の手は、穿刺領域の静脈を再度触診して、針の貫通を改善します。
- 準備された注射器(静脈にほぼ平行)で、針を切り取り、針の長さの3分の1を皮膚に刺します(握りこぶし)。
- 静脈の固定を続け、それを「空所の失敗」に突き刺します。
- 静脈血の針から注射器に自由に入ると、薬剤が投与されます。
- 止血帯から手を離し、ブラシを広げます。
- ゆっくりと薬を投与し、注射器の方向は元の位置にあります。
- 静脈に空気が入らないように、溶液の一部をシリンジに入れておきます。
- 綿棒で注射部位を押し、静脈から針を引き出します。
- 注射部位にアルコールに浸した綿棒を置き、腕を肘で曲げ、5分間この位置にとどめます。
- 注入のためにすべてのオブジェクトを捨てます。
 ヒント。 尺骨窩の静脈が悪いか、「浮いている」場合、怪我を最小限に抑えるために、手に刺す必要があります。 適切な注射静脈もこのエリアにあります。 針が静脈血管を貫通するという事実は、注射器への血液の流れを確認します。
ヒント。 尺骨窩の静脈が悪いか、「浮いている」場合、怪我を最小限に抑えるために、手に刺す必要があります。 適切な注射静脈もこのエリアにあります。 針が静脈血管を貫通するという事実は、注射器への血液の流れを確認します。
静脈注射の視覚化はビデオで提供されます:
簡単な結論。 静脈注射による処置の開始時に、皮膚の表面上に突き出ている静脈、または皮膚の下にあるが外側から見える静脈を腕に置きます。 静脈の可能な位置の領域をプローブする手。 注射静脈に特に便利なのは尺骨窩にあります。
下肢の静脈は注射には使用されません。 この理由は、静脈汚染の発生、感染性合併症の出現、血栓の形成です。
静脈注射後の合併症
フォーラムへのコメント。 「静脈注射をします。 1か所で何回刺すことができますか? 怪我はありますか?」
「同じポイントで頻繁に注射すると、浸潤の外観が誘発されると思います。」
「何のこと言ってるの?! すべての注射は、医療従事者が医療行為の遂行を認められれば正しく行われます。
特に、静脈注射。 あなたは命を危険にさらします。 さらに、医師が処方した場合は治療が許可されます。 何かが起こった場合、どこで有罪を見つけますか? そして、トラブルが起こるかもしれません。 麻薬中毒者の例を挙げるのは愚かです。 彼らは自殺です。」
血管への注射が治療のために処方されている場合、専門家を信頼できます。 場合によっては、専門外の血流への侵入は悲しいことに終わります。
次の注射後の合併症が区別されます。
- アナフィラキシーショック-意識の喪失と血圧の急激な低下を引き起こす薬物への反応;
- 肺動脈の枝の塞栓症;
- 敗血症-血液中に広がる感染。
- 局所アレルギー反応;
- 潜入;
- 血腫;
- 壊死;
- 膿瘍;
- フレグモン;
- 静脈炎;
- 血栓性静脈炎;
- 潰瘍性壊死組織病変。

注射部位の腫れは、静脈内に針がなく、薬物が繊維に流れ込むことを意味します。 すぐに針を取り外し、別の大きな静脈に注入します。
皮下血腫-あざの一種、血液の蓄積。 出現の理由は、不適切な静脈穿刺です。 血管の両方の壁に穴が開いて、皮膚の下に深紅色の染みができます。
注射中の腫れや血腫の出現を防ぐために、次の規則が守られます:
- 大きな表在静脈を使用し、
- 前壁のみに穴を開けます。
- 針は静脈の中に入れてください
- 壁の不完全な穿刺により、針のベベルから血液が漏れます。
- 針を取り外す前に止血帯を取り外します。
覚えて! オイル溶液は静脈内投与されません!
友人が筋肉内に処方された抗生物質の使用方法を教えてくれました セファゾリン。 でもセファゾリンの筋肉内投与以来 リドカイン 痛々しいほど、少女はこの抗生物質を静脈内に注射することに決めました。 また、リドカイン、彼女が読んでいない指示。 友人は、5 mlの1%リドカインで1 gのセファゾリンを離婚し、5〜10秒間静脈内投与しました。 に起因するその後の感覚 副作用 2つの薬物の急速な導入により、彼女は静脈内治療を継続する意欲を失いました。 発生する副作用については少し後で説明します。 友人が筋肉内注射に戻りました。
場合に表示されます 抗生物質の静脈内投与、筋肉内に処方され、その上でバイアルから抗生物質粉末を希釈する必要があります。
1976年に、すべての抗生物質を2つのグループに分けることが提案されました。 最初のグループの抗生物質の効果は、フォーカスに存在する期間、2番目のグループ-フォーカスで達成される最大濃度に依存します。
抗生物質は、敏感な細菌に対して2つの効果があります。
- 静菌剤 (ギリシャ語:statike- 動かない)-バクテリアの成長と繁殖の停止。
- 殺菌性 (lat.cidere- 殺す)-細菌の死滅とその後の腐敗。
静菌効果のみを与える抗生物質があります。 低用量の残りの抗生物質は静菌効果を与え、高用量では殺菌性を示します。
次に、関係を示す図を考えます 血中薬物濃度 その導入の方法から。
腹腔内投与は主に動物で使用されます。
- で 静脈内 血液への導入はすぐに薬物の非常に高い濃度を作り出し、薬物は組織に入り、肝臓および/または腎臓によって破壊され排泄されるため、急速に低下します。
- で 筋肉内 抗生物質の導入は筋肉組織から血液によりゆっくりと吸収され、より長く続きますが、ピーク濃度は静脈内投与時よりも低くなります。
- 薬を服用するとき 内向き 活性物質の吸収と排出が遅く、ピーク濃度が小さい。
抗生物質、その効果は時間に依存します
このグループの抗生物質の導入の方法(場所)と頻度(1日に何回)は、血中および感染症の集中における抗生物質含有量を維持することを目的としています。 最低以上 (IPC上)。 主なパラメーターは 時間その間、血液中の抗生物質の濃度はIPCよりも高くなります。
したがって、最初のグループには抗生物質が含まれています。 時間 (作用時間) 静脈内投与は血中濃度の大きな変動と不十分な効果につながるため、このグループの抗生物質はしばしば筋肉内に処方されます。 集中治療室では、静脈カテーテルを介して投与されたときに血中の薬物の安定した濃度を維持するために、特別な ディスペンサー (注入器、注入ポンプ、注入器、シリンジポンプ)、薬を数時間運転することができます。
輸液ポンプ
写真:http://www.medicalpointindia.com/cariac-SyringeInfusionPump.htm
時間がより重要な抗生物質(最初の4つのグループはベータラクタム抗生物質に関連しています):
- ペニシリン: ベンジルペニシリン、アンピシリン、アモキシシリン、オキサシリン、カルベニシリン、チカルシリン、アズロシリン その他
ベンジルペニシリンナトリウム バイアルでは、生理食塩水(0.9%塩化ナトリウム溶液)、注射用水、または0.25-0.5%ノボカイン溶液で希釈されます。 1日4〜6回筋肉内投与され、静脈内投与が許可されています(注射用水または生理食塩水で希釈されている場合のみ)。
ノボカイン塩 ベンジルペニシリン( プロカインベンジルペニシリン)注射用水または生理食塩水で希釈されています。 静脈内に投与することはできず、筋肉内に投与されます。
ペニシリンの拡張形態、または ビシリン (ベンザチンベンジルペニシリン)筋肉内にのみ投与されます。これらは難溶性で、ゆっくりと吸収され、血液中のペニシリンの望ましい濃度を長時間維持するためです。
- セファロスポリン: セファゾリン、セファレキシン、セフェピム、セフィキシム、セフォペラゾン、セフォタキシム、セフピル、セフタジジム、セフトリアキソン、セフロキシム その他
- カルバペネム: メロペネム、エルタペネム、ドリペネム.
- モノバクト: アズトレオナム.
- マクロライド: エリスロマイシン、ロキシスロマイシン、クラリスロマイシン、オレアンドマイシン、スピラマイシン、ミデカマイシン.
注意してください: アジスロマイシン (商品名- 総括)、マクロライドグループに属し、抗生物質の2番目のグループに属します。 その効果は、達成される最大濃度に依存します。 その理由は、アジスロマイシンが細胞内に蓄積し、細胞内病原体に対して非常に効果的だからです。 組織および細胞中のアジスロマイシンの濃度は、血漿中の10〜50倍であり、感染の焦点では\u200b\u200b、健康な組織よりも24〜34%高くなっています。 アジスロマイシンは1日1回服用します。 筋肉内または静脈内に投与することはできず、静脈内または静脈内にのみゆっくり投与することができます。
- リンコサミド:リンコマイシン、クリンダマイシン。
抗生物質、その効果は濃度に依存します
抗生物質の2番目のグループは、到達すると最大の効果を発揮します 最大濃度。 原則として、静脈内投与が可能です。
2番目のグループの抗生物質:
- アミノグリコシド: ゲンタマイシン、アミカシン、カナマイシン、ネチルマイシン、ストレプトマイシン、トブラマイシン、フラミセチン、ネオマイシン.
アミノグリコシドは腸に吸収されないため、腸の衛生のためにのみ経口摂取されます(高い毒性のため) ネオマイシン 内向きのみに割り当てられます)。 伝統的に、アミノグリコシドは1日2〜3回筋肉内に投与されますが、研究により、1日1回の1日1回の静脈内投与は有効性が劣るだけでなく、安価で副作用が少ないことが示されています(アミノグリコシドは腎臓と内耳の機能を損なう可能性があります ) 1日1回の静脈内投与の唯一の例外は 細菌性心内膜炎 (弁の主な病変を伴う心臓の内層の炎症)、従来の筋肉内投与が推奨されます。 高齢患者および腎機能障害の場合には注意も必要です。そのような場合、アミノグリコシドの毎日の投与量を部分的に筋肉内に投与し、投与前に血中の薬物のレベルを決定することをお勧めします。
- フルオロキノロン: オフロキサシン、シプロフロキサシン、ノルフロキサシン、ロメフロキサシン、レボフロキサシン、スパルフロキサシン、グレファフロキサシン、モキシフロキサシン、ジェミフロキサシン、ガチフロキサシン.
動物実験では、毎日の静脈内投与の高い抗菌効果が証明されていますが、高濃度のフルオロキノロンは神経系からの副作用を引き起こす可能性があるため、フルオロキノロンの毎日の投与は通常60-90分以内に静脈内投与されます。
- テトラサイクリン: テトラサイクリン、オキシテトラサイクリン、ドキシサイクリン、ミノサイクリン、チゲサイクリン.
AZITROMYCIN(グループからの除外 マクロライド).
バンコマイシン
抗生物質注入溶媒
注射用の最も有名な5つの溶媒 剤形 (バイアルの乾燥した内容物を溶解する):
- 等張性(0.9%)塩化ナトリウム溶液、
- グルコース溶液(通常5%)、
- ノボカインソリューション
- リドカイン溶液。
注射用の溶媒はすべて薬局で購入し、滅菌して使用直前に開いてください(アンプル、バイアル)。
注射用水 -塩分が少ない、特別に準備された滅菌水。 ただし、大量の水を注入すると、体内のイオンと塩のバランスが崩れる可能性があるため、大量注入(注入)には、生理食塩水またはリンゲル液(塩化ナトリウム、塩化カリウム、塩化カルシウムを含む)が使用されます。
アメリカとヨーロッパの注射用水中の微生物の含有量の基準は、ロシアよりも千倍厳しい
出典:https://newsapteka95.wordpress.com/2011/08/31/ getting- various- types-water-for-//
注射用水を得る方法
出典:同じ
等張性(0.9%)塩化ナトリウム溶液 (生理食塩水、生理食塩水)血漿の浸透圧に等しい塩の浸透圧を持っています。 生理食塩水の導入は、血管内外への液体の追加の移動を引き起こしません。 ただし、生理食塩水には塩化ナトリウム(塩化ナトリウム)が含まれており、単一の抗生物質を溶解するには望ましくない場合があります。
抗生物質 注射のために水中で繁殖するのが最も安全です。 通常、等張性塩化ナトリウム溶液を使用することもできます(抗生物質の説明書をお読みください)。 静脈内投与の場合、抗生物質は注射用水または生理食塩水(静脈内投与で麻酔薬を使用しない)で希釈する必要があります。
薬を溶解するために5%グルコース溶液が使用される場合があります。 5%グルコースの溶液で抗生物質を希釈することは可能ですか? 多くの場合、それは可能ですが、すべてではありませんので、常に薬の指示に集中してください。 アルカリ溶液を含むガラス容器に保管すると、グルコース溶液は破壊されるため、安定性を保つために、塩酸(HCl)を加えます。 強い酸化剤であるグルコース自体も化学反応を起こす可能性があります。 したがって、アスコルビン酸と強心配糖体で始まり、抗生物質で終わる多くの薬物をグルコースに溶解することはできません。 ベンジルペニシリン、リンコマイシン、ストレプトマイシン.
筋肉内注射 セファゾリン 非常に痛みを伴うため、通常は局所麻酔薬(痛みの受容体をブロックする麻酔薬)で飼育されます。 以前は、ソリューションは医学で広く使用されていました ノボカイン(プロカイン)。 抗生物質はノボカインで希釈できますか? すべてではありません。 ノボカインの注射液も塩酸で安定化されているため、一部の抗生物質は酸性環境で破壊される可能性があります。 アンピシリン (注射用に水で育てることができます) アムホテリシンB (注射用水中のみ)。 解決策 ストレプトマイシン ノボカインでは6時間までしか保存できません。 に関して ベンジルペニシリン、酸性環境でのその分解はすぐにではなく、徐々に起こります:30分後-1.5%、1日後-40%。 したがって、結論:ディゾルブ ベンジルペニシリン ノボカインでは可能ですが、使用前に限ります。 未使用のベンジルペニシリン溶液は保存できません。 あなたは尋ねることができます:ベンジルペニシリンのプロカイン塩(プロカインベンジルペニシリン)はどのように作られますか? この場合、ノボカインは塩酸で安定化されず、投与前に薬物は注射用水で希釈されます。
ノボカインは以前の役割を失い、1990年代半ばからリドカインに置き換えられました。 リドカインは、鎮痛の強さと持続時間においてノボカインよりも2倍優れており、炎症組織でもうまく機能します。 リドカインはアレルギーを引き起こす可能性が低く、毒性が低いと考えられています。
指示に従って セファゾリン、筋肉内投与の場合、繁殖可能 リドカイン。 リドカインは局所麻酔薬であるだけでなく、抗不整脈薬(心室性不整脈の治療)でもあります。 リドカインは、特に迅速な投与または高用量で、多くの望ましくない反応をもたらします。
リドカインの有害作用
によって 神経系 および感覚器官:中枢神経系のうつ病または興奮、緊張、多幸感、目の前の「ハエ」のちらつき、photo明、眠気、頭痛、めまい、耳鳴り、複視、意識障害、呼吸抑制または呼吸停止、筋肉のけいれん、振戦、見当識障害、 けいれん(高炭酸ガス血症とアシドーシスを背景に発症のリスクが高まります)。
によって 心血管系と血液 (造血、止血):副鼻腔徐脈、心臓の伝導障害、心臓の横ブロック、血圧の低下または上昇、虚脱。
臓器から 消化管:吐き気、嘔吐。
アレルギー性 反応:全身性剥離性皮膚炎、アナフィラキシーショック、血管浮腫、接触性皮膚炎(適用部位での充血、皮膚発疹、ur麻疹、そうpr)、エアロゾルの作用領域または適用部位での短時間のburning熱感
その他:熱感、冷感、四肢のしびれ感、悪性高熱、免疫系の抑制。
私の知人は、彼女が1 gのセファゾリンを5 mlの1%リドカインで希釈し、5〜10秒間静脈内投与したことを私に知らせました。 彼女のように、30分以内に、 裏返した」(激しい嘔吐)。 幸いなことに、数分後に状態は正常に戻りましたが、嘔吐は友人を本当に怖がらせました。 吐き気と嘔吐は、リドカインだけでなくセファゾリンの副作用である可能性があり、私たちの場合、2つの薬物の副作用とそれらの迅速な投与はおそらく重なっていた。 このような用量のリドカインは、1分よりも早く静脈内に投与する必要はありません。 悪化する可能性がありますが-たとえば、けいれん。
セファゾリンの説明書に静脈内注射をする場合、3〜5分以内の投与が推奨されます。 指示を無視すると、深刻な危害を加える可能性があります。
i / m投与の場合、セファゾリンの溶液が調製されます 元一時; 500 mgの薬物を2 mlの注射用水に溶解し、1 gを2.5 mlの注射用水に溶解します。 iv ボーラス 投与の場合、得られた溶液を注射用水5mlで希釈し、3〜5分かけてゆっくりと投与します。 点滴の場合、薬剤は、5%または10%グルコース溶液50-100 ml、0.9%塩化ナトリウム溶液、リンゲル液、5%重炭酸ナトリウム溶液で希釈します。 粉末が完全に溶解するまで、バイアルを激しく振る。
説明:
- 元一時 (lat。 " 時間切れ")-必要に応じて、すぐに、ストレージなしで。
- 非経口 (ギリシャのパラから- について、enteron- 腸)-胃腸管を迂回して薬物を体内に導入する。 非経口投与には、注射(静脈内、筋肉内、皮下など)、吸入、鼻腔内、骨内、結膜下投与などが含まれます。
- ボーラス はじめに(lat。bolus- com、ピース)-より長い注入(点滴薬)とは対照的に、短時間(通常3〜5分以内)での薬物の非経口投与。 「の概念 静脈内に「そして」 静脈内ボーラス»ほぼ同時に。
記事の主なもの
- 抗生物質は2つのグループに分けられます。 最初のグループにとって重要 時間 (血液中の望ましい濃度の長期維持)、これにはすべてのベータダクタム抗生物質が含まれます( ペニシリン、セファロスポリン、カルバペネム、モノバクタム), マクロライド (アジスロマイシンを除く)および リンコサミド.
より重要な2番目のグループ ピーク濃度 アウトブレイクの抗生物質、これらが含まれます アミノグリコシド、フルオロキノロン、テトラサイクリン、アジスロマイシン、バンコマイシン.
- 長期作用の静脈内抗生物質の投与は固く禁じられており、筋肉内投与のみが許可されています(たとえば、 ビシリン-1、ビシリン-3、ビシリン-5) ビシリンを静脈内投与すると、重篤な合併症が発生する可能性があります 塞栓症 (不溶性粒子による閉塞)心臓発作や死に至る可能性のある肺および脳の血管。 ビシリンの動脈内投与は、小さな動脈を詰まらせ、 壊gang 四肢または体の他の部分の(死)。 ビシリンを投与する直前に、注射器のプランジャーを自分の方に筋肉内に引っ張って、注射器に血液が入らないようにすることをお勧めします(針が誤って血管に入らないようにする)。
- 静脈内投与の場合、抗生物質は 注射用水。 抗生物質の指示で許可されている場合にのみ、生理食塩水または5%グルコース溶液を溶解に使用できます。 痛みを伴う注射の場合、筋肉内投与用の抗生物質を使用できます リドカイン薬物の指示書で許可されている場合。
- 抗生物質を入力することはできません 一本の注射器で 指示によって特に許可されていない限り、他の薬物と一緒に。 たとえば、薬物の相互不活性化が可能です-活動の損失(たとえば、 ペニシリン そして セファロスポリン 無効にする アミノグリコシド 混合されたとき、しかし身体に別々に導入されたとき、互いの効果を強化します)。 抗生物質や他の薬物を自分で投与することは望ましくありません。
- 入力のみ 作りたて 抗生物質溶液。 可溶性抗生物質は分解するか、溶媒と相互作用する可能性があるため、通常は保管しないでください。
- 抗生物質レジメンの最終決定は、主治医が診断、付随する疾患および危険因子を考慮して決定します。
- 必須 指示を読む 薬に。 薬剤を3〜5分間静脈内投与する必要があるか、または投与速度が示されていると書かれている場合、より速い投与には合併症が伴う可能性があることを理解すべきです。
友人の扱いに関する私のコメント
- セファゾリンは化膿性withによる咳の治療に処方されました。 抗生物質は 肺炎 (肺炎)、および 気管支炎 ではありません。
- 多くの場合、抗生物質は不合理に処方されます:適応症なし、不適切、または誤った投与計画。 この場合 セファゾリン 1日2回筋肉内に置き換えることができます セファレキシン 1日3回 セファゾリンとセファレキシンは第1世代のセファロスポリンに属し、ほぼ同じ作用スペクトルとほぼ同じコストを持っています。
- 化膿性感染症に効果的であり、抗生物質の効果を高める(しかし、それらなしで使用することができます)副作用を与えない治療に追加することが可能でした。 そして、を和らげ炎症を抑えるために、私は通常、複雑な薬草製剤をお勧めします ブロンチップレット.
咳止めについて
- 喫煙しないでください-喫煙は気道の毛様体上皮の保護機能に違反します。 長年にわたり、咳は慢性的になります( " 喫煙者の咳»).
- 呼吸器感染症(喫煙者を含む)の化膿性合併症の予防のために、使用することをお勧めします 細菌溶解物 : イスミゲン(レスピブロン)、気管支 その他。 このテーマに関する詳細な記事I。 細菌溶解物は、ARI / ARVIの発生を防ぐことはできませんが、病気の重症度と合併症のリスクを大幅に軽減します。
この記事を書くとき、投薬レジメンに対するさまざまなクラスの抗菌薬の薬力学の影響が使用されました(Strachunsky L. S.、Mukonin A. A. Smolenskaya State Medical Academy。ANTIBIOTICS AND CHEMOTHERAPY、2000-N4、pp。40-44)。