الفيزيولوجيا المرضية للهستامين وح 1مستقبلات الهيستامين
يتوسط الهستامين وآثاره من خلال مستقبلات H 1
يؤدي تحفيز مستقبلات H1 في البشر إلى زيادة في قوة العضلات الملساء ، ونفاذية الأوعية الدموية ، وظهور الحكة ، وتباطؤ التوصيل الأذيني البطيني ، وعدم انتظام دقات القلب ، وتفعيل الفروع العصبية المبهمة التي تعصب المسالك الهوائية ، وزيادة مستوى cGMP ، وزيادة تكوين البروستاجلاندين ، وما إلى ذلك. في الجدول. 19-1 موضحة موضحة ح 1مستقبلات وتأثيرات الهيستامين من خلالهم.
الجدول 19-1.التعريب ح 1مستقبلات وتأثيرات الهيستامين من خلالهم
دور الهستامين في التسبب في الحساسية
يلعب الهستامين دورًا رائدًا في تطوير متلازمة التأتبي. في تفاعلات الحساسية بوساطة IgE ، تدخل كمية كبيرة من الهيستامين الأنسجة من الخلايا البدينة ، مما يتسبب في حدوث التأثيرات التالية من خلال التعرض لمستقبلات H 1.
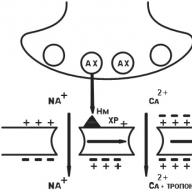
في العضلات الملساء للأوعية الكبيرة ، والشعب الهوائية والأمعاء ، يتسبب تنشيط مستقبلات H1 في حدوث تغير في تكوين بروتين Gp ، والذي يؤدي بدوره إلى تنشيط فوسفوليباز C ، الذي يحفز التحلل المائي لثنائي فوسفات الإينوزيتول إلى ثنائي فوسفات ثنائي الأسيتول وثنائي أسيتيل جلسرول. تؤدي زيادة تركيز الإينوزيتول ثلاثي الفوسفات إلى فتح قنوات الكالسيوم في EPR ("مستودع الكالسيوم") ، مما يؤدي إلى إطلاق الكالسيوم في السيتوبلازم وزيادة تركيزه داخل الخلية. هذا يؤدي إلى تنشيط الكينازات التي تعتمد على الكالسيوم / الهالودولين في سلاسل الميوسين الخفيفة ، وبالتالي تقليل خلايا العضلات الملساء. في التجربة ، يسبب الهيستامين تقلصًا ثنائي الطور للعضلات الملساء في القصبة الهوائية ، التي تتكون من تقلص الطور السريع ومكون منشط بطيء. وقد تبين في التجارب أن المرحلة السريعة من تقلص هذه العضلات الملساء تعتمد على الكالسيوم داخل الخلايا ، وتعتمد البطيئة على دخول الكالسيوم خارج الخلايا من خلال قنوات الكالسيوم البطيئة التي لا تمنعها مضادات الكالسيوم. يتصرف الهستامين من خلال مستقبلات H1 ، ويؤدي إلى انخفاض في العضلات الملساء في الجهاز التنفسي ، بما في ذلك القصبات الهوائية. في الجهاز التنفسي العلوي ، يوجد مستقبلات الهيستامين H 1 أكثر مما هو عليه في الجزء السفلي ، وهو أمر مهم في شدة تشنج القصبات في القصيبات أثناء تفاعل الهيستامين مع هذه المستقبلات. يسبب الهيستامين انسداد الشعب الهوائية نتيجة للتأثير المباشر على العضلات الملساء في الجهاز التنفسي ، ويتفاعل مع مستقبلات الهستامين H 1. بالإضافة إلى ذلك ، من خلال مستقبلات H1 ، يزيد الهيستامين من إفراز السوائل والكهارل في الشعب الهوائية ويؤدي إلى زيادة إنتاج المخاط وذمة في الشعب الهوائية. المرضى الذين يعانون من الربو القصبي أكثر حساسية 100 مرة من الهستامين من الأفراد الأصحاء عند إجراء اختبار استفزاز الهستامين.
في البطانة الداخلية للأوعية الصغيرة (الأوردة ما بعد الشعرية) ، يتم التوسط في تأثير توسع الأوعية للهيستامين من خلال مستقبلات H1 في تفاعلات الحساسية من نوع الريجين (من خلال مستقبلات H2 لخلايا العضلات الملساء للأوردة ، عبر مسار أدينيلات سيكلاز). يؤدي تنشيط مستقبلات H1 (على طول مسار فوسفوليباز) إلى زيادة في مستوى الكالسيوم داخل الخلايا ، والذي ينشط مع ثنائي أسيلي غليسرول الفوسفوليباز أ 2 ، مسبباً التأثيرات التالية.
الإصدار المحلي لعامل الاسترخاء البطاني. يخترق خلايا العضلات الملساء المجاورة وينشط سيكلاز الجوانيات. ونتيجة لذلك ، يزيد تركيز بروتين كيناز المعتمد على cGMP ، مما يؤدي إلى انخفاض في الكالسيوم داخل الخلايا. مع انخفاض متزامن في مستوى الكالسيوم وزيادة في مستوى cGMP ، تسترخي خلايا العضلات الملساء من الأوردة ما بعد الشعيرات الدموية ، مما يؤدي إلى تطور الوذمة والحمامي.
عندما يتم تنشيط الفوسفوليباز A2 ، يزداد تخليق البروستاجلاندينات ، وبشكل رئيسي موسع الأوعية البروستاسيكلين ، مما يساهم أيضًا في تكوين الوذمة والحمامي.
تصنيف مضادات الهيستامين
هناك العديد من التصنيفات لمضادات الهيستامين (حاصرات مستقبلات الهيستامين H 1) ، على الرغم من عدم قبولها بشكل عام. وفقًا لأحد التصنيفات الأكثر شيوعًا ، تنقسم مضادات الهيستامين في وقت الخلق إلى أدوية للجيل الأول والثاني. تسمى الأدوية من الجيل الأول أيضًا المهدئات (من خلال الآثار الجانبية السائدة) ، على النقيض من الأدوية غير المهدئة للجيل الثاني. الجيل الأول من مضادات الهيستامين تشمل: ديفينهيدرامين (ديفينهيدرامين *) ، بروميثازين (ديبرازين * ، بيبولفين *) ، كليماستين ، كلوروبيرامين (suprastin *) ، شيفنادين (فينكارول *) ، سيكسيفينادين (بيكارفين *). الجيل الثاني من مضادات الهيستامين: terfenadine * ، astemizole * ، cetirizine ، loratadine ، ebastine ، cyproheptadine ، oxatomide * 9 ، azelastine ، acrivastine ، mebhydroline ، dimetinden.
في الوقت الحاضر ، من المعتاد عزل الجيل الثالث من مضادات الهيستامين. ويشمل الأدوية الجديدة الأساسية - المستقلبات النشطة ، والتي تتميز بالإضافة إلى النشاط العالي لمضادات الهيستامين ، وغياب التأثير المهدئ والتأثير السام للقلب الذي يميز عقاقير الجيل الثاني. يشار فيكسوفينادين (تيلفاست *) ، ديسلوراتادين إلى الجيل الثالث من مضادات الهيستامين.
بالإضافة إلى ذلك ، ينقسم التركيب الكيميائي لمضادات الهيستامين إلى عدة مجموعات (إيثانول أمين ، إيثيلين ثنائي أمين ، ألكيلامين ، مشتقات ألفاكاربولين ، كينوكليدين ، فينوثيازين * ، بيبرازين * وبيبيريدين *).
آلية العمل والتأثيرات الدوائية الرئيسية لمضادات الهيستامين
معظم مضادات الهيستامين المستخدمة لها خصائص دوائية محددة ، والتي تميزها كمجموعة منفصلة. وتشمل هذه الآثار التالية: مضاد للحكة ، احتقان ، مضاد للتشنج ، مضادات الكولين ، مضادات سيروتونين ، مسكن ومخدر موضعي ، بالإضافة إلى الوقاية من تشنج قصبي يسببه الهيستامين.
مضادات الهيستامين هي مضادات لمستقبلات الهيستامين H 1 ، وانجذابها إلى هذه المستقبلات أقل بكثير من الهيستامين (الجدول 19-2). هذا هو السبب في أن هذه الأدوية غير قادرة على إزاحة الهستامين المرتبط بالمستقبلات ، فهي تمنع فقط المستقبلات غير المشغولة أو المفرج عنها.
الجدول 19-2.الفعالية النسبية لمضادات الهيستامين حسب درجة الحصار ح 1مستقبلات الهيستامين
 تبعا لذلك ، حاصرات ح 1تكون مستقبلات الهيستامين أكثر فعالية في منع تفاعلات الحساسية من النوع المباشر ، وفي حالة حدوث رد فعل متطور ، يتم منع إطلاق أجزاء جديدة من الهيستامين. إن ارتباط مضادات الهيستامين بالمستقبلات يمكن عكسه ، ويتناسب عدد المستقبلات المسدودة بشكل مباشر مع تركيز الدواء في موقع المستقبل.
تبعا لذلك ، حاصرات ح 1تكون مستقبلات الهيستامين أكثر فعالية في منع تفاعلات الحساسية من النوع المباشر ، وفي حالة حدوث رد فعل متطور ، يتم منع إطلاق أجزاء جديدة من الهيستامين. إن ارتباط مضادات الهيستامين بالمستقبلات يمكن عكسه ، ويتناسب عدد المستقبلات المسدودة بشكل مباشر مع تركيز الدواء في موقع المستقبل.
يمكن تمثيل الآلية الجزيئية لعمل مضادات الهيستامين في شكل مخطط: حصار مستقبل H1 - حصار مسار phosphoinositide في الخلية - حصار تأثيرات الهيستامين. يؤدي ربط الأدوية بمستقبل الهيستامين H 1 إلى حصار المستقبلات ، أي يتداخل مع ربط الهيستامين بالمستقبل وإطلاق الشلال في الخلية على طول مسار phosphoinositide. وبالتالي ، فإن ربط الدواء المضاد للهيستامين بالمستقبل يؤدي إلى تباطؤ في تنشيط الفوسفوليباز C ، مما يؤدي إلى انخفاض في تكوين الإينوزيتول ثلاثي الفوسفات و diacylglycerol من الفوسفاتيدلينوسيتول ، ونتيجة لذلك ، يتباطأ إطلاق الكالسيوم من المستودعات داخل الخلايا. يؤدي انخفاض إفراز الكالسيوم من العضيات داخل الخلايا إلى السيتوبلازم في أنواع مختلفة من الخلايا إلى انخفاض نسبة الإنزيمات المنشطة التي تتوسط آثار الهيستامين في هذه الخلايا. في العضلات الملساء في القصبات الهوائية (بالإضافة إلى الجهاز الهضمي والأوعية الكبيرة) ، يبطئ تنشيط الكينازات التي تعتمد على الكالسيوم والهادودولين من سلاسل الميوسين الخفيفة. هذا يمنع تقلص العضلات الملساء الناجم عن الهيستامين ، وخاصة في المرضى الذين يعانون من الربو. ومع ذلك ، مع الربو القصبي ، فإن تركيز الهيستامين في أنسجة الرئة مرتفع للغاية لدرجة أن حاصرات N1 الحديثة ليست قادرة على منع تأثيرات الهيستامين على القصبات الهوائية بهذه الآلية. في الخلايا البطانية لجميع الأوردة ما بعد الحصبية ، تثبط مضادات الهيستامين تأثير توسع الأوعية الهيستامين (المباشر وعبر البروستاجلاندين) في الحساسية المحلية والمعممة (يعمل الهيستامين أيضًا من خلال مستقبلات الهيستامين سلسة H 2 من خلايا العضلات الملساء
الوريد على طول مسار حلزقة الأدينيلات). يمنع حصار مستقبلات الهيستامين H 1 في هذه الخلايا زيادة مستويات الكالسيوم داخل الخلايا ، مما يبطئ في نهاية المطاف من تنشيط الفوسفوليباز A2 ، مما يؤدي إلى تطور التأثيرات التالية:
تباطؤ الإفراج المحلي لعامل استرخاء البطانة ، الذي يخترق خلايا العضلات الملساء المجاورة وينشط سيكلاز الغوانيلات. إن تثبيط تنشيط غوانيلات سيكلاز يقلل من تركيز cGMP ، ثم ينخفض \u200b\u200bجزء من بروتين كيناز المنشط المعتمد على cGMP ، مما يمنع انخفاض مستويات الكالسيوم. في الوقت نفسه ، يمنع تطبيع الكالسيوم و cGMP استرخاء خلايا العضلات الملساء للأوردة ما بعد الشعيرية ، أي أنه يمنع تطور الوذمة والحمامي الناجم عن الهستامين ؛
انخفاض في الجزء المنشط من فوسفوليباز A2 وانخفاض في تخليق البروستاجلاندين (البروستاسيكلين بشكل رئيسي) يمنع توسع الأوعية ، مما يمنع حدوث الوذمة والحمامي الناجم عن الهيستامين من خلال آلية عملها الثانية على هذه الخلايا.
استنادًا إلى آلية عمل مضادات الهيستامين ، يجب وصف هذه الأدوية من أجل منع الحساسية من نوع التفاعل. تعيين هذه الأدوية برد فعل تحسسي أقل تطورًا ، لأنها لا تقضي على أعراض الحساسية التي ظهرت ، لكنها تمنع ظهورها. تمنع حاصرات مستقبلات الهيستامين H 1 تفاعل العضلات الملساء في القصبات الهوائية للهيستامين ، وتقلل الحكة ، وتمنع توسع الأوعية الصغيرة ونفاذيةها بوساطة الهيستامين.
حركية الدواء لمضادات الهيستامين
الحرائك الدوائية للجيل الأول من حاصرات مستقبلات الهيستامين H 1 تختلف اختلافًا جوهريًا عن الحرائك الدوائية لأدوية الجيل الثاني (الجدول 19-3).
يؤدي اختراق مضادات الهيستامين من الجيل الأول من خلال BBB إلى ظهور تأثير مهدئ واضح ، والذي يعتبر عيبًا كبيرًا لأدوية هذه المجموعة ويحد بشكل كبير من استخدامها.
تتميز مضادات الهيستامين من الجيل الثاني بالمحبة النسبية وبالتالي لا تخترق BBB ، وبالتالي لا تسبب تأثيرًا مهدئًا. من المعروف أن 80٪ من أستيميزول * يُفرز بعد 14 يومًا من آخر جرعة ، وتيرفينادين * - بعد 12 يومًا.
التأين الواضح لديفينهيدرامين في قيم الأس الهيدروجيني الفسيولوجي والتفاعل النشط غير المحدد مع المصل
يحدد الألبومين الفموي تأثيره على مستقبلات الهيستامين H 1 الموجودة في الأنسجة المختلفة ، مما يؤدي إلى آثار جانبية واضحة لهذا الدواء. في بلازما الدم ، يتم تحديد الحد الأقصى لتركيز الأدوية بعد 4 ساعات من تناوله وهو يساوي 75-90 نانوغرام / لتر (بجرعة 50 ملغ). عمر النصف للإزالة هو 7 ساعات.
يتم تحقيق ذروة تركيز كليماستين بعد 3-5 ساعات من جرعة فموية واحدة 2 ملغ. عمر النصف للإزالة هو 4-6 ساعات.
يمتص Terfenadine * بسرعة عن طريق الابتلاع. يتم استقلابه في الكبد. يتم تحديد الحد الأقصى للتركيز في الأنسجة بعد 0.5-1-2 ساعات بعد تناول الدواء ، يكون نصف العمر
لوحظ الحد الأقصى لمستوى astemizole * دون تغيير في غضون 1-4 ساعات بعد تناول الدواء. يقلل الطعام من امتصاص الأستيميزول * بنسبة 60٪. يحدث أعلى تركيز للأدوية في الدم عن طريق تناول جرعة واحدة عن طريق الفم بعد ساعة واحدة ، ونصف عمر الدواء هو 104 ساعة. Hydroxyastemizole و norastemizole هي نواتج أيضه \u200b\u200bالنشطة. يعبر Astemizole * المشيمة بكميات صغيرة إلى حليب الثدي.
يتم تحديد الحد الأقصى لتركيز أوكساتوميد * في الدم بعد 2-4 ساعات من تناوله. عمر النصف للإزالة هو 32-48 ساعة ، المسار الأيضي الرئيسي هو الهيدروكسيل العطري والتأكسد المؤكسد على النيتروجين. يتم إرفاق 76 ٪ من الدواء الممتص بألبومين البلازما ، من 5 إلى 15 ٪ يفرز في حليب الثدي.
الجدول 19-3.المعلمات الدوائية لبعض مضادات الهيستامين
 يتم تحديد الحد الأقصى لمستوى السيتريزين في الدم (0.3 ميكروغرام / مل) بعد 30-60 دقيقة من تناول هذا الدواء بجرعة 10 ملغ. الكلى
يتم تحديد الحد الأقصى لمستوى السيتريزين في الدم (0.3 ميكروغرام / مل) بعد 30-60 دقيقة من تناول هذا الدواء بجرعة 10 ملغ. الكلى
إزالة السيتريزين 30 ملغ / دقيقة ، ونصف العمر حوالي 9 ساعات ، يرتبط الدواء بثبات ببروتينات الدم.
يصل ذروة تركيز أكريفاستين في البلازما إلى 1.4-2 ساعة بعد تناوله. عمر النصف هو 1.5-1.7 ساعة ، ويفرز الكلى ثلثي الدواء دون تغيير.
يمتص لوراتادين بشكل جيد في الجهاز الهضمي وبعد 15 دقيقة يتم تحديده في بلازما الدم. لا يؤثر الطعام على درجة امتصاص الأدوية. عمر النصف للدواء هو 24 ساعة.
الجيل الأول من مضادات الهيستامين
بالنسبة لحاصرات مستقبلات H1 من الجيل الأول من الهيستامين ، فإن بعض الميزات مميزة.
عمل مهدئ.معظم مضادات الهيستامين من الجيل الأول ، تذوب بسهولة في الدهون ، تخترق بشكل جيد من خلال BBB وترتبط بمستقبلات H1 في الدماغ. على ما يبدو ، يتطور التأثير المهدئ مع حصار مستقبلات السيروتونين المركزية ومستقبلات الكولين. تختلف درجة تطور التأثير المهدئ من المعتدل إلى الشديد ويتم تعزيزها عند دمجها مع الكحول والمؤثرات العقلية. تستخدم بعض الأدوية في هذه المجموعة كأقراص منومة (دوكسيلامين). نادرا ، بدلا من التخدير ، يحدث التحريض النفسي الحركي (في كثير من الأحيان في الجرعات العلاجية المعتدلة عند الأطفال وفي الجرعات عالية السمية عند البالغين). بسبب التأثير المهدئ للأدوية ، لا يمكن استخدامها خلال فترة العمل التي تتطلب الانتباه. جميع حاصرات مستقبلات H 1 من الجيل الأول من الهيستامين تعزز تأثيرات الأدوية المهدئة والمنومة ، والمسكنات المخدرة وغير المخدرة ، ومثبطات أوكسيديز أحادي الأمين والكحول.
تأثير مزيل للقلقالكامنة في هيدروكسيزين. ربما ينشأ هذا التأثير بسبب قمع نشاط أجزاء معينة من التكوينات تحت القشرية للدماغ بواسطة هيدروكسيزين.
عمل يشبه الأتروبين.يرتبط هذا التأثير بالحصار المفروض على مستقبلات الكولين م ، وأكثر خصائص الإيثانول أمين والإيثيلين ثنائي أمين. جفاف الفم ، واحتباس البول ، والإمساك ، وعدم انتظام دقات القلب ، وضعف البصر من السمات المميزة. في التهاب الأنف غير التحسسي ، تزداد فعالية هذه الأدوية بسبب الحصار المفروض على مستقبلات الكولين م. ومع ذلك ، فمن الممكن زيادة انسداد الشعب الهوائية بسبب زيادة لزوجة البلغم ، وهو أمر خطير لربو الشعب الهوائية. يمكن أن تؤدي حاصرات مستقبلات الهيستامين H 1 من الجيل الأول إلى تفاقم الجلوكوما وتسبب احتباس بولي حاد في أورام البروستاتا.
عمل مضاد للقىء ومضاد.قد ترتبط هذه التأثيرات أيضًا بعمل مركزي مضاد للكولين لهذه الأدوية. ديفينهيدرامين ، بروميثازين ، سيكليزين * ، ميكلي-
zine * يقلل من تحفيز المستقبلات الدهليزية ويثبط وظيفة المتاهة ، وبالتالي يمكن استخدامه لدوار الحركة.
تقلل بعض حاصرات مستقبلات الهيستامين H 1 من أعراض مرض باركنسون بسبب الحصار المفروض على مستقبلات الكوليني المركزية.
تأثير مضاد للسعال.معظم خصائص ديفينهيدرامين ، يتم إدراكه بسبب العمل المباشر على مركز السعال في النخاع المستطيل.
عمل Antiserotonin.يمتلكه سيبروهيبتادين أكثر من غيره ، لذلك فهو يستخدم لعلاج الصداع النصفي.
إن تأثير الحصار على مستقبلات الأدرينالين 1 مع توسع الأوعية المحيطية هو سمة مميزة بشكل خاص لمستحضرات الفينوثيازين. هذا يمكن أن يؤدي إلى انخفاض عابر في ضغط الدم.
مخدر موضعيالعمل هو سمة لمعظم الأدوية في هذه المجموعة. إن تأثير التخدير الموضعي للديفينهيدرامين والبروميثازين أقوى من تأثير نوفوكائين *.
داءُ التَّرْقِيَّة- انخفاض في تأثير مضادات الهيستامين مع الاستخدام المطول ، مما يؤكد الحاجة إلى الأدوية البديلة كل 2-3 أسابيع.
الديناميكا الدوائية لحاصرات H 1 من الجيل الأول من الهيستامين
جميع حاصرات مستقبلات H 1 من الجيل الأول من I هي محبة للدهون ، بالإضافة إلى مستقبلات H 1 من الهيستامين ، تحجب أيضًا مستقبلات m-cholinergic ومستقبلات السيروتونين.
عند وصف حاصرات مستقبلات الهيستامين ، يجب مراعاة مسار مرحلة الحساسية. يجب استخدام حاصرات الهيستامين H 1 لمستقبلات الهيستامين بشكل رئيسي للوقاية من التغيرات المسببة للأمراض في حالة اجتماع المريض المتوقع مع مسببات الحساسية.
الجيل الأول من حاصرات مستقبلات الهيستامين H 1 لا تؤثر على تخليق الهيستامين. في تركيزات عالية ، يمكن أن تسبب هذه الأدوية تحلل الخلايا البدينة وخروج الهيستامين منها. حاصرات مستقبلات الهيستامين H 1 أكثر فعالية في منع عمل الهيستامين من القضاء على آثار آثاره. تمنع هذه الأدوية تفاعل العضلات الملساء في القصبات الهوائية مع الهيستامين ، وتقلل الحكة ، وتمنع زيادة توسع الهيستامين الوعائي وتزيد من نفاذه ، وتقلل إفراز الغدد الصماء. ثبت أن حاصرات مستقبلات H1 من الجيل الأول من الهيستامين لها تأثير موسع قصبي مباشر ، والأهم من ذلك ، أنها تمنع إفراز الهيستامين من الخلايا البدينة والخلايا القاعدية للدم ، والتي تعتبر أساس استخدام هذه الأدوية
كعوامل وقائية. في الجرعات العلاجية ، لا تؤثر بشكل كبير على نظام القلب والأوعية الدموية. مع الإدارة الوريدية القسرية ، يمكن أن تسبب انخفاضًا في ضغط الدم.
حاصرات مستقبلات H 1 من الجيل الهيستامين I فعالة في الوقاية والعلاج من التهاب الأنف التحسسي (كفاءة حوالي 80 ٪) ، التهاب الملتحمة ، الحكة ، التهاب الجلد والأرتكاريا ، وذمة وعائية ، بعض أنواع الأكزيما ، صدمة الحساسية ، مع الوذمة الناجمة عن انخفاض حرارة الجسم. يتم استخدام الجيل الأول من حاصرات مستقبلات الهيستامين H 1 مع محاكيات الودي في سيلان الأنف التحسسي. تستخدم مشتقات البيبيرازين * والفينوثيازين * لمنع الغثيان والقيء والدوخة الناجمين عن الحركات المفاجئة ، مع مرض مينير ، والقيء بعد التخدير ، مع دوار الإشعاع والقيء الصباحي في النساء الحوامل.
يأخذ التطبيق المحلي لهذه الأدوية في الاعتبار آثارها المضادة للحكة والمخدر والمسكن. لا ينصح باستخدامها لفترة طويلة ، لأن العديد منها قادر على التسبب في فرط الحساسية وله تأثير حساسية للضوء.
حركية الدواء من حاصرات الهيستامين I من الجيل الأول
حاصرات مستقبلات H 1 من الجيل الأول من الهيستامين تختلف عن أدوية الجيل الثاني في فترة قصيرة من العمل مع بداية سريعة نسبيا للتأثير السريري. ينشأ تأثير هذه الأدوية ، في المتوسط \u200b\u200b، بعد 30 دقيقة من تناول الدواء ، ويصل إلى ذروته في غضون ساعة إلى ساعتين. مدة عمل الجيل الأول من مضادات الهيستامين هي 4-12 ساعة. ترتبط المدة القصيرة للتأثير السريري للجيل الأول من مضادات الهيستامين ، أولاً وقبل كل شيء ، بالسرعة التمثيل الغذائي وإفراز الكلى.
يتم امتصاص معظم حاصرات مستقبلات الهيستامين H 1 من الجيل الأول بشكل جيد في الجهاز الهضمي. تخترق هذه الأدوية BBB ، المشيمة ، وتنتقل أيضًا إلى حليب الثدي. تم العثور على أعلى تركيزات هذه الأدوية في الرئتين والكبد والدماغ والكلى والطحال والعضلات.
يتم استقلاب معظم حاصرات مستقبلات H 1 من الجيل الأول من الهيستامين في الكبد بنسبة 70-90 ٪. إنها تحفز الإنزيمات الميكروسومية ، والتي يمكن أن تقلل من تأثيرها العلاجي ، بالإضافة إلى تأثير الأدوية الأخرى. تفرز نواتج العديد من مضادات الهيستامين في غضون 24 ساعة مع البول ولا تتغير إلا كميات صغيرة.
الآثار الجانبية وموانع الاستعمال
يتم عرض الآثار الجانبية الناجمة عن حاصرات مستقبلات H1 من الجيل الأول من الهيستامين في الجدول. 19-4.
الجدول 19-4.تفاعلات دوائية غير مرغوبة لمضادات الهيستامين من الجيل الأول
 يمكن أن تسبب الجرعات الكبيرة من حاصرات مستقبلات الهيستامين H 1 الانفعالات والنوبات ، خاصة عند الأطفال. مع هذه الأعراض ، لا يمكن استخدام الباربيتورات ، لأن ذلك سيؤدي إلى تأثير إضافي وتثبيط كبير في مركز الجهاز التنفسي. السيكلزين * والكلوروسيكلسين * لهما تأثيرات ماسخة ، لذلك لا يمكن استخدامهما للقيء لدى النساء الحوامل.
يمكن أن تسبب الجرعات الكبيرة من حاصرات مستقبلات الهيستامين H 1 الانفعالات والنوبات ، خاصة عند الأطفال. مع هذه الأعراض ، لا يمكن استخدام الباربيتورات ، لأن ذلك سيؤدي إلى تأثير إضافي وتثبيط كبير في مركز الجهاز التنفسي. السيكلزين * والكلوروسيكلسين * لهما تأثيرات ماسخة ، لذلك لا يمكن استخدامهما للقيء لدى النساء الحوامل.
تفاعلات الدواء
يعزز الجيل الأول من حاصرات مستقبلات الهيستامين H 1 آثار المسكنات المخدرة والإيثانول وحبوب النوم والمهدئات. قد يعزز عمل منشطات الجهاز العصبي المركزي في الأطفال. مع الاستخدام المطول ، تقلل هذه الأدوية من فعالية المنشطات ومضادات التخثر وفينيل بوتازون (بوتاديون *) والأدوية الأخرى التي يتم استقلابها في الكبد. يمكن أن يؤدي استخدامها المشترك مع مضادات الكولين إلى زيادة مفرطة في آثارها. مثبطات MAO تعزز تأثير مضادات الهيستامين. بعض الأدوية من الجيل الأول تعزز آثار الأدرينالين والنورادرينالين على نظام القلب والأوعية الدموية. توصف حاصرات مستقبلات H 1 من الجيل الأول من الهيستامين للوقاية من الأعراض السريرية للحساسية ، على وجه الخصوص ، التهاب الأنف ، المصاحب غالبًا للربو القصبي التأتبي ، لتخفيف صدمة الحساسية.
الجيل الثاني والثالث من مضادات الهيستامين
تشمل أدوية الجيل الثاني تيرفينادين * ، وأستيميزول * ، وسيتيريزين ، ومكفيبازين * ، وفيكسوفينادين ، ولوراتادين ، وإيباستين ، والجيل الثالث من حاصرات مستقبلات الهيستامين H 1 - فيكسوفينادين (تيلفاست *).
يمكن تمييز السمات التالية لحاصرات مستقبلات H1 للجيلين الثاني والثالث:
خصوصية عالية وألفة عالية لمستقبلات الهيستامين H 1 مع عدم وجود تأثير على مستقبلات السيروتونين ومستقبلات الكوليني م.
البدء السريع للتأثير السريري ومدة العمل ، والذي يتحقق عادة من خلال درجة عالية من ربط البروتين ، تراكم الدواء أو مستقلبه في الجسم وتأخر الإزالة ؛
الحد الأدنى من التخدير عند استخدام الأدوية بجرعات علاجية ؛ قد يعاني بعض المرضى من النعاس المعتدل ، والذي نادرًا ما يكون سبب انسحاب الدواء ؛
عدم وجود داء التسرع مع الاستخدام المطول ؛
القدرة على سد قنوات البوتاسيوم لخلايا نظام التوصيل في القلب ، والتي ترتبط بتمديد الفاصل الزمني كيو تيوانتهاك إيقاع القلب (عدم انتظام دقات القلب البطيني من نوع pirouette).
في الجدول. 19-5 يقدم خاصية مقارنة لبعض حاصرات مستقبلات H1 من الجيل الثاني من الهيستامين.
الجدول 19-5.الخصائص المقارنة لحاصرات الجيل الأول من مستقبل الهيستامين 2
 نهاية الجدول. 19-5
نهاية الجدول. 19-5
 الديناميكا الدوائية لحاصرات مستقبلات H من الجيل الثاني من الهيستامين
الديناميكا الدوائية لحاصرات مستقبلات H من الجيل الثاني من الهيستامين
لا يحتوي Astemizole * و terfenadine * على نشاط حظر الكولين و β. يحظر Astemizole * مستقبلات α- الأدرينو والسيروتونين بجرعات كبيرة فقط. الجيل الثاني من حاصرات مستقبلات الهيستامين H 1 لها تأثير علاجي ضعيف في الربو القصبي ، لأن ليس فقط الهستامين ، ولكن أيضًا الكريات البيض ، وعامل تنشيط الصفائح الدموية ، والسيتوكينات والوسطاء الآخرين الذين يتسببون في تطور المرض يؤثر على العضلات الملساء في القصبات الهوائية والغدد القصبية. استخدام حاصرات مستقبلات الهيستامين H 1 فقط لا يضمن راحة كاملة من تشنج قصبي في تكوين الحساسية.
الدوائية من حاصرات مستقبلات H 1 من الجيل الثاني من الهيستامينتعمل جميع حاصرات مستقبلات الهيستامين H 1 من الجيل الثاني لفترة طويلة (24-48 ساعة) ، ووقت تطور التأثير صغير - 30-60 دقيقة. يتم إخراج حوالي 80٪ من أستيميزول * بعد 14 يومًا من آخر جرعة ، وتيرفينادين * - بعد 12 يومًا. إن التأثير التراكمي لهذه الأدوية ، الذي يستمر دون تغيير وظائف الجهاز العصبي المركزي ، يسمح باستخدامها على نطاق واسع في ممارسة العيادات الخارجية في المرضى الذين يعانون من التلقيح ، الشرى ، التهاب الأنف ، التهاب الجلد العصبي ، إلخ. يستخدم الجيل الثاني من حاصرات مستقبلات الهيستامين H 1 في علاج المرضى الذين يعانون من الربو القصبي مع اختيار الجرعة الفردية.
بالنسبة لحاصرات مستقبلات H1 من الهيستامين من الجيل الثاني ، فإن التأثير السام للقلب بسبب الكتلة
قنوات البوتاسيوم في خلايا عضلة القلب ويتم التعبير عنها بإطالة الفاصل الزمني كيو تيوعدم انتظام ضربات القلب على مخطط كهربية القلب.
يزداد خطر هذا التأثير الجانبي بمزيج من مضادات الهيستامين مع مثبطات السيتوكروم P-450 3A4 إيزوزيم (الملحق 1.3): الأدوية المضادة للفطريات (الكيتوكونازول والإنتراكونازول *) ، الماكروليدات (الإريثروميسين ، oleandomycin و كلاريثروميترين-الفيروميترين-الفيرميترين-الفيروميترين-الفيرميترين-الفيرميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين-الفيروميترين ، باستخدام عصير الجريب فروت ، وكذلك في المرضى الذين يعانون من ضعف شديد في وظائف الكبد. الاستخدام المشترك لماكروليدات أعلاه مع أستيميزول * وتيرفينادين * في 10 ٪ من الحالات يؤدي إلى تأثير سام للقلب يرتبط بإطالة الفترة كيو تي.أزيثروميسين ودايثروميسين * ماكروليدات لا تثبط إنزيم 3A4 ، وبالتالي ، لا تسبب تمديد الفترة كيو تيأثناء تناول الجيل الثاني من مستقبلات الهستامين H 1 مع حاصرات.
IV. سمولينوف ، ن. سميرنوف
قسم علم الصيدلة السريرية ، أكاديمية فولغوغراد الطبية
في السنوات الأخيرة ، كانت هناك زيادة كبيرة في وتيرة وشدة أمراض الحساسية وردود الفعل. ويرجع ذلك إلى التلوث البيئي ، وزيادة تركيز الأوزون ، وتغيير نمط حياة الناس. كما أن تكاليف علاج مرضى الربو التحسسي والتهاب الأنف التحسسي والتهاب الجلد التأتبي تزداد بشكل ملحوظ. هذه الظروف ، كقاعدة عامة ، ليست مهددة للحياة ، ولكنها تتطلب تدخلًا علاجيًا نشطًا ، والذي يجب أن يكون فعالًا وآمنًا ومقبولًا جيدًا من قبل المرضى.
يلعب وسطاء الهياكل الكيميائية المختلفة دورًا هامًا في تطوير تفاعلات الحساسية - الأمينات الحيوية (الهيستامين ، السيروتونين) ، leukotrienes ، البروستاجلاندينات ، الأقارب ، العوامل السامة الكيميائية ، البروتينات الموجبة ، إلخ. في السنوات الأخيرة ، تم تصنيع واختبار الأدوية الجديدة ذات التأثيرات المضادة للتوسط - مضادات receptuk. (zafirlukast ، montelukast) ، مثبطات 5-lipoxygenase (zeliuton) ، عوامل مضادة للسموم. ومع ذلك ، وجدت الأدوية ذات التأثير المضاد للهيستامين أوسع تطبيق في الممارسة السريرية.
ترجع جدوى استخدام مضادات الهيستامين لمختلف أمراض الحساسية (الشرى ، التهاب الجلد التأتبي ، التهاب الأنف التحسسي والتهاب الملتحمة ، اعتلال المعدة التحسسي) إلى مجموعة واسعة من تأثيرات الهيستامين. هذا الوسيط قادر على التأثير على الجهاز التنفسي (يسبب تورم الغشاء المخاطي للأنف ، تشنج قصبي ، فرط إفراز المخاط) ، الجلد (الحكة ، تفاعل بثور مفرط) ، الجهاز الهضمي (المغص المعوي ، تحفيز إفراز المعدة) ، نظام القلب والأوعية الدموية (توسع الشعيرات الدموية الأوعية الدموية ، زيادة نفاذية الأوعية الدموية ، انخفاض ضغط الدم ، اضطراب ضربات القلب) ، العضلات الملساء (التشنج).
تم إدخال الأدوية الأولى التي تمنع مستقبلات الهستامين بشكل تنافسي في الممارسة السريرية في عام 1947. يتم تصنيف الأدوية التي تتنافس مع الهيستامين على مستوى مستقبلات H1 للأعضاء المستهدفة على أنها حاصرات H1 ، أو حاصرات مستقبلات H1 ، أو مضادات الهيستامين. الأدوية من هذه الفئة لها تأثير ضعيف على مستقبلات H 2 و H 3.
تعمل مضادات الهيستامين على تثبيط الأعراض المصاحبة للإفراز الداخلي للهستامين ، وتمنع تطور فرط النشاط ، ولكنها لا تؤثر على تأثير الحساسية لمسببات الحساسية ولا تؤثر على تسلل الأغشية المخاطية عن طريق الحمضات. في حالة الإدارة المتأخرة لمضادات الهيستامين ، عندما يتم التعبير عن رد الفعل التحسسي بشكل ملحوظ بالفعل وترتبط معظم مستقبلات الهيستامين ، تكون الفعالية السريرية لهذه الأدوية منخفضة.
في العقود الأخيرة ، تم إنشاء الأدوية التي لا يمكن أن تمنع مستقبلات H1 فحسب ، بل لها أيضًا تأثير إضافي على عمليات التهاب الحساسية. خدم وجود تأثيرات دوائية ديناميكية إضافية في مضادات الهيستامين الحديثة كأساس لفصلها إلى ثلاثة أجيال رئيسية (الجدول 1).
أثبتت فعالية الجيل الأول من مضادات الهيستامين في علاج التهاب الملتحمة الأنفي التحسسي والأرتكاريا وأمراض الحساسية الأخرى لفترة طويلة. ومع ذلك ، على الرغم من أن جميع هذه الأدوية بسرعة (عادة في غضون 15-30 دقيقة) تخفف من أعراض الحساسية ، إلا أن معظمها لها تأثير مهدئ واضح ويمكن أن يسبب ردود فعل غير مرغوب فيها بالجرعات الموصى بها ، بالإضافة إلى التفاعل مع الأدوية الأخرى والكحول. يرجع التأثير المهدئ إلى قدرة مضادات الهيستامين من الجيل الأول على اختراق الحاجز الدموي الدماغي. يمكن أن يسبب استخدامها أيضًا حدوث مظاهر الجهاز الهضمي: الغثيان والقيء والإمساك والإسهال.
حاليًا ، يتم استخدام مضادات الهيستامين من الجيل الأول بشكل رئيسي لتخفيف تفاعلات الحساسية الحادة في الحالات التي تسود فيها تفاعلات المرحلة المبكرة من التهاب الحساسية ، ووجود تأثير إضافي مضاد للحساسية ليس ضروريًا:
الشرى التحسسي الحاد.
صدمة تأقية أو صدمة تأقية ، وذمة حساسية كوينك (بالحقن ، كأداة إضافية) ؛
الوقاية والعلاج من الحساسية والحساسية الزائفة التي تسببها الأدوية ؛
التهاب الأنف التحسسي الموسمي (الأعراض العرضية أو مدة التفاقم<2 недель);
ردود الفعل التحسسية الحادة للأغذية.
داء المصل.
بعض مضادات الهيستامين من الجيل الأول لها نشاط واضح مضاد للكولين ، وكذلك القدرة على منع مستقبلات الكوليني المسكارينية. ونتيجة لذلك ، يمكن أن تكون أدوية الجيل الأول فعالة أيضًا في الحالات التالية:
|
مع ARVI(الأدوية ذات التأثير المضاد للكولين لها تأثير "التجفيف" على الأغشية المخاطية): |
|
فينيرامين ( افيل); Fervex). بروميثازين ( Pipolphen ، Diprazin); الباراسيتامول + ديكستروميتورفان ( نيت كولدركس). الكلوروبيرامين ( Suprastin). الكلورفينامين. الباراسيتامول + حمض الاسكوربيك ( أنتيجريبين); الباراسيتامول + السودوإيفيدرين ( Theraflu ، Antiflu); بيكلوتيمول + فينيليفرين ( سداسي الرئة); فينيلبروبانولامين ( CONTAC 400) ؛ + فينيلبروبانولامين + حمض أسيتيل الساليسيليك (HL- بارد). ديفينهيدرامين ( Dimimedrol). |
|
لقمع السعال: |
|
ديفينهيدرامين ( Dimimedrol) بروميثازين ( Pipolphen ، Diprazin) |
|
لتصحيح اضطرابات النوم(تحسين النوم ، وعمق وجودة النوم ، ولكن التأثير لا يدوم أكثر من 7-8 أيام): |
|
ديفينهيدرامين ( Dimimedrol); الباراسيتامول ( الرعاية الليلية Efferalgan). لتحفيز الشهية: سيبروهيبتادين ( بيريتول); أستيميزول ( Hismanal). |
|
للوقاية من الغثيان والدوخة بسبب التهاب المتاهة أو مرض مينير ، وكذلك للحد من مظاهر دوار الحركة: |
|
ديفينهيدرامين ( Dimimedrol) بروميثازين ( Pipolphen ، Diprazin) |
|
لعلاج قيء الحوامل: |
|
ديفينهيدرامين ( Dimimedrol) |
|
لتقوية آثار المسكنات والمخدر الموضعي (التخدير ، أحد مكونات المخاليط الغروانية): |
|
ديفينهيدرامين ( Dimimedrol) بروميثازين ( Pipolphen ، Diprazin) |
|
لعلاج الجروح الصغيرة والحروق ولدغات الحشرات(لم يتم إثبات فعالية الاستخدام الموضعي للأدوية بشكل صارم ، لا ينصح باستخدام\u003e 3 أسابيع بسبب زيادة خطر التهيج الموضعي): بامبين ( سوفينتول). |
تشمل مزايا الجيل الثاني من مضادات الهيستامين مجموعة واسعة من المؤشرات للاستخدام (الربو القصبي ، التهاب الجلد التأتبي ، حمى القش ، التهاب الأنف التحسسي) ووجود تأثيرات إضافية مضادة للحساسية: القدرة على تثبيت أغشية الخلايا البدينة ، قمع التراكم الناتج عن PAT من الحمضات في المسالك الهوائية.
ومع ذلك ، فإن فكرة الفعالية السريرية لمضادات الهيستامين من الجيل الثاني في علاج الربو القصبي والتهاب الجلد التأتبي تعتمد على عدد قليل من الدراسات غير المنضبط. لم يتم تسجيل Ketotifen في عدد من البلدان (ولا سيما في الولايات المتحدة الأمريكية) ، حيث لم يتم توفير بيانات مقنعة عن فعاليتها. يتطور عمل الدواء ببطء إلى حد ما (في غضون 4-8 أسابيع) ، وثبتت التأثيرات الدوائية الديناميكية للأدوية من الجيل الثاني فقط في المختبر. من بين الآثار الجانبية للكيتوتيفين الآثار المهدئة ، وأعراض عسر الهضم ، وزيادة الشهية ، ونقص الصفيحات.
في الآونة الأخيرة ، تم تطوير الجيل الثالث من مضادات الهيستامين بانتقائية كبيرة ، تعمل فقط على مستقبلات H1 الطرفية. لا تتجاوز هذه الأدوية الحاجز الدموي الدماغي ، وبالتالي ليس لها آثار جانبية من الجهاز العصبي المركزي. بالإضافة إلى ذلك ، فإن مضادات الهيستامين الحديثة لها بعض التأثيرات الإضافية الهامة المضادة للحساسية: فهي تقلل من التعبير عن جزيئات الالتصاق (ICAM-1) وتقمع إفراز الإيزينوفيل الناجم عن IL-8 و GM-CSF و sICAM-1 من الخلايا الظهارية ، وتقلل من شدة التشنج القصبي الناجم عن مسببات الحساسية ، الحد من ظاهرة فرط نشاط الشعب الهوائية.
يكون استخدام مضادات الهيستامين من الجيل الثالث أكثر مبررًا أثناء العلاج طويل الأمد لأمراض الحساسية ، حيث يلعب وسطاء المرحلة المتأخرة من التهاب الحساسية دورًا مهمًا:
التهاب الأنف التحسسي على مدار السنة ؛
التهاب الأنف التحسسي الموسمي (التهاب الملتحمة) مع مدة التفاقم الموسمي\u003e أسبوعين ؛
الشرى المزمن
التهاب الجلد التأتبي.
التهاب الجلد التماسي التحسسي.
متلازمة التأتبي المبكرة عند الأطفال.
تختلف الخصائص الدوائية لمضادات الهيستامين بشكل كبير. معظم أدوية الجيل الأول لها مدة عمل قصيرة (4-12 ساعة) وتتطلب جرعات متعددة. مضادات الهيستامين الحديثة لها مدة طويلة من العمل (12-48 ساعة) ، مما يسمح بوصفها 1-2 مرات في اليوم. الحد الأقصى لنصف عمر الإزالة يحتوي على أستيميزول (حوالي 10 أيام) ، والذي يمنع تفاعلات الجلد مع الهيستامين والمواد المسببة للحساسية لمدة 6-8 أسابيع.
تم وصف الآثار الجانبية الخطيرة لأمراض القلب على شكل عدم انتظام ضربات القلب الحاد لاثنين من الجيل الثالث من مضادات الهيستامين (تيرفينادين وأستيميزول). يزداد احتمال حدوث هذه الآثار الجانبية مع الإدارة المتزامنة للأدوية التي تحتوي على الماكروليدات (الإريثروميسين ، أوليندوميسين ، أزيثروميسين ، كلاريثروميسين) ، العوامل المضادة للفطريات (الكيتوكانوزول والإنتراكانوزول) ، مضادات اضطراب النظم (الكينيدين ، نوفوسيناميد ، ديسوبراميد) ، وبعض مرضى مضادات الاكتئاب. وفرط بوتاسيوم الدم. إذا كنت بحاجة إلى الاستخدام المتزامن لـ terfenadine أو astemizole مع مجموعات الأدوية المذكورة أعلاه ، يتم إعطاء الأفضلية للعوامل المضادة للفطريات fluconazole (diflucan) و terbenafine (lamisil) ومضادات الاكتئاب paroxetene و sertraline ومضادات اضطراب النظم ومضادات حيوية للمجموعات الأخرى. يوضح الجدول 2 خصائص مضادات الهيستامين الحديثة ، وميزات جرعتها والتكلفة النسبية للعلاج.
درجة التقارب بين المستحضرات "القديمة" و "الجديدة" لمستقبلات الهستامين H 1 هي نفسها تقريبًا. لذلك ، يرجع اختيار الدواء إلى سعر الصرف للعلاج ، واحتمالية الآثار الجانبية والجدوى السريرية لوجود تأثيرات إضافية مضادة للحساسية في الدواء. يقدم الجدول 3 معلومات عن معايير الاختيار العقلاني لمضادات الهيستامين.
في السنوات الأخيرة ، اتخذت مضادات الهيستامين الموضعية ، على وجه الخصوص ، أسيكلستين (allergodil) ، مكانًا مهمًا في علاج التهاب الأنف التحسسي. هذا الدواء له تأثير أعراض سريع (في غضون 20-30 دقيقة) ، ويحسن إزالة الغشاء المخاطي ، وليس له آثار جانبية جهازية كبيرة. فعاليته السريرية في علاج التهاب الأنف التحسسي تشبه على الأقل الجيل الثالث من مضادات الهيستامين الفموية.
تعتبر مضادات الهيستامين الفموية الواعدة (معيار العلاج "الذهبي") مستحقة من لوراتادين وسيتيريزين.
لوراتادين (كلاريتين) هو أكثر مضادات الهيستامين "الجديدة" شيوعًا والتي ليس لها تأثير مهدئ ، وتفاعلات دوائية مهمة ، بما في ذلك التفاعلات مع الكحول ، ويوصى باستخدامها من قبل المرضى من جميع الفئات العمرية. سمح ملف سلامة ممتاز من الكلاريثين بإدراج الدواء في قائمة أدوية OTC.
Cetirizine (zyrtec) هو الدواء الوحيد الذي أثبت فعاليته في علاج الربو القصبي المعتدل ، والذي يسمح باستخدامه كدواء أساسي ، خاصة عند الأطفال الصغار ، عندما يكون طريق استنشاق الوصفة صعبًا. وقد ثبت أن إعطاء السيتريزين على المدى الطويل في الأطفال الذين يعانون من متلازمة التأتبي المبكرة يمكن أن يقلل من خطر تطور حالات التأتبي في المستقبل.
الأدب
تقرير عن الإجماع الدولي حول تشخيص وعلاج التهاب الأنف. علم الأنف الروسي. - 1996. - رقم 4. - س 2-44.
Ament P. ، Paterson A. التفاعلات الدوائية مع مضادات الهيستامين غير المُرضية. \\\\ طبيب العائلة الأمريكية. - 1997. - ضد 56. - N1.- ص.222-228.
برمان س. اتخاذ قرارات طب الأطفال. الطبعة الثانية. فيلادلفيا.: قبل الميلاد شركة Decker، Inc. 1991.480 ص.
Canonica W. آليات العلاج المضاد للحساسية. \\\\ أخبار ACI. 1994. Supl.3.p.11-13.
Davies R. Rhinitis: الآليات والإدارة. في: ماكاي آي. الجمعية الملكية للخدمات الطبية المحدودة. 1989.
Peggs J. ، Shimp L. ، Opdycke R. مضادات الهيستامين: القديم والجديد. \\\\ طبيب العائلة الأمريكية. - 1995. - ضد 52. - رقم 2. - ص.593-600.
(P. Creticos ، 1993).
الجيل الأول - يعمل على مستقبلات الهستامين الطرفية والمركزية H1 ، ويسبب تأثير مهدئ ، وليس له تأثير إضافي مضاد للحساسية.
- بامبين ( سوفينتولمرهم)
- ديميثيندين ( فينيستيل)
- ديفينهيدرامين ( Dimimedrol, بينادريل)
- كليماستين ( تافيجيل)
- ميبهيدرولين ( ديازولين ، أومريل)
- أوكساتوميد ( Tinset)
- بروميثازين ( بيبولفين, ديبرازين)
- فينيرامين ( افيل)
- شيفنادين ( فينكارول)
- الكلوروبيرامين ( Suprastin)
مع عمل مضاد السيروتونين
- ديميبون ( Dimebone)
- سيتاستين ( لوديريكس)
- سيبروهيبتادين ( بيريتول)
الجيل الثاني - تعمل على مستقبلات الهستامين وتثبيت غشاء الخلية البدينة.
- كيتوتيفين ( Zaditen الخ)
الجيل الثالث - تعمل فقط على مستقبلات الهستامين الطرفية H 1 ، لا تسبب تأثير مهدئ ، وتثبيت غشاء الخلية البدينة ولها تأثير إضافي مضاد للحساسية.
- أكريفاستين ( سيمبريكس)
- استيميزول ( Hismanal ، Histalong ، Astemisan ، Astelong)
- تيرفينادين ( تريكسيل, تيريدين, توفرين)
- فيكسوفينادين ( تيلفاست)
- لوراتادين ( كلاريتين)
- السيتريزين ( Zyrtec)
- اباستين ( كستين)
- السيلاستين ( الحساسية)
- ليفوكاباستين ( الهيستميت)
الجدول 2. توصيف مضادات الهيستامين الحديثة.
الجدول 3. معايير اختيار مضادات الهيستامين
1. جدوى اختيار دواء له تأثير إضافي مضاد للحساسية:
- التهاب الأنف التحسسي على مدار السنة ؛
- التهاب الأنف التحسسي الموسمي (التهاب الملتحمة) مع مدة التفاقم الموسمي\u003e أسبوعين ؛
- الشرى المزمن
- التهاب الجلد التأتبي.
- التهاب الجلد التماسي التحسسي.
- متلازمة التأتبي المبكرة عند الأطفال.
2. يعاني المريض من مشاكل محددة:
- الأطفال أقل من 12 سنة:
- لوراتادين ( كلاريتين)
- السيتريزين ( Zyrtec)
- تيرفينادين ( تريكسيل)
- استيميزول ( Hismanal)
- ديميثيندين ( فينيستيل)
- الأطفال 1-4 سنوات مع متلازمة التأتبي المبكرة:
- السيتريزين ( Zyrtec)
- لوراتادين ( كلاريتين)
- النساء الحوامل:
- لوراتادين ( كلاريتين)
- فيكسوفينادين ( تيلفاست)
- استيميزول ( Hismanal)
- النساء أثناء الرضاعة:
- كليماستين ( تافيجيل)
- فينيرامين ( أفيل)
- مرضى الفشل الكلوي:
- لوراتادين ( كلاريتين)
- استيميزول ( Hismanal)
- تيرفينادين ( تريكسيل)
- المرضى الذين يعانون من ضعف وظائف الكبد:
- لوراتادين ( كلاريتين)
- السيتريزين ( Zytrec)
- فيكسوفينادين ( تيلفاست)
· مضادات الهيستامين
- ... تاريخياً ، يعني مصطلح "مضادات الهيستامين" الأدوية التي تمنع مستقبلات الهيستامين H1 ، والأدوية التي تعمل على مستقبلات الهيستامين H2 والتي تستخدم كأدوية مضادة للإفراز (السيميتيدين ، رانيتيدين ، فاموتيدين ، إلخ) تسمى H2 - حاصرات الهيستامين.
في عام 1942 ، تم إنشاء أول مضادات مستقبلات N التي استوفت متطلبات الأدوية. من هذه الفترة بدأ عصر الاستخدام المكثف لمضادات الهيستامين في الممارسة الطبية الواسعة.
مضادات مستقبلات N الكلاسيكية (أو أدوية الجيل الأول) ممثلة بشكل رئيسي من قبل 6 مجموعات من المركبات الكيميائية المشتقة من الإيثانولامين ، الفينوثيازين ، الإيثيلين ثنائي أمين ، الألكيلامين ، البيبرازين ، البيبيريدين. في الوقت نفسه ، كان هناك عشرات من هذه الأدوية موجودة في سوق الأدوية العالمية.
سبب هذا الموقف بعض الخصائص الخاصة المشتركة لمضادات مستقبلات H للجيل الأول. يمكن تلخيص أهمها على النحو التالي. ترتبط هذه الأدوية في الجرعات العلاجية بشكل ضعيف نسبيًا بمستقبلات H ، كونها مضادات الهيستامين التنافسية ، مما يفسر التأثير قصير المدى نسبيًا لعملها والحاجة إلى استخدام جرعات علاجية متكررة خلال اليوم.
لا تحتوي أدوية الجيل الأول على انتقائية عالية للغاية للعمل ، وبالتالي ، في الجرعات العلاجية ، يمكنها أيضًا حظر مستقبلات الوسطاء الآخرين (مستقبلات الكوليني M ، مستقبلات 5HT ، مستقبلات ألفا الأدرينالية ، مستقبلات D) ، والتي ترتبط بعدد من الآثار الجانبية غير المرغوب فيها (على نظام القلب والأوعية الدموية) ، والجهاز الهضمي ، والرؤية ، والأغشية المخاطية ، وما إلى ذلك). الآثار المركزية لهذه الأدوية ، التي تعبر حاجز الدم في الدماغ ولها تأثير مهدئ ، بالإضافة إلى تحفيز الشهية ، معروفة جيدًا. من الخصائص غير المرغوب فيها الهامة للغاية لأدوية الجيل الأول عدم انتظام دقات القلب ، أي انخفاض في تأثير مضادات الهيستامين مع الاستخدام المطول (أكثر من 7-10 أيام). هذا هو السبب في وجود عدد كبير من مضادات مستقبلات H في سوق الأدوية من أجل أن تكون قادرة على استبدال دواء بآخر أثناء العلاج لفترات طويلة.
على الرغم من الخصائص غير المرغوب فيها للجيل الأول من مضادات مستقبلات H المذكورة ، لا تزال هذه الأدوية مستخدمة على نطاق واسع ، وفي بعض الحالات حتى لأسباب طبية متقدمة. مع تراكم الخبرة السريرية والدوائية ، اتضح أنه في بعض الحالات السريرية ، يمكن استخدام الخصائص غير المرغوب فيها في الظروف العادية (التأثير المهدئ ، والقدرة على منع أنواع أخرى من المستقبلات ، ومدة قصيرة من العمل) لأغراض علاجية ، عندما يمكن استخدام تجزئة الجرعة. الميزة التي لا شك فيها لمضادات مستقبلات H للجيل الأول هي تنوع أشكال الجرعات ، بما في ذلك الحقن. بالإضافة إلى ذلك ، لا يسع المرء إلا أن يأخذ في الاعتبار التجربة الطبية الهائلة ، وكذلك التكلفة المنخفضة نسبيًا لهذه الأدوية مقارنة بأدوية الجيل الأخير.
الجيل الأول من مضادات الهيستامين: diphenhydramine (diphenhydramine، benadryl، allergen)، clemastine (tavegil)، doxylamine (decaprine، donormyl)، diphenylpyraline، bromodiphenhydramine، dimenhydrinate (dedalon، dramamine)، chloropyramine (suprastin) antamine، antephen، antephen فينيرامين (أفيل) ، ميبهيدرولين (ديازولين) ، كيفينادين (فينكارول) ، سيكسيفينادين (بيكارفين) ، بروميثازين (فنارغان ، ديبرازين ، بيبولفين) ، تريميبرازين (تيرالين) ، أوكسيمازين ، أليميمازين ، سيكليزين ، هيدروكسيني) سيبروهيبتادين (بيريتول).
الخصائص الدوائية التالية هي الأكثر مميزة لمضادات الهيستامين من الجيل الأول (المهدئات):
عمل مهدئ، يتحدد من خلال حقيقة أن معظم مضادات الهيستامين من الجيل الأول ، تذوب بسهولة في الدهون ، تخترق جيدًا من خلال حاجز الدم في الدماغ وترتبط بمستقبلات H1 في الدماغ. ربما يتكون تأثيرها المهدئ من حجب مستقبلات السيروتونين المركزية وأسيتيل كولين. درجة مظهر التأثير المهدئ للجيل الأول تختلف في الأدوية المختلفة وفي المرضى المختلفين من المعتدل إلى الشديد وتزداد عند دمجها مع الكحول والعقاقير ذات التأثير النفسي. يستخدم البعض منهم كأقراص منومة (دوكسيلامين). نادرا ، بدلا من التخدير ، يحدث التحريض النفسي الحركي (في كثير من الأحيان في الجرعات العلاجية المعتدلة عند الأطفال وفي الجرعات عالية السمية عند البالغين). بسبب التأثير المهدئ ، لا يمكن استخدام معظم الأدوية أثناء العمل الذي يتطلب الانتباه. جميع الأدوية من الجيل الأول تعزز آثار الأدوية المهدئة والمنومة ، والمسكنات المخدرة وغير المخدرة ، ومثبطات أوكسيديز أحادي الأمين والكحول.
تأثير مزيل للقلققد تكون خاصية hydroxyzine ناتجة عن قمع النشاط في مناطق معينة من المنطقة تحت القشرية من الجهاز العصبي المركزي.
تفاعلات شبيهة بالأتروبينالمرتبطة بخصائص مضادات الكولين للأدوية هي أكثر خصائص الإيثانول أمين والإيثيلين أمين. يتجلى ذلك في جفاف الفم والبلعوم الأنفي ، واحتباس البول ، والإمساك ، وعدم انتظام دقات القلب وضعف البصر. توفر هذه الخصائص فعالية الأدوية التي تمت مناقشتها لالتهاب الأنف غير التحسسي. في الوقت نفسه ، يمكن أن تزيد من انسداد الربو القصبي (بسبب زيادة لزوجة البلغم) ، مما يؤدي إلى تفاقم الجلوكوما ويؤدي إلى انسداد تحت الجلد في أورام البروستاتا ، إلخ.
تأثير مضاد للقيء ومضاد للسعالربما يرتبط أيضًا بتأثير مضاد للكولين المركزي للأدوية. بعض مضادات الهيستامين (ديفينهيدرامين ، بروميثازين ، سيكليزين ، ميكليزين) تقلل من تحفيز المستقبلات الدهليزية وتثبط وظيفة المتاهة ، وبالتالي يمكن استخدامها في أمراض الحركة.
يقلل عدد من حاصرات الهيستامين H1 من أعراض الشلل الرعاشبسبب التثبيط المركزي لآثار الأستيل كولين.
تأثير مضاد للسعالمعظم خصائص ديفينهيدرامين ، يتم إدراكه بسبب العمل المباشر على مركز السعال في النخاع المستطيل.
تأثير Antiserotonin، السمة المميزة لسيبروهيبتادين ، يحدد استخدامه في الصداع النصفي.
تأثير حجب α1مع توسع الأوعية المحيطية ، وخاصة المتأصلة في سلسلة مضادات الهيستامين الفينوثيازين ، يمكن أن يؤدي إلى انخفاض عابر في ضغط الدم لدى الأفراد الحساسة.
مخدر موضعي (يشبه الكوكايين)السمة المميزة لمعظم مضادات الهيستامين (تحدث بسبب انخفاض نفاذية الأغشية لأيون الصوديوم). Diphenhydramine و promethazine هما مخدران موضعي أقوى من نوفوكائين. ومع ذلك ، فإن لها تأثيرات جهازية تشبه الكينيدين ، تتجلى في إطالة مرحلة الحران وتطور تسرع القلب البطيني.
داءُ التَّرْقِيَّة: انخفاض في نشاط مضادات الهيستامين مع الاستخدام المطول ، مما يؤكد الحاجة إلى تناوب الأدوية كل 2-3 أسابيع.
وتجدر الإشارة إلىأن مضادات الهيستامين من الجيل الأول تختلف عن الجيل الثاني في فترة التعرض القصيرة مع بداية سريعة نسبيا للتأثير السريري. كثير منها متاح في أشكال بالحقن.تغيرت استراتيجية إنشاء مضادات الهيستامين الجديدة بعد أن تم تحديد عدم تجانس مستقبلات H في أواخر الستينيات. اتضح أن المظاهر الخارجية للحساسية تتوسط بفعل الهيستامين على النوع الأول من المستقبلات. على الرغم من أن 4 أنواع من هذه المستقبلات أصبحت معروفة في الوقت الحاضر ، يبقى من الواضح أن المظاهر الخارجية لتفاعل الحساسية هي نتيجة لعمل الهيستامين على مستقبلات النوع 1 (مستقبلات H1). لذلك ، كانت المهمة هي إنشاء حاصرات مستقبلات H1 انتقائية للغاية في حالة عدم وجود حصار للمستقبلات الأخرى وفقدان خصائص أخرى غير مرغوب فيها ، ولا سيما التخدير و tachyphylaxis.
في أواخر السبعينيات ، تم العثور على مركب (تيرفينادين) يلبي المتطلبات المذكورة أعلاه عن طريق الخطأ. في وقت لاحق ، تم تجديد قائمة المركبات بمثل هذه الخصائص بعوامل جديدة تتكون من مجموعة مضادات مستقبلات H1 من الجيل الثاني ، والتي تضمنت في ذلك الوقت أستيمزول ، لوراتادين ، سيتريسين ، إيباستين. ترك Terfenadine و astemizole الآن سوق الأدوية بسبب تأثير جانبي غير مرغوب فيه على نظام القلب والأوعية الدموية.
يتشارك جميع ممثلي أدوية الجيل الثاني التي تنتمي إلى أنواع مختلفة من المركبات الكيميائية في خصائص مماثلة ، مما يشير إلى مزاياها على أدوية الجيل الأول. أدوية الجيل الثاني لها تقارب كبير لمستقبلات H1 ، معظمها حاصرات غير تنافسية. تتطلب الخاصية الأخيرة شرحًا موجزًا. تبدو الفرضية القائلة بأن الحصار غير تنافسي بسبب الارتباط الانتقائي لمستقبل H1 معقولًا ، ولكن ليس في منطقة المراكز النشطة المسؤولة عن الارتباط بالهيستامين ، ولكن في مناطق أخرى. لذلك ، لا يمكن للهستامين أن يحل محل المضاد المرتبط بالمستقبل ، والذي يتم الاحتفاظ به في حالة منضمة لفترة طويلة ، مما يعيق تشكيل المستقبل الذي يحدث عندما يتفاعل مع وسيط (الهيستامين) وهو ضروري لنقل الإشارة إلى الخلية.
لذا ، بالنسبة لأدوية الجيل الثاني مميزة ألفة عالية لمستقبل H1. تضمن قوة ارتباط المضاد بمستقبل H1 مدة عمله ، وبالتالي إمكانية جرعة واحدة من الدواء خلال النهار. نظرًا للانتقائية العالية لحصار مستقبلات H1 بدقة ، لا تمنع أدوية الجيل الثاني في الجرعات العلاجية مستقبلات الوسطاء الآخرين ، وبالتالي ، ليس لها آثار جانبية غير مرغوبة مميزة لمضادات مستقبلات H1 من الجيل الأول. يمكن للخصائص الفيزيائية الكيميائية لأدوية الجيل الثاني أن تقضي فعليًا على أو تقلل من اختراقها من خلال الحاجز الدموي الدماغي وبالتالي تقضي على التأثيرات المركزية ، بما في ذلك التخدير. حتى بالنسبة إلى السيتريزين ، الذي أظهر في عدد من الدراسات تأثيرًا مهدئًا في نسبة أكبر قليلاً من الحالات عنه في مجموعات الدواء الوهمي ، فإن هذا التأثير أقل وضوحًا بشكل لا مثيل له مما كان عليه في مقدمة السيتريزين - هيدروكسيزين. أخيرًا ، لا تظهر هذه الأدوية في الغالب تسرعًا ، أي أنه يمكن استخدامها لفترة طويلة من قبل المرضى دون استبدال مضادات الهيستامين الأخرى. أيضا ، يمكن استخدام هذه الأدوية لمؤشرات سريرية أوسع: في حالات الحساسية المزمنة دون تغيير أحد الخصوم إلى آخر ، في الربو القصبي ، إلى جانب المظاهر التي تتطلب تعيين مضادات مستقبلات H1. أخيرًا ، مع إنشاء مضادات لمستقبلات H1 من الجيل الثاني ، فتحت إمكانية استخدام مضادات الهيستامين من قبل الأشخاص المنخرطين في أنشطة تتطلب اهتمامًا متزايدًا ، وهو أمر مهم بشكل خاص في عصرنا.
بعض أدوية الجيل الأول في خصائصها الفردية قريبة من أدوية الجيل الثاني. لذلك ، على سبيل المثال ، يعد أكريفاستين ، الذي يتضمن استخدامه استخدامًا كسريًا (3 مرات في اليوم) ، مانعًا انتقائيًا إلى حد ما لمستقبلات H1 ، ويتم استقلابه جزئيًا ، ونادرًا ما يكون له تأثير مهدئ. الفئة الأصلية لمضادات الهيستامين التي أنشأها الباحثون المحليون (MD Mashkovsky ، M.E. Kaminka) هي مشتقات الكينوكليدين. يشبه الدواء المعروف لهذه المجموعة ، fencarol (chifenadine) أدوية الجيل الثاني في التقارب العالي لمستقبلات H1 ، والتخدير المنخفض ، وملف أمان جيد. بالإضافة إلى التأثير المضاد على مستقبلات H1 ، فإنه يزيد من نشاط ديامينوكسيديز (الهيستاميناز) وبالتالي له تأثير إضافي مضاد للحساسية بسبب تدمير الهستامين الذي يتم إطلاقه أثناء تفاعل الحساسية.
الجيل الثاني من مضادات الهيستامين: acrivastin (semprex) ، astemizole (gismanal) ، dimetinden (fenistil) ، oxatomide (tinset) ، terfenadine (bronal ، histadine) ، azelastine (allergodil) ، levocabastine (histimet) ، misolastine ، loratadine epitin) باستين (كستين) ، بامبين (سوفينتول).
الأكثر شيوعًا لمضادات الهيستامين من الجيل الثاني (غير مهدئ) هي الخصائص التالية:
خصوصية عالية وألفة عالية لمستقبلات H1في غياب التأثير على مستقبلات الكولين والسيروتونين.
بداية سريعة للتأثير السريري ومدة العمل. يمكن تحقيق الإطالة بسبب الارتباط العالي للبروتين ، وتراكم الدواء ومستقلباته في الجسم ، والإفراز المتأخر.
الحد الأدنى من التخديرعند استخدام الأدوية بجرعات علاجية. ويفسر ذلك ضعف مرور الحاجز الدموي الدماغي بسبب السمات الهيكلية لهذه العوامل. قد يعاني بعض الأفراد ذوي الحساسية الخاصة من النعاس المعتدل ، والذي نادرًا ما يكون سبب التوقف عن تناول الدواء.
عدم وجود تسرعمع الاستخدام المطول.
القدرة على سد قنوات البوتاسيوم في عضلة القلب، الذي يرتبط بإطالة فترة QT واضطراب ضربات القلب. يزداد خطر هذا التأثير الجانبي مع مزيج مضادات الهيستامين مع مضاد للفطريات (الكيتوكونازول والإنتراكونازول) ، الماكروليدات (الإريثروميسين والكلاريثروميسين) ، مضادات الاكتئاب (فلوكستين ، سيرترالين والباروكستين) ، مع استخدام عصير الجريب فروت ، وكذلك في المرضى الذين يعانون من وظائف الكبد الحادة.
عدم وجود شكل بالحقنومع ذلك ، يتوفر بعضها (azelastine ، levocabastine ، bamipine) في شكل موضعي.الجيل الثالث من مضادات الهيستامين (المستقلبات). تم دفع المزيد من الطرق لتحسين مضادات مستقبلات H1 ، لسوء الحظ ، بسبب الظروف السلبية. والحقيقة هي أن معظم الأدوية في هذه السلسلة كانت أدوية أولية ، أي أن المستقلبات النشطة صيدلانيًا تتشكل في الجسم من الشكل الأولي ، والتي لها تأثير استقلابي. إذا كان المركب الأولي ، على عكس نواتج أيضه \u200b\u200b، أعطى تأثيرات غير مرغوب فيها ، فإن حدوث الظروف التي يزيد فيها تركيزه في الجسم يمكن أن يؤدي إلى عواقب وخيمة. هذا هو بالضبط ما حدث في وقت واحد مع المخدرات تيرفينادين وأستميزول. من مضادات مستقبلات H1 المعروفة في ذلك الوقت ، لم يكن السيتريزين سوى دواء أولي ، بل الطب الفعلي. وهو المستقلب النشط صيدلانيًا لدواء الجيل الأول من هيدروكسيزين. باستخدام السيتريزين كمثال ، تبين أن تعديل التمثيل الغذائي البسيط للجزيء الأصلي يسمح بالحصول على إعداد دوائي جديد نوعيًا. تم استخدام نهج مماثل للحصول على مضادات الهيستامين الجديدة ، فيكسوفينادين ، التي تم إنشاؤها على أساس المستقلب النشط صيدلانيًا من تيرفينادين. وبالتالي ، فإن الفرق الأساسي بين الجيل الثالث من مضادات الهيستامين هو أنها مستقلبات نشطة للجيل السابق من مضادات الهيستامين. ميزتها الرئيسية هي عدم القدرة على التأثير على فاصل QT. حاليا ، يتم تمثيل الاستعدادات للجيل الثالث من cetirizine و fexofenadine. لا تتجاوز هذه الأدوية الحاجز الدموي الدماغي ، وبالتالي ليس لها آثار جانبية من الجهاز العصبي المركزي. بالإضافة إلى ذلك ، فإن مضادات الهيستامين الحديثة لها بعض التأثيرات الإضافية الهامة المضادة للحساسية: فهي تقلل من التعبير عن جزيئات الالتصاق (ICAM-1) وتقمع إفراز الإيزينوفيل الناجم عن IL-8 و GM-CSF و sICAM-1 من الخلايا الظهارية ، وتقلل من شدة التشنج القصبي الناجم عن مسببات الحساسية ، الحد من ظاهرة فرط نشاط الشعب الهوائية.
الجيل الثالث من مضادات الهيستامين: السيتريزين (زيرتيك) ، فيكسوفينادين (تيلفاست).
بهذه الطريقة، مضادات الهيستامين هي عوامل مضادة للأرجية ذات احتمالات غير مستغلة حقًا. توجيه الجهود البحثية لزيادة تقارب هذه المركبات لمستقبلات H1 ، من ناحية ، وتوسيع وتعزيز القدرة على تثبيط وظيفة الخلايا المستهدفة ، من ناحية أخرى ، سيتيح لنا إدراك فكرة الأدوية متعددة الوظائف المضادة للحساسية بشكل منتِج والتي يمكن أن تحل محل الكورتيكوستيرويدات كأدوية ذات مظهر أفضل للسلامة.
البروفيسور ل. Goryachkina
RMAPO ، موسكو
لمدة 60 سنة مضادات الهيستامين (AGP) تستخدم في علاج أمراض الحساسية التالية:
- التهاب الأنف التحسسي (الموسمي وعلى مدار السنة)
- التهاب الملتحمة التحسسي
- أمراض الجلد التحسسية (التهاب الجلد التأتبي ، الشرى الحاد والمزمن ، وذمة Quincke ، إلخ.)
- ردود الفعل التحسسية لدغات الحشرات ولسعاتها
- منع المضاعفات مع SIT وغيرها.
محاولات استخدام مضادات الهيستامين التي تم الحصول عليها حديثًا على نطاق واسع أكثر من التبرير المنطقي حتى تشوه حتى تلك الأدوية التي تكون فعاليتها في علاج أعراض الهيستامين عالية للغاية.
أمراض الحساسية ، على وجه الخصوص ، التهاب الأنف التحسسي ، والربو التأتبي ، الشرى المزمن مجهول السبب ، التهاب الجلد التأتبي ، هي من بين الحالات المرضية الأكثر شيوعًا في البشر. على الرغم من أن هذه الأمراض لا تشكل عادة تهديدًا للحياة ، إلا أنها يمكن أن تضر بشكل كبير بجودة حياة المرضى. أمراض الحساسية لها نفس الإمراض ، وفي الواقع ، يمكن اعتبارها مظاهر محلية لالتهاب الحساسية الجهازية. الهستامين هو أحد الوسطاء الرئيسيين لردود الفعل التحسسية ، لذلك تظل حاصرات مستقبلات الهستامين H 1 الوسيلة المفضلة في علاج أمراض الحساسية ، وخاصة التهاب الأنف والأرتكاريا المزمنة.