21. مضادات الهيستامين: التصنيف ، آلية العمل ، مؤشرات للاستخدام ، موانع الاستعمال والآثار الجانبية.
مضادات الهيستامين - مجموعة من الأدوية التي تنفذ الحصار التنافسي لمستقبلات الهستامين في الجسم ، مما يؤدي إلى تثبيط آثاره.
مقسمة إلى 2 مجموعات : 1) حاصرات مستقبلات الهستامين H2 و 2) حاصرات مستقبلات الهستامين H2. حاصرات مستقبلات H1 تمتلك خصائص مضادة للحساسية. وتشمل هذه ديفينهيدرامين ، ديبرازين ، سوبراستين ، tavegil ، ديازولين ، فينكارول. إنها مضادات تنافسية للهستامين وتزيل آثاره التالية: تشنج العضلات الملساء ، انخفاض ضغط الدم ، زيادة نفاذية الشعيرات الدموية ، تطور الوذمة ، احتقان الدم وحكة الجلد. لا يتأثر إفراز الغدد المعدية.
وفقًا للتأثير على الجهاز العصبي المركزي ، يمكن التمييز بين الأدوية التي لها تأثير اكتئاب (ديفينهيدرامين ، ديبرازين ، سوبراستين) والأدوية التي لا تؤثر على الجهاز العصبي المركزي (ديازولين). Fencarol و tavegil لها تأثير مهدئ ضعيف. ديفينهيدرامين ، دبرراسيا و suprastin لها تأثير مهدئ ومنوم. يطلق عليهم المخدرات "ليلا". لديهم أيضًا تأثير مضاد للتشنج وعرقلة ، ويعد ديفينهيدرامين تأثيرًا يمنع العقدة ، وبالتالي ، يمكنهم خفض ضغط الدم. يُطلق على الديازولين مضادات الهيستامين "نهارية".
هذه المخدرات تطبق مع الحساسية من نوع فوري. مع صدمة الحساسية ، فهي ليست فعالة جدا. يمكن وصف الأدوية التي تثبط الجهاز العصبي المركزي للأرق ، ولتقوية التخدير ، والمسكنات ، والتخدير الموضعي ، والقيء عند النساء الحوامل ، والشلل الرعاش ، والرقص ، واضطرابات الدهليزي. PE: جفاف الفم والنعاس. لا ينصح باستخدام الأدوية ذات الخصائص المهدئة للأشخاص المرتبطين بالعمل التشغيلي أو العمل في مجال النقل ، إلخ.
K حاصرات مستقبلات H2 الهستامين هي رانيتيدين و سيميتيدين. وهي تستخدم لأمراض المعدة والاثني عشر. مع أمراض الحساسية فهي غير فعالة
المخدرات, منع إطلاق الهستامين وعوامل الحساسية الأخرى .. وتشمل هذه cromolyn الصوديوم (intal) ، الكيتوتيفين (zadit) والسكريات القشرية (هيدروكورتيزون ، بريدنيزولون ، ديكساميثازون ، وما إلى ذلك). يعمل كل من كرومولين الصوديوم والكيتوتيفين على تثبيت أغشية الخلايا البدينة ، وتمنع دخول تحلل الكالسيوم وخلايا البدينة ، مما يؤدي إلى انخفاض في إطلاق الهستامين ، وهو مادة بطيئة المفعول من الحساسية المفرطة وعوامل أخرى. يتم استخدامها لعلاج الربو القصبي ، التهاب الشعب الهوائية التحسسي ، التهاب الأنف ، حمى القش ، إلخ.
الستيرويدات القشرية لها تأثير متنوع على التمثيل الغذائي. يرتبط تأثير مضاد الأرجية الذي يزيل الحساسية بإخماد التناعة ، وإزالة الخلايا البدينة ، الخلايا القاعدية ، العدلات ، وانخفاض في إطلاق عوامل الحساسية المفرطة (انظر المحاضرة 28).
للتخلص من المظاهر العامة الشديدة للحساسية المفرطة (خاصة صدمة الحساسية ، الانهيار ، الوذمة الحنجرية ، تشنج قصبي حاد) ، يتم استخدام الأدرينالين والإيوفيلين ، إذا لزم الأمر - ستروفانثين ، كوركلوكون ، الديجوكسين ، بريدنيزولون ، هيدروكورتيزون ، استبدال البلازما.
لعلاج الحساسية المتأخرة (أمراض المناعة الذاتية) ، يتم استخدام الأدوية التي تمنع التولد المناعي والعقاقير التي تقلل من تلف الأنسجة. المجموعة الأولى تشمل الجلوكوكورتيكويد ، السيكلوسبورين وعلم الخلايا الخلوية ، وهي مناعة. ترتبط الجلوكورتيكويدات MD بتثبيط تكاثر الخلايا اللمفاوية التائية وعملية "التعرف" على المستضد ، وانخفاض في سمية الخلايا اللمفاوية التائية القاتلة ("القتلة") ، ومع تسريع هجرة البلاعم. تثبيط الخلايا الخلوية (الآزويثوبرين وغيرها) في الغالب المرحلة التكاثرية من الاستجابة المناعية. السيكلوسبورين مضاد حيوي. ويرتبط MD مع تثبيط تشكيل الانترلوكين وانتشار الخلايا اللمفاوية التائية. على عكس تثبيط الخلايا ، فإنه له تأثير ضئيل على تكون الدم ، ولكن له سمية كلوية وسمية الكبد. تستخدم مثبطات المناعة للتغلب على عدم توافق الأنسجة في عمليات زرع الأعضاء والأنسجة وأمراض المناعة الذاتية (الذئبة الحمامية ، التهاب المفاصل الروماتويدي غير المحدد ، إلخ).
إلى الأدوية التي تقلل من تلف الأنسجة عندما تحدث بؤر الالتهاب التحسسي العقيم ، تشمل الأدوية الستيرويدية (السكرية) والأدوية المضادة للالتهابات غير الستيرويدية (الساليسيلات ، الأورثوفين ، الإيبوبروفين ، النابروكسين ، الإندوميتاسين ، إلخ)
هناك 3 أجيال من مضادات الهيستامين:
1. 1st جيل مضادات الهيستامين (ديفينهيدرامين ، سوبراستين ، تافجيل ، ديازولين ، إلخ) تستخدم في العلاج ردود الفعل التحسسية في البالغين والأطفال: الشرى ، التهاب الجلد التأتبي الأكزيما ، حكة في الجلد ، التهاب الأنف التحسسي ، صدمة الحساسية وذمة Quincke ، وما إلى ذلك ، تمارس تأثيرها بسرعة ، ولكن يتم إخراجها بسرعة من الجسم ، وبالتالي يتم وصفها حتى 3-4 مرات في اليوم.
2. 2 جيل مضادات الهيستامين (Erius ، Zirtek ، Claritin ، Telfast ، وما إلى ذلك) لا تمنع الجهاز العصبي ولا تسبب النعاس. تستخدم الأدوية لعلاج الشرى ، التهاب الأنف التحسسي، حكة الجلد ، الربو القصبي ، إلخ. مضادات الهيستامين من الجيل الثاني لها تأثير أطول وبالتالي يتم وصفها 1-2 مرات في اليوم.
3. 3 جيل مضادات الهيستامين (Terfenadine ، Astemizole) ، كقاعدة عامة ، يستخدم في العلاج طويل الأمد لأمراض الحساسية: الربو القصبي ، التهاب الجلد التأتبي ، التهاب الأنف التحسسي على مدار السنة ، إلخ. هذه الأدوية لها تأثير طويل الأمد وتتأخر في الجسم لعدة أيام.
موانع الاستعمال:
فرط الحساسية ، زرق انسداد الزاوية ، تضخم البروستاتا ، تضيق القرحة الهضمية في المعدة والاثني عشر ، تضيق في عنق المثانة ، الصرع. بحذر. الربو القصبي.
الآثار الجانبية:
النعاس ، جفاف الفم ، خدر الغشاء المخاطي للفم ، الدوار ، الغثيان ، الغثيان ، الصداع ، الوهن ، انخفاض معدل رد الفعل النفسي ، الحساسية للضوء ، شلل جزئي في السكن ، ضعف التنسيق بين الحركات.
الفسيولوجيا المرضية للهستامين وح 1مستقبلات الهستامين
توسط الهستامين وتأثيراته خلال مستقبلات H1
يؤدي تحفيز مستقبلات H1 في البشر إلى زيادة في نبرة العضلات الملساء ، ونفاذية الأوعية الدموية ، وظهور الحكة ، وتباطؤ التوصيل الأذيني البطيني ، وعدم انتظام دقات القلب ، وتفعيل فروع العصب المبهم التي تعصب الشعب الهوائية ، وزيادة مستوى cGMP ، وزيادة مستوى البروستاجلاندين ، إلخ. في الجدول. 19-1 التعريب هو مبين ح 1مستقبلات وآثار الهستامين بوساطة من خلالها.
الجدول 19-1.التعريب ح 1مستقبلات وآثار الهستامين بوساطة من خلالها
دور الهستامين في التسبب في الحساسية
الهستامين له دور رائد في تطوير متلازمة التأتبي. في تفاعلات الحساسية التي تتم بوساطة IgE ، تدخل كمية كبيرة من الهستامين إلى الأنسجة من الخلايا البدينة ، مما تسبب في حدوث التأثيرات التالية من خلال التعرض لمستقبلات H1.
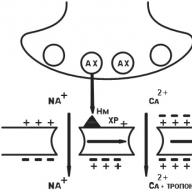
في العضلات الملساء للأوعية الكبيرة والقصبات والأمعاء ، يؤدي تنشيط مستقبلات H1 إلى حدوث تغيير في التشكل في بروتين Gp ، مما يؤدي بدوره إلى تنشيط فسفوليباز C ، الذي يحفز تحلل مائي إنوسيتول ثنائي فوسفات الإينوسيتول على إنوسيتول ثلاثي الفوسفات. تؤدي الزيادة في تركيز إينوسيتول ثلاثي الفوسفات إلى فتح قنوات الكالسيوم في EPR ("مستودع الكالسيوم") ، مما يتسبب في إطلاق الكالسيوم في السيتوبلازم وزيادة تركيزه داخل الخلية. هذا يؤدي إلى تنشيط الكيناز / الكيناز المعتمد على الهالوديولين في سلاسل ضوء الميوسين ، وبالتالي ، إلى الحد من خلايا العضلات الملساء. في التجربة ، يؤدي الهستامين إلى انكماش ثنائي الطور للعضلات الملساء للقصبة الهوائية ، ويتكون من انكماش طور سريع ومكون منشط بطيء. أظهرت التجارب أن المرحلة السريعة لتقلص هذه العضلات الملساء تعتمد على الكالسيوم داخل الخلايا ، ويعتمد البطيء على دخول الكالسيوم خارج الخلية من خلال قنوات الكالسيوم البطيئة التي لا يحظرها مضادات الكالسيوم. من خلال عمل مستقبلات H1 ، يسبب الهستامين انخفاضًا في العضلات الملساء في الجهاز التنفسي ، بما في ذلك الشعب الهوائية. يوجد مستقبلات الهستامين H 1 في الجهاز التنفسي العلوي أكثر من المستقبلات ، وهو أمر مهم في شدة تشنج القصبات في القصيبات أثناء تفاعل الهستامين مع هذه المستقبلات. الهستامين يستحث انسداد الشعب الهوائية نتيجة ل التأثير المباشر إلى العضلات الملساء في الجهاز التنفسي ، وتتفاعل مع مستقبلات الهستامين H 1. بالإضافة إلى ذلك ، من خلال مستقبلات H1 ، يزيد الهستامين من إفراز السائل والكهارل في الشعب الهوائية ويسبب زيادة إنتاج المخاط وذمة الشعب الهوائية. المرضى الذين يعانون من الربو القصبي أكثر حساسية 100 مرة للهستامين من الأفراد الأصحاء عند إجراء اختبار استفزاز الهستامين.
في بطانة الأوعية الصغيرة (الأوعية الدموية ما بعد الشعيرات الدموية) ، يتم التوسط في تأثير توسع الأوعية للهيستامين من خلال مستقبلات H1 في تفاعلات الحساسية من نوع ريجين (من خلال مستقبلات H 2 من خلايا العضلات الملساء في الأوردة ، عبر مسار سيكلز أدينيلات). يؤدي تنشيط مستقبلات H1 (على طول مسار الفسفوليباز) إلى زيادة في مستوى الكالسيوم داخل الخلايا ، والذي ينشط مع الفوسفوليباز A 2 ، مع diacylglycerol ، مما يؤدي إلى التأثيرات التالية.
الإفراج المحلي عن عامل استرخاء البطانة. يتغلغل في خلايا العضلات الملساء المجاورة وينشط cyclase guanylate. نتيجة لذلك ، يزداد تركيز كيناز تنشيط البروتين المعتمد على cGMP ، وهو ما يؤدي إلى انخفاض في الكالسيوم داخل الخلايا. مع انخفاض في وقت واحد في مستوى الكالسيوم وزيادة في مستوى cGMP ، خلايا العضلات الملساء من الأوعية الدموية بعد الوريدية الاسترخاء ، الأمر الذي يؤدي إلى تطور وذمة وحمامي.
عندما يتم تنشيط فسفوليباز A2 ، تزداد تخليق البروستاجلاندين ، وخاصة موسع البروستاسيكلين ، مما يساهم أيضًا في تكوين وذمة و حمامي.
تصنيف مضادات الهيستامين
هناك العديد من التصنيفات لمضادات الهيستامين (حاصرات مستقبلات الهستامين H 1) ، رغم أنه لا يوجد أحد مقبول بشكل عام. وفقًا لأحد التصنيفات الأكثر شعبية ، مضادات الهيستامين في وقت الخلق تنقسم إلى أدوية من الجيل الأول والثاني. وتسمى العقاقير المهدئة أيضًا بالمهدئات (من خلال الآثار الجانبية السائدة) ، على عكس الأدوية المهدئة من الجيل الثاني. الجيل الأول من مضادات الهيستامين تشمل: ديفينهيدرامين (ديفينهيدرامين *) ، بروميثازين (ديبرازين * ، بيبولفين *) ، كليماستين ، كلوروبوبيرامين (سوبراستين *) ، تشيفينادين (فينكارول *) ، سيكيفينادين (بيكارفين *). الجيل الثاني من مضادات الهيستامين: تيرفينادين * ، استيميزول * ، سيتيريزين ، لوراتادين ، إباستين ، سيبروهيبتادين ، أوكساتومايد * 9 ، أزيلاستين ، أكريفاستين ، ميبهايدرولين ، ديميتيندين.
في الوقت الحاضر ، من المعتاد عزل الجيل الثالث من مضادات الهيستامين. ويشمل الأدوية الجديدة بشكل أساسي - الأيضات النشطة ، والتي تتميز بالإضافة إلى ارتفاع نشاط مضادات الهيستامين ، وعدم وجود تأثير مهدئ وتأثير القلب والأوعية الدموية المميزة لأدوية الجيل الثاني. فيكسوفينادين (تيلفاست *) ، يشار إلى ديسلوراتادين إلى الجيل الثالث من مضادات الهيستامين.
بالإضافة إلى ذلك ، ينقسم التركيب الكيميائي لمضادات الهيستامين إلى عدة مجموعات (إيثانول أمين ، إيثيلينيديامين ، ألكيل أمين ، مشتقات من الفاكاربولين ، الكينوكليدين ، الفينوثيازين * ، بيبيرازين * وبيبريدين *).
آلية العمل والآثار الدوائية الرئيسية لمضادات الهيستامين
الأكثر استخداما مضادات الهيستامين له خصائص دوائية محددة ، والتي تتميز بها كمجموعة منفصلة. وتشمل هذه الآثار التالية: مضاد للحكة ، إزالة الاحتقان ، مضاد للتشنج ، مضادات الكولين ، antiserotonin ، التخدير المهدئ والمحلي ، وكذلك منع تشنج قصبي الناجم عن الهستامين.
مضادات الهيستامين هي مضادات لمستقبلات الهيستامين H1 ، وتقاربها لهذه المستقبلات هو أقل بكثير من تلك الموجودة في الهستامين (الجدول 19-2). هذا هو السبب في أن هذه الأدوية غير قادرة على إزاحة الهستامين المرتبط بالمستقبلات ، فهي تحجب فقط المستقبلات غير المشغولة أو المحررة.
الجدول 19-2.الفعالية النسبية لمضادات الهيستامين حسب درجة الحصار ح 1مستقبلات الهستامين
 وفقا لذلك ، حاصرات ح 1مستقبلات الهستامين هي الأكثر فعالية في منع الحساسية من نوع فوري ، وفي حالة حدوث رد فعل مطور ، يتم منع إطلاق أجزاء جديدة من الهستامين. يمكن عكس اتجاه مضادات الهيستامين للمستقبلات ، ويتناسب عدد المستقبلات المحظورة بشكل مباشر مع تركيز الدواء في موقع المستقبلات.
وفقا لذلك ، حاصرات ح 1مستقبلات الهستامين هي الأكثر فعالية في منع الحساسية من نوع فوري ، وفي حالة حدوث رد فعل مطور ، يتم منع إطلاق أجزاء جديدة من الهستامين. يمكن عكس اتجاه مضادات الهيستامين للمستقبلات ، ويتناسب عدد المستقبلات المحظورة بشكل مباشر مع تركيز الدواء في موقع المستقبلات.
يمكن تمثيل الآلية الجزيئية لعمل مضادات الهيستامين في شكل مخطط: حصار لمستقبلات H1 - حصار لمسار الفسفوينوسيتيد في الحصار الخلوي لآثار الهستامين. يؤدي ارتباط الأدوية بمستقبلات الهيستامين H 1 إلى حصار المستقبلات ، أي يتداخل مع ربط الهستامين بمستقبلات إطلاق السلسلة في الخلية على طول مسار الفسفوينوسيتيد. وبالتالي ، فإن ربط أدوية مضادات الهيستامين بمستقبلات يسبب تباطؤًا في تنشيط فسفوليباز C ، مما يؤدي إلى انخفاض في تكوين إينوسيتول ثلاثي الفوسفات و diacylglycerol من الفسفاتيديلينوسيتول ، ونتيجة لذلك ، يتباطأ إطلاق الكالسيوم من المستودعات داخل الخلايا. يؤدي انخفاض إطلاق الكالسيوم من العضيات داخل الخلايا إلى السيتوبلازم في أنواع مختلفة من الخلايا إلى انخفاض في نسبة الإنزيمات المنشطة التي تتوسط في آثار الهستامين في هذه الخلايا. في العضلات الملساء للقصبات الهوائية (وكذلك في الجهاز الهضمي والأوعية الكبيرة) ، يتباطأ تنشيط كيناز سلاسل السلاسل الخفيفة التي تعتمد على الكالسيوم في الهليودولين. هذا يمنع تقلص العضلات الملساء الناجم عن الهستامين ، وخاصة في المرضى الذين يعانون من الربو. ومع ذلك ، مع الربو القصبي ، يكون تركيز الهستامين في أنسجة الرئة مرتفعًا للغاية بحيث لا تتمكن بلوكرات N 1 الحديثة من منع آثار الهستامين على الشعب الهوائية من خلال هذه الآلية. في الخلايا البطانية لجميع الأوردة اللاحقة للدم ، تمنع مضادات الهيستامين من تأثير توسع الأوعية للهستامين (مباشرة وعبر البروستاجلاندين) في تفاعلات الحساسية المحلية والمعممة (يعمل الهستامين أيضًا من خلال مستقبلات الهستامين H 2 للخلايا العضلية الملساء
venule على طول مسار cyclase adenylate). يمنع الحصار المفروض على مستقبلات الهستامين H 1 في هذه الخلايا زيادة مستويات الكالسيوم داخل الخلايا ، مما يؤدي في النهاية إلى إبطاء تنشيط فسفوليباز A2 ، مما يؤدي إلى تطور التأثيرات التالية:
إبطاء الإطلاق المحلي لعامل استرخاء البطانة ، الذي يخترق خلايا العضلات الملساء المجاورة وينشط سيكلاز غوانييلات. تثبيط تنشيط سيكلاز غوانييلات يقلل من تركيز المركب ، ثم ينخفض \u200b\u200bجزء الكيناز المنشط المعتمد على المركب المعتمد على المركب CGMP ، مما يمنع الانخفاض في مستويات الكالسيوم. في الوقت نفسه ، يمنع تطبيع الكالسيوم و cGMP استرخاء خلايا العضلات الملساء من الأوعية الدموية بعد الحوض ، أي أنه يمنع تطور الوذمة والحمامية الناجمة عن الهستامين.
الحد من الكسر المنشط للفوسفوليباز A2 والحد من تخليق البروستاجلاندين (البروستاسكلين أساسا) ، يتم حظر توسع الأوعية ، مما يمنع حدوث وذمة و حمامي الناجمة عن الهستامين بواسطة آلية عملها الثانية على هذه الخلايا.
بناءً على آلية عمل مضادات الهيستامين ، ينبغي وصف هذه الأدوية من أجل منع الحساسية من نوع ريجين. إن تعيين هذه الأدوية التي لها رد فعل تحسسي قد يكون أقل فعالية ، لأنها لا تقضي على أعراض الحساسية التي تطورت ، ولكنها تمنع ظهورها. حاصرات مستقبلات الهستامين H 1 تمنع تفاعل العضلات الملساء للقصبات الهوائية مع الهستامين ، وتقلل من الحكة ، وتمنع توسع الأوعية الصغيرة ونفاستها بواسطة الهستامين.
الدوائية من مضادات الهيستامين
الدوائية للجيل الأول من حاصرات مستقبلات الهستامين H 1 تختلف اختلافًا جذريًا عن الحرائك الدوائية لعقاقير الجيل الثاني (الجدول 19-3).
يؤدي تغلغل مضادات الهيستامين من الجيل الأول عبر BBB إلى ظهور تأثير مهدئ واضح ، والذي يُعتبر عيبًا كبيرًا من عقاقير هذه المجموعة ويحد بشكل كبير من استخدامها.
تتميز مضادات الهيستامين من الجيل الثاني بكونها مضادة للماء وبالتالي لا تخترق BBB ، وبالتالي لا تسبب أي تأثير مهدئ. من المعروف أن 80٪ من استيميزول * يفرز بعد 14 يومًا من آخر جرعة ، وتيرفيناديين * - بعد 12 يومًا.
التأين الواضح للديفينهيدرامين في قيم الأس الهيدروجيني الفسيولوجية والتفاعل النشط غير المحدد مع المصل
يحدد الزلال الفموي تأثيره على مستقبلات الهستامين H 1 الموجودة في الأنسجة المختلفة ، مما يؤدي إلى آثار جانبية واضحة للغاية لهذا الدواء. في بلازما الدم ، يتم تحديد الحد الأقصى لتركيز الأدوية بعد 4 ساعات من إدارته ويساوي 75-90 نانوغرام / لتر (بجرعة 50 ملغ). عمر النصف القضاء هو 7 ساعات.
يتم تحقيق تركيز الذروة من كليماستين 3-5 ساعات بعد جرعة واحدة عن طريق الفم من 2 ملغ. عمر النصف القضاء هو 4-6 ساعات.
يتم امتصاص Terfenadine * بسرعة عن طريق الابتلاع. يستقلب في الكبد. يتم تحديد الحد الأقصى للتركيز في الأنسجة بعد 0.5-1-2 ساعات بعد تناول الدواء ، ويكون عمر النصف هو
ويلاحظ الحد الأقصى لمستوى astemizole * دون تغيير خلال 1-4 ساعات بعد تناول الدواء. الغذاء يقلل من الاستيزميزول * بنسبة 60 ٪. يحدث تركيز الذروة القصوى للعقاقير في الدم مع إعطاء جرعة واحدة عن طريق الفم بعد ساعة واحدة ، ويكون عمر النصف للعقار هو 104 ساعة ، ويعد هيدروكسي أستيمول ونوستيمزول من المستقلبات النشطة. يعبر Astemizole * المشيمة بكميات صغيرة إلى حليب الأم.
يتم تحديد الحد الأقصى لتركيز أوكساتوميد * في الدم من 2-4 ساعات بعد تناوله. عمر النصف للتخلص هو 32-48 ساعة ، والمسار الأيضي الرئيسي هو الهيدروكسيل العطري والتآكل المؤكسد على النيتروجين. يتم توصيل 76 ٪ من الدواء الممتص بألبومين البلازما ، ويفرز من 5 إلى 15 ٪ في حليب الثدي.
الجدول 19-3.المعلمات الدوائية لبعض مضادات الهيستامين
 يتم تحديد الحد الأقصى لمستوى السيتريزين في الدم (0.3 ميكروغرام / مل) 30-60 دقيقة بعد تناول هذا الدواء بجرعة 10 ملغ. كلوي
يتم تحديد الحد الأقصى لمستوى السيتريزين في الدم (0.3 ميكروغرام / مل) 30-60 دقيقة بعد تناول هذا الدواء بجرعة 10 ملغ. كلوي
تطهير سيتيريزين هو 30 ملغ / دقيقة ، ونصف العمر حوالي 9 ساعات ، الدواء مرتبط ببروتينات الدم.
بلغ تركيز الذروة في أكريفاستين في البلازما 1.4-2 ساعات بعد تناوله. عمر النصف هو 1.5-1.7 ساعة ، ويتم إفراز ثلثي الدواء في شكل ثابت من قبل الكلى.
يتم امتصاص لوراتادين جيدًا في الجهاز الهضمي وبعد 15 دقيقة يتم تحديده في بلازما الدم. الغذاء لا يؤثر على درجة امتصاص الأدوية. عمر النصف للدواء 24 ساعة.
1st جيل مضادات الهيستامين
بالنسبة إلى حاصرات مستقبلات H1 من جيل الهستامين I ، فإن بعض الميزات مميزة.
عمل مهدئ.معظم مضادات الهيستامين من الجيل الأول ، التي تذوب بسهولة في الدهون ، تخترق بشكل جيد من خلال BBB وترتبط بمستقبلات H1 للدماغ. على ما يبدو ، هناك تأثير مهدئ يتطور مع الحصار المفروض على السيروتونين المركزي ومستقبلات الكولين م. درجة تطور تأثير مهدئ تختلف من معتدلة إلى حادة وتعزز عندما يقترن الكحول والمؤثرات العقلية. تستخدم بعض الأدوية في هذه المجموعة كحبوب للنوم (الدوكسيل أمين). نادراً ما يحدث التحريض النفسي (بدلاً من التخدير) (في كثير من الأحيان في جرعات علاجية معتدلة عند الأطفال وفي جرعات عالية السمية عند البالغين). بسبب التأثير المسكن للأدوية ، لا يمكن استخدامها خلال فترة العمل التي تتطلب الانتباه. جميع حاصرات مستقبلات H 1 من الجيل الهستامين الأول تقوي آثار الأدوية المهدئة والمنومة ، والمسكنات المخدرة وغير المخدرة ، ومثبطات أوكسيديز أحادي الأمين والكحول.
تأثير مزيل القلقالكامنة في هيدروكسيزين. هذا التأثير ، ربما ، ينشأ نتيجة لقمع نشاط أجزاء معينة من التكوينات القشرية للدماغ بواسطة هيدروكسيزين.
مثل الأتروبين العمل.ويرتبط هذا التأثير مع الحصار المفروض على مستقبلات m-cholinergic ، ومعظم خصائص الإيثانولامينات والإيثيلين ديامين. جفاف الفم ، احتباس البول ، والإمساك ، عدم انتظام دقات القلب ، وضعف البصر هي سمة. في التهاب الأنف غير التحسسي ، تزداد فعالية هذه الأدوية بسبب الحصار المفروض على مستقبلات m-cholinergic. ومع ذلك ، فمن الممكن زيادة انسداد الشعب الهوائية بسبب زيادة في لزوجة البلغم ، وهو أمر خطير للربو القصبي. يمكن أن تؤدي حاصرات مستقبلات الجيل الأول من الهستامين إلى تفاقم الزرق وتسبب احتباس البول الحاد في الورم الحميد.
عمل مضاد للقىء وضخ المياه.قد تترافق هذه التأثيرات أيضًا مع عمل مضاد للكولين المركزي لهذه الأدوية. ديفينهيدرامين ، بروميثازين ، سيكليزين * ، ميكلي
الزين * يقلل من تحفيز مستقبلات الدهليزي وتمنع وظيفة المتاهة ، وبالتالي يمكن استخدامها لدوار الحركة.
تقلل بعض حاصرات مستقبلات الهيستامين H 1 من أعراض الإصابة بالشلل الرعاش بسبب الحصار المفروض على مستقبلات m-cholinergic المركزية.
تأثير مضاد للسعال.معظم خصائص ديفينهيدرامين ، تتحقق نتيجة للعمل المباشر على مركز السعال في النخاع المستطيل.
عمل Antiserotonin.سيبروهيبتادين يمتلك أكثر من غيرها ، لذلك يتم استخدامه لعلاج الصداع النصفي.
تأثير الحصار المفروض على مستقبلات الأدرينالين 1 مع توسع الأوعية المحيطية هو سمة خاصة من الاستعدادات الفينوثيازين. هذا يمكن أن يؤدي إلى انخفاض مؤقت في ضغط الدم.
مخدر موضعيالعمل هو سمة من معظم الأدوية في هذه المجموعة. إن تأثير التخدير الموضعي للديفينهيدرامين والبروميثازين أقوى من تأثير نوفوكائين *.
tachyphylaxis- انخفاض في تأثير مضادات الهيستامين مع الاستخدام المطول ، مما يؤكد الحاجة إلى تناول الأدوية بالتناوب كل 2-3 أسابيع.
الديناميكا الدوائية من حاصرات H 1 من الجيل الهستامين
جميع حاصرات مستقبلات الهيستامين I H 1 من الجيل الأول محبة للدهون ، بالإضافة إلى مستقبلات H1 الهستامين ، تحظر أيضًا مستقبلات m-cholinergic ومستقبلات السيروتونين.
عند وصف حاصرات مستقبلات الهستامين ، يجب النظر في مسار المرحلة من عملية الحساسية. يجب استخدام حاصرات الهستامين H 1 لمستقبلات الهستامين بشكل أساسي للوقاية من التغيرات المرضية في حالة اجتماع المريض المتوقع مع مسببات الحساسية.
لا تؤثر حاصرات مستقبلات الهستامين من الجيل الأول على تركيب الهستامين. بتركيزات عالية ، يمكن أن تسبب هذه الأدوية انحلال الخلايا البدينة وخروج الهيستامين منها. تكون حاصرات مستقبلات الهستامين H 1 أكثر فعالية في منع عمل الهستامين من القضاء على آثار آثاره. هذه العقاقير تمنع تفاعل العضلات الملساء للقصبات الهوائية مع الهستامين ، وتقلل من الحكة ، وتمنع زيادة تمدد الهستامين الوعائي وتزيد من نفاذيةها ، وتحد من إفراز الغدد الصماء. لقد ثبت أن حاصرات مستقبلات H1 من جيل الهستامين I لها تأثير توسع قصبي مباشر ، والأهم من ذلك أنها تمنع إطلاق الهستامين من الخلايا البدينة والقاعديات في الدم ، والتي تعتبر أساسًا لاستخدام هذه الأدوية.
كعوامل وقائية. في الجرعات العلاجية ، فإنها لا تؤثر بشكل كبير على نظام القلب والأوعية الدموية. مع الإدارة القسرية في الوريد ، يمكن أن يسبب انخفاض في ضغط الدم.
حاصرات مستقبلات H1 من جيل الهستامين I فعالة في الوقاية من التهاب الأنف التحسسي وعلاجه (الكفاءة حوالي 80 ٪) ، التهاب الملتحمة ، الحكة ، التهاب الجلد والشرى ، وذمة وعائية ، بعض أنواع الأكزيما ، صدمة الحساسية ، مع وذمة تسببها انخفاض حرارة الجسم. تُستخدم حاصرات مستقبلات الهيستامين H 1 من الجيل الأول جنبًا إلى جنب مع المحاكيات الودية في سيلان الأنف التحسسي. تستخدم مشتقات البيبيرازين * والفينوثيازين * لمنع الغثيان والقيء والدوار الناجم عن الحركات المفاجئة ، مع مرض مينير ، مع القيء بعد التخدير ، مع مرض الإشعاع والقيء الصباحي عند النساء الحوامل.
يأخذ التطبيق المحلي لهذه الأدوية في الاعتبار آثارها المضادة للحكة ومخدر ومسكن. لا ينصح باستخدامها لفترة طويلة ، حيث أن العديد منها قادر على التسبب في فرط الحساسية ويكون لها تأثير حساسية للضوء.
الدوائية من حاصرات الهستامين I من الجيل الأول
تختلف حاصرات مستقبلات H1 من الجيل الهستامين الأول عن أدوية الجيل الثاني في مدة قصيرة من العمل مع ظهور سريع نسبيا من التأثير السريري. ينشأ تأثير هذه الأدوية ، في المتوسط \u200b\u200b، بعد 30 دقيقة من تناول الدواء ، حيث يصل إلى الذروة خلال 1-2 ساعات ، وتكون مدة عمل الجيل الأول من مضادات الهيستامين 4-12 ساعة ، وترتبط مدة قصيرة من التأثير السريري للجيل الأول من مضادات الهيستامين ، مع الصيام الأيض وإفراز الكلى.
يتم امتصاص معظم حاصرات مستقبلات الهيستامين H 1 من الجيل الأول بشكل جيد في الجهاز الهضمي. هذه الأدوية تخترق BBB ، المشيمة ، وتنتقل أيضًا إلى حليب الأم. توجد أعلى تركيزات لهذه الأدوية في الرئتين والكبد والدماغ والكلى والطحال والعضلات.
يتم استقلاب معظم حاصرات مستقبلات H1 من الجيل الهستامين I في الكبد بنسبة 70-90 ٪. أنها تحفز الإنزيمات المجهرية ، والتي مع الاستخدام لفترة طويلة يمكن أن تقلل من تأثيرها العلاجي ، وكذلك تأثير الأدوية الأخرى. تفرز المستقلبات للعديد من مضادات الهيستامين في غضون 24 ساعة بالبول ، والكميات الصغيرة فقط لم تتغير.
الآثار الجانبية وموانع
يتم عرض الآثار الجانبية الناجمة عن حاصرات مستقبلات H1 من جيل الهستامين I في الجدول. 19-4.
الجدول 19-4.ردود الفعل غير المرغوب فيها المخدرات من مضادات الهيستامين من الجيل الأول
 جرعات كبيرة من حاصرات مستقبلات الهستامين H 1 يمكن أن تسبب الهيجان والمضبوطات ، خاصة عند الأطفال. مع هذه الأعراض ، لا يمكن استخدام الباربيتورات ، حيث سيؤدي ذلك إلى تأثير إضافي وتثبيط كبير في الجهاز التنفسي. Cyclizine * و chlorocyclisin * لهما آثار ماسخة ، لذلك لا يمكن استخدامها للتقيؤ عند النساء الحوامل.
جرعات كبيرة من حاصرات مستقبلات الهستامين H 1 يمكن أن تسبب الهيجان والمضبوطات ، خاصة عند الأطفال. مع هذه الأعراض ، لا يمكن استخدام الباربيتورات ، حيث سيؤدي ذلك إلى تأثير إضافي وتثبيط كبير في الجهاز التنفسي. Cyclizine * و chlorocyclisin * لهما آثار ماسخة ، لذلك لا يمكن استخدامها للتقيؤ عند النساء الحوامل.
التفاعلات الدوائية
حاصرات مستقبلات الهستامين من الجيل الأول تعمل على تحفيز آثار المسكنات المخدرة والإيثانول وحبوب النوم والمهدئات. قد يعزز عمل منشطات الجهاز العصبي المركزي عند الأطفال. مع الاستخدام المطول ، تقلل هذه الأدوية من فعالية المنشطات ومضادات التخثر والفينيل بوتازون (البيوتاديون *) وغيرها من الأدوية التي يتم استقلابها في الكبد. يمكن أن يؤدي استخدامها المشترك مع مضادات الكولين إلى زيادة مفرطة في آثارها. مثبطات MAO تعزز تأثير مضادات الهيستامين. بعض الأدوية من الجيل الأول تعمل على تحفيز آثار الأدرينالين والنورادرينالين على نظام القلب والأوعية الدموية. يتم وصف حاصرات مستقبلات H1 من جيل الهستامين الأول للوقاية من الأعراض السريرية للحساسية ، وخاصة التهاب الأنف ، وغالبًا ما يصاحب الربو القصبي التأتبي ، لتخفيف صدمة الحساسية.
مضادات الهيستامين المخدرات الأجيال الثانية والثالثة
أدوية الجيل الثاني تشمل terfenadine * ، astemizole * ، cetirizine ، mekvipazin * ، fexofenadine ، loratadine ، ebastin ، والجيل الثالث من حاصرات مستقبلات الهيستامين H 1 - fexofenadine (telfast *).
يمكن التمييز بين الميزات التالية لحاصرات مستقبلات H1 لأجيال الهستامين II و III:
خصوصية عالية وتقارب عال لمستقبلات الهستامين H 1 مع عدم وجود تأثير على مستقبلات السيروتونين ومستقبلات الكولين.
البداية السريعة للتأثير السريري ومدة العمل ، والتي تتحقق عادة من خلال درجة عالية من ربط البروتين ، وتراكم الدواء أو مستقلبه في الجسم والتأخر في التخلص منه ؛
الحد الأدنى من التخدير عند استخدام العقاقير في الجرعات العلاجية ؛ قد يعاني بعض المرضى من نعاس معتدل ، ونادراً ما يكون سبب انسحاب المخدرات ؛
عدم وجود tachyphylaxis مع الاستخدام المطول ؛
القدرة على سد قنوات البوتاسيوم في خلايا نظام توصيل القلب ، والتي ترتبط بامتداد الفاصل Q-Tوانتهاك إيقاع القلب (عدم انتظام دقات القلب البطيني من نوع pirouette).
في الجدول. 19-5 يقدم خاصية مقارنة لبعض حاصرات مستقبلات H1 من جيل الهستامين II.
الجدول 19-5.الخصائص المقارنة لحاصرات الجيل الأول من مستقبلات الهستامين H 1
 نهاية الجدول. 19-5
نهاية الجدول. 19-5
 الديناميكا الدوائية من حاصرات مستقبلات H من الجيل الهستامين الثاني
الديناميكا الدوائية من حاصرات مستقبلات H من الجيل الهستامين الثاني
لا يحتوي Astemizole * و terfenadine * على نشاط لحظر الكولين والنبات. كتل Astemizole * مستقبلات ألفا الأدرينو والسيروتونين بجرعات كبيرة فقط. حاصرات مستقبلات الجين II الهستامين H 1 يكون لها تأثير علاجي ضعيف في الربو القصبي ، حيث أن ليس فقط الهستامين ، ولكن أيضًا الكريات البيض وعامل تنشيط الصفائح الدموية والسيتوكينات والوسطاء الآخرين الذين يسببون تطور المرض يؤثرون على العضلات الملساء للقصبات والغدد الهوائية. إن استخدام حاصرات مستقبلات الهيستامين H 1 فقط لا يضمن التخفيف الكامل للتشنج القصبي في تكوين الحساسية.
الحرائك الدوائية لحاصرات مستقبلات H1 من جيل الهستامين IIتعمل جميع حاصرات مستقبلات الهيستامين H 1 من الجيل الثاني لفترة طويلة (24-48 ساعة) ، والوقت اللازم لتطوير التأثير صغير - 30-60 دقيقة. يتم إفراز حوالي 80٪ من الدواء astemizole * بعد 14 يومًا من آخر جرعة ، و terfenadine * - بعد 12 يومًا. إن التأثير التراكمي لهذه الأدوية ، الذي يستمر دون تغيير وظائف الجهاز العصبي المركزي ، يسمح باستخدامها على نطاق واسع في ممارسة العيادات الخارجية في المرضى الذين يعانون من لقاح ، الشرى ، التهاب الأنف ، التهاب الجلد العصبي ، إلخ. تستخدم حاصرات مستقبلات الهستامين من الجيل الثاني في علاج المرضى الذين يعانون من الربو القصبي مع اختيار الجرعة الفردية.
لحاصرات مستقبلات H 1 من الهستامين من الجيل الثاني ، وتأثير القلب والأوعية الدموية بسبب الكتلة
قنوات البوتاسيوم من عضلات القلب وعبر عن طريق إطالة الفاصل الزمني Q-Tوعدم انتظام ضربات القلب على الكهربائي.
يزداد خطر هذا التأثير الجانبي بمزيج من مضادات الهيستامين ومثبطات إيزوإيثوروم-إيثيروميثوكسيوم السيتوكروم P-450 3A4 (التذييل 1.3): الأدوية المضادة للفطريات (الكيتوكونازول والانتراكونازول *) ، الماكروليدات (إريثروميسين ، أولياندوميسين وكلاريثروميسين) ، مع استخدام عصير الجريب فروت ، وكذلك في المرضى الذين يعانون من ضعف شديد في وظائف الكبد. يؤدي الاستخدام المشترك للماكروليدات المذكورة أعلاه مع استيميزول * وترفنادين * في 10٪ من الحالات إلى حدوث تأثير سام على القلب يرتبط بإطالة الفاصل الزمني Q-T.أزيثروميسين وديريثروميسين * هما الماكروليدات التي لا تمنع انزيم 3A4 ، وبالتالي ، لا تسبب امتدادا للفاصل الزمني Q-Tمع الأخذ في الجيل الثاني مستقبلات الهستامين H 1 مع حاصرات.
(P. Creticos ، 1993).
1st جيل - العمل على مستقبلات الهيستامين H1 المحيطية والمركزية ، مما يؤدي إلى تأثير مهدئ ، لا يكون له تأثير إضافي مضاد للحساسية.
- باميبين ( Soventolمرهم)
- ديميتندين ( Fenistil)
- ديفينهيدرامين ( Dimedrol, بينادريل)
- كليماستين ( Tavegyl)
- ميهيدرولين ( ديازولين ، أومريل)
- أوكساتوميد ( Tinset)
- بروميثازين ( Pipolphen, Diprazin)
- فينيرامين ( افيل)
- تشيفينادين ( Phencarol)
- كلوروبرامين ( Suprastin)
مع عمل antiserotonin
- ديمون Dimebone)
- سيتاستين ( Loderix)
- سيبروهيبتادين ( Peritol)
2nd جيل - العمل على مستقبلات الهستامين وتحقيق الاستقرار في غشاء الخلايا البدينة.
- كيتوتيفين ( Zaditen وآخرون.)
الجيل الثالث - تعمل فقط على مستقبلات الهيستامين H1 الطرفية ، ولا تسبب أي تأثير مهدئ ، وتثبيت غشاء الخلية البدينة ويكون لها تأثير إضافي مضاد للحساسية.
- أكريفاستين ( Semprex)
- astemizole ( Hismanal ، Histalong ، Astemisan ، Astelong)
- تيرفينادين ( Trexyl, Teridin, Tofrin)
- فيكسوفينادين ( Telfast)
- لوراتادين ( Claritine)
- السيتريزين ( زيرتيك)
- ebastin ( Kestine)
- أسيلاستين Allergodil)
- ليفوكاباستين ( Histimet)
الجدول 2. توصيف مضادات الهيستامين الحديثة.
الجدول 3. معايير اختيار مضادات الهيستامين
1. جدوى اختيار الدواء مع تأثير إضافي مضاد للحساسية:
- على مدار السنة التهاب الأنف التحسسي.
- التهاب الأنف التحسسي الموسمي (التهاب الملتحمة) مع فترة التفاقم الموسمي\u003e 2 أسابيع ؛
- الشرى المزمن.
- التهاب الجلد التأتبي.
- التهاب الجلد التماسي التحسسي ؛
- متلازمة التأتبي المبكر عند الأطفال.
2. المريض لديه مشاكل محددة:
- الأطفال أقل من 12 سنة:
- لوراتادين ( Claritine)
- السيتريزين ( زيرتيك)
- تيرفينادين ( Trexyl)
- astemizole ( هيسمانال)
- ديميتندين ( Fenistil)
- الأطفال من 1-4 سنوات يعانون من متلازمة التأتبي المبكرة:
- السيتريزين ( زيرتيك)
- لوراتادين ( Claritine)
- النساء الحوامل:
- لوراتادين ( Claritine)
- فيكسوفينادين ( Telfast)
- astemizole ( هيسمانال)
- النساء أثناء الرضاعة:
- كليماستين ( Tavegyl)
- فينيرامين ( افيل)
- المرضى الذين يعانون من الفشل الكلوي:
- لوراتادين ( Claritine)
- astemizole ( هيسمانال)
- تيرفينادين ( Trexyl)
- المرضى الذين يعانون من ضعف وظائف الكبد:
- لوراتادين ( Claritine)
- السيتريزين ( Zytrec)
- فيكسوفينادين ( Telfast)
مضادات الهيستامين
- ... تاريخيا ، فإن مصطلح "مضادات الهيستامين" يعني الأدوية التي تمنع مستقبلات الهستامين H1 ، والعقاقير التي تعمل على مستقبلات الهستامين H2 والتي تستخدم كأدوية مضادة للسريرة (السيميتيدين ، الرانيتيدين ، فاموتيدين ، إلخ) تسمى H2 - حاصرات الهستامين.
في عام 1942 ، تم إنشاء أول مضادات مستقبلات N والتي تفي بمتطلبات المخدرات. من هذه الفترة بدأ عصر الاستخدام المكثف لمضادات الهستامين في الممارسة الطبية الواسعة.
مضادات مستقبلات N الكلاسيكية (أو أدوية الجيل الأول) يمثلها بشكل رئيسي 6 مجموعات من المركبات الكيميائية المشتقة من الإيثانولامين ، الفينوثيازين ، الإيثيلينديامين ، الألكيلامين ، بيبيرازين ، بيبيريدين. في الوقت نفسه ، كان هناك ما يصل إلى عشرات من هذه الأدوية موجودة في سوق الأدوية العالمي.
سبب هذا الموقف هو بعض الخصائص الخاصة الشائعة لمضادات مستقبلات H من الجيل الأول. وأهمها يمكن تلخيصها على النحو التالي. هذه العقاقير في الجرعات العلاجية تربط مستقبلات H بشكل ضعيف نسبياً ، كونها مضادات هستامين تنافسية ، وهو ما يفسر التأثير قصير المدى نسبياً لعملها والحاجة إلى استخدام جرعات علاجية متكررة خلال اليوم.
لا تمتلك العقاقير المولدة من الجيل الأول انتقائية عالية جدًا للعمل ، وبالتالي ، في الجرعات العلاجية ، يمكنها حظر مستقبلات الوسطاء الآخرين (مستقبلات M-cholinergic ، مستقبلات 5HT ، مستقبلات ألفا الأدرينالية ، مستقبلات D) ، والتي ترتبط بعدد من العوامل غير المرغوب فيها آثار جانبية (على الجهاز القلبي الوعائي ، الجهاز الهضمي ، الرؤية ، الأغشية المخاطية ، إلخ). الآثار المركزية لهذه الأدوية ، التي تعبر حاجز الدم في الدماغ ولها تأثير مهدئ ، وكذلك تحفيز الشهية ، معروفة جيدا. من أهم الخصائص غير المرغوب فيها للأدوية من الجيل الأول تيكفاكسلاكس ، أي انخفاض في تأثير مضادات الهيستامين مع الاستخدام المطول (أكثر من 7-10 أيام). وهذا هو السبب في وجود عدد كبير من مضادات مستقبلات H في سوق المستحضرات الصيدلانية ، وذلك من أجل التمكن من استبدال دواء بآخر أثناء العلاج المطول.
على الرغم من الخصائص غير المرغوب فيها لمضادات مستقبلات الجيل الأول المذكورة ، إلا أن هذه الأدوية لا تزال تستخدم على نطاق واسع ، وفي بعض الحالات حتى لأسباب طبية متقدمة. مع تراكم الخبرة السريرية والصيدلانية ، اتضح أنه في بعض الحالات السريرية ، يمكن استخدام الخواص غير المرغوبة في الظروف العادية (التأثير المسكن ، القدرة على منع أنواع أخرى من المستقبلات ، مدة الإجراء القصيرة) للأغراض العلاجية ، عندما يمكن استخدام كسور الجرعة. ميزة لا شك فيه من خصوم H- مستقبلات الجيل الأول هو التنوع أشكال الجرعة، بما في ذلك الحقن. بالإضافة إلى ذلك ، لا يسع المرء إلا أن يأخذ في الاعتبار التجربة الطبية الهائلة ، فضلاً عن التكلفة المنخفضة نسبيًا لهذه الأدوية مقارنةً بالعقاقير من الجيل الأخير.
1st جيل مضادات الهيستامين: ديفين هيدرامين (ديفين هيدرامين ، بينادريل ، مسببات الحساسية) ، كليماستين (أنتافين ، أنتينفين ، ديتيفينيفينيفين) فينيرامين (أفيل) ، ميبهايدرولين (ديازولين) ، كوايفينادين (فينكارول) ، سيكيفنادين (بيكارفين) ، بروميثازين (فينرجان ، ديبرازين ، بيبولفين) ، تريميبرازين (تيرالين) ، أوكسيمازين ، الأليميزينين سيبروهيبتادين (بيريتول).
الخصائص الدوائية التالية هي الأكثر تميزًا لمضادات الهيستامين من الجيل الأول (المهدئات):
عمل مهدئ، تتحدد حقيقة أن معظم مضادات الهيستامين من الجيل الأول ، تذوب بسهولة في الدهون ، تخترق جيدًا حاجز الدم في الدماغ وتربط مستقبلات H1 بالدماغ. ربما يتكون تأثيرها المهدئ من عرقلة مستقبلات السيروتونين المركزية والأسيتيل كولين. تختلف درجة ظهور التأثير المهدئ للجيل الأول في الأدوية المختلفة وفي المرضى المختلفين من المعتدلين إلى الحادين وتزداد عندما تقترن بالكحول والعقاقير العقلية. يتم استخدام بعض منها حبوب النوم (الدوكسيلامين). نادراً ما يحدث التحريض النفسي (بدلاً من التخدير) (في كثير من الأحيان في جرعات علاجية معتدلة عند الأطفال وفي جرعات عالية السمية عند البالغين). بسبب التأثير المسكن ، لا يمكن استخدام معظم الأدوية أثناء العمل الذي يتطلب الانتباه. جميع الأدوية من الجيل الأول تعمل على تحفيز آثار الأدوية المهدئة والمنومة ، والمسكنات المخدرة وغير المخدرة ، ومثبطات أوكسيديز أحادي الأمين والكحول.
تأثير مزيل القلققد تكون خاصية هيدروكسيزين ناتجة عن قمع النشاط في مناطق معينة من المنطقة تحت القشرية في الجهاز العصبي المركزي.
ردود الفعل مثل الأتروبينالمرتبطة خصائص مضادات الكولين من المخدرات هي أكثر ما يميز الإيثانول أمين والإيثيلينامينيامين. يتضح من جفاف الفم والبلعوم ، احتباس البول ، الإمساك ، عدم انتظام دقات القلب وضعف البصر. توفر هذه الخصائص فعالية الأدوية التي تمت مناقشتها من أجل التهاب الأنف غير التحسسي. في الوقت نفسه ، يمكن أن تزيد من انسداد الربو القصبي (بسبب زيادة في اللزوجة البلغم) ، وتسبب تفاقم الجلوكوما وتؤدي إلى انسداد غريزي في الورم الحميد البروستاتا ، إلخ.
تأثير مضاد للقيء ومضاد للسعالربما يرتبط أيضًا بتأثير مضادات الكولين المركزي للأدوية. بعض مضادات الهيستامين (ديفينهيدرامين ، بروميثازين ، سيكليزين ، ميكليزين) تقلل من تنشيط مستقبلات الدهليزي وتمنع وظيفة المتاهة ، وبالتالي يمكن استخدامها لأمراض الحركة.
وهناك عدد من حاصرات الهستامين H1 تقلل من أعراض الإصابة بالشلل الرعاشبسبب تثبيط مركزي لآثار أستيل كولين.
تأثير مضاد للسعالالأكثر تميزًا بالديفينهيدرامين ، تتحقق نتيجة للعمل المباشر على مركز السعال في النخاع المستطيل.
تأثير Antiserotonin، سمة رئيسية من سيبروهيبتادين ، يحدد استخدامه في الصداع النصفي.
تأثير حجب α1مع توسع الأوعية المحيطية ، خاصة المتأصلة في سلسلة الفينوثيازين المضادة للهيستامين ، يمكن أن يؤدي إلى انخفاض مؤقت في ضغط الدم لدى الأفراد الحساسة.
مخدر موضعي (يشبه الكوكايين)سمة من سمات معظم مضادات الهيستامين (يحدث بسبب انخفاض في نفاذية الأغشية لأيونات الصوديوم). ديفينهيدرامين وبروميثازين هما مخدران موضعي أقوى من نوفوكائين. ومع ذلك ، لديهم آثار تشبه الكينيدين النظامية ، تتجلى من خلال إطالة مرحلة الانكسار وتطوير عدم انتظام دقات القلب البطيني.
tachyphylaxis: انخفاض في نشاط مضادات الهيستامين مع الاستخدام المطول ، مما يؤكد الحاجة إلى تناوب المخدرات كل 2-3 أسابيع.
تجدر الإشارةأن مضادات الهيستامين من الجيل الأول تختلف عن الجيل الثاني في مدة التعرض القصيرة مع ظهور سريع نسبيا من التأثير السريري. كثير منهم متاح في أشكال الحقن.تغيرت استراتيجية إنشاء مضادات الهيستامين الجديدة بعد عدم تجانس مستقبلات H في أواخر الستينات. اتضح أن المظاهر الخارجية للحساسية يتم بوساطة عمل الهستامين على النوع الأول من المستقبلات. على الرغم من أن أربعة أنواع من هذه المستقبلات أصبحت معروفة في الوقت الحالي ، إلا أنه لا يزال من الواضح أن المظاهر الخارجية لتفاعل الحساسية هي نتيجة لعمل الهستامين على مستقبلات النوع 1 (مستقبلات H1). لذلك ، كانت المهمة هي إنشاء حاصرات مستقبلات H1 انتقائية للغاية في ظل عدم وجود حصار على مستقبلات أخرى وفقدان خصائص أخرى غير مرغوب فيها ، ولا سيما التخدير وتهيب الوجه.
في أواخر السبعينات ، تم العثور على مركب (terfenadine) يفي بالمتطلبات المذكورة أعلاه عن طريق الخطأ. بعد ذلك ، تم تجديد قائمة المركبات التي تحتوي على هذه الخصائص بعوامل جديدة تتكون من مجموعة مضادات مستقبلات H1 من الجيل الثاني ، والتي شملت في ذلك الوقت أستيميزول ، لوراتادين ، سيتيرين ، إيباستين. لقد تركت تيرفينينا وأستميزول الآن سوق الأدوية بسبب تأثير جانبي غير مرغوب فيه على نظام القلب والأوعية الدموية.
يتقاسم جميع ممثلي عقاقير الجيل الثاني المنتمين إلى أنواع مختلفة من المركبات الكيميائية خصائص متشابهة ، مما يشير إلى مزاياها على أدوية الجيل الأول. أدوية الجيل الثاني لها تقارب كبير لمستقبلات H1 ، معظمها من الأدوية غير التنافسية. الخاصية الأخيرة تتطلب شرحا موجزا. الفرضية القائلة بأن الحصار غير تنافسي بسبب الربط الانتقائي لمستقبلات H1 تبدو معقولة ، ولكن ليس في منطقة المراكز النشطة المسؤولة عن الارتباط بالهستامين ، ولكن في مناطق أخرى. لذلك ، لا يمكن للهستامين أن يحل محل المضاد المرتبط بالمستقبل ، والذي يتم الاحتفاظ به لفترة طويلة في حالة ملزمة ، مما يحول دون حدوث التشكل في المستقبل الذي يحدث عندما يتفاعل مع الوسيط (الهستامين) وهو ضروري لنقل الإشارات إلى الخلية.
لذلك ، للمخدرات من الجيل الثاني هو سمة تقارب عالية لمستقبلات H1. قوة الربط للمضاد مع مستقبلات H1 تضمن مدة عملها ، وبالتالي إمكانية جرعة واحدة من الدواء خلال اليوم. نظرًا للانتقائية العالية للحصار المفروض على مستقبلات H1 على وجه التحديد ، فإن عقاقير الجيل الثاني في الجرعات العلاجية لا تمنع مستقبلات الوسطاء الآخرين ، وبالتالي ، ليس لها آثار جانبية غير مرغوب فيها مميزة لمضادات مستقبلات H1 من الجيل الأول. يمكن للخواص الفيزيائية والكيميائية لعقاقير الجيل الثاني أن تقضي فعليًا أو تقلل بشكل كبير من تغلغلها من خلال حاجز الدم في الدماغ وبالتالي تقضي على الآثار المركزية ، بما في ذلك التخدير. حتى بالنسبة لسيتريزين ، الذي أظهر في عدد من الدراسات تأثيرًا مهدئًا في نسبة مئوية أكبر قليلاً من الحالات مقارنةً بمجموعات الدواء الوهمي ، فإن هذا التأثير أقل وضوحًا بشكل لا مثيل له من سلائف السيتريزين - هيدروكسيزين. أخيرًا ، لا تظهر هذه العقاقير في معظمها على مرض التاشفلس ، أي أنه يمكن استخدامها من قبل المرضى لفترة طويلة دون استبدال مضادات الهيستامين الأخرى. أيضًا ، يمكن استخدام هذه الأدوية للحصول على مؤشرات سريرية أوسع: في حالات الحساسية المزمنة دون تغيير مضادات إلى أخرى ، في الربو القصبي ، بالإضافة إلى مظاهر تتطلب تعيين مضادات مستقبلات H1. أخيرًا ، مع إنشاء خصوم لمستقبلات H1 من الجيل الثاني ، فإن إمكانية فتح استخدام مضادات الهستامين من قبل الأشخاص المنخرطين في أنشطة تتطلب مزيدًا من الاهتمام ، وهو أمر مهم بشكل خاص في عصرنا.
بعض الأدوية من الجيل الأول في خصائصها الفردية تقترب من أدوية الجيل الثاني. لذلك ، على سبيل المثال ، أكريفاستين ، الذي ينطوي استخدامه على استخدام كسور (3 مرات في اليوم) ، هو مانع انتقائي إلى حد كبير لمستقبلات H1 ، يتم استقلابه جزئيًا فقط ، ونادراً ما يكون له تأثير مهدئ. الفئة الأصلية من مضادات الهيستامين التي أنشأها الباحثون المحليون (M.D. Mashkovsky، M.E Kaminka) هي مشتقات الكينوكليدين. كما أن عقار فينكارول (تشيفينادين) المعروف جيدًا يشبه العقاقير من الجيل الثاني في تقارب عالي لمستقبلات H1 ، والتخدير المنخفض ، وحالة أمان جيدة. بالإضافة إلى التأثير المضاد على مستقبلات H1 ، فإنه يزيد من نشاط ديامينوكسيديز (هيستاميناز) وبالتالي له تأثير مضاد الأرجية إضافي بسبب تدمير الهستامين المنطلق خلال تفاعل الحساسية.
الجيل الثاني مضادات الهيستامين: أكريفاستين (سمبركس) ، استيميزول (جيزمانال) ، ديميتندين (فينيستيل) ، أوكساتوميد (تينسيت) ، تيرفينينادين (بروناي ، هيستاديين) ، أزيلاستين (أليرجوديل) ، ليفوكاباستين (هيستيميت) ، ميسولاستين ، لوريتادين الباستين (kestin) ، bamipin (soventol).
الأكثر شيوعًا لمضادات الهيستامين من الجيل الثاني (غير المهدئة) هي الخصائص التالية:
خصوصية عالية وتقارب عالية لمستقبلات H1في غياب التأثير على مستقبلات الكولين والسيروتونين.
بداية سريعة للتأثير السريري ومدة العمل. يمكن تحقيق الإطالة بسبب الارتباط البروتيني المرتفع وتراكم الدواء ومستقلباته في الجسم والإفراز المتأخر.
الحد الأدنى من التخديرعند استخدام المخدرات في جرعات علاجية. يفسر ذلك بمرور ضعف حاجز الدم في الدماغ بسبب الخصائص الهيكلية لهذه العوامل. قد يعاني بعض الأفراد الحساسين بشكل خاص من النعاس المعتدل ، والذي نادراً ما يكون سبب توقف الدواء.
عدم وجود tachyphylaxisمع الاستخدام المطول.
القدرة على سد قنوات البوتاسيوم في عضلة القلب، والذي يرتبط بإطالة فترة QT واضطراب ضربات القلب. يزداد خطر هذا التأثير الجانبي مع مزيج مضادات الهيستامين مع مضادات الفطريات (الكيتوكونازول والانتراكونازول) ، الماكروليدات (الإريثروميسين والكلاريثروميسين) ، مضادات الاكتئاب (فلوكستين ، سيرترالين والباروكستين) ، مع استخدام عصير الجريب فروت ، وكذلك مع وظائف الكبد الحادة.
نقص شكل الحقنومع ذلك ، فإن بعضها (أزيلاستين ، ليفوكاباستين ، باميبين) متوفرة في شكل تطبيق موضعي.مضادات الهيستامين من الجيل الثالث (الأيضات). تم دفع طرق أخرى لتحسين الخصوم لمستقبلات H1 ، لسوء الحظ ، بسبب الظروف السلبية. الحقيقة هي أن معظم الأدوية في هذه السلسلة كانت عقاقير أولية ، أي أن المستقلبات النشطة دوائيا تتشكل في الجسم من الشكل الأولي ، والتي لها تأثير استقلابي. إذا كان المركب الأولي ، على عكس المستقلبات ، قد أعطى تأثيرات غير مرغوب فيها ، فإن حدوث الحالات التي يزداد فيها تركيزه في الجسم يمكن أن يؤدي إلى عواقب وخيمة. هذا هو بالضبط ما حدث في وقت واحد مع المخدرات terfenadine و astemizole. من مضادات مستقبلات H1 المعروفة في ذلك الوقت ، لم يكن السيتريزين هو الدواء الأول ، بل الدواء الفعلي. هذا هو المستقلب النشط دوائيا من المخدرات من الجيل الأول من هيدروكسيزين. باستخدام cetirizine كمثال ، تبين أن التعديل الأيضي الطفيف للجزيء الأصلي يتيح الحصول على مستحضر صيدلاني جديد نوعياً. تم استخدام نهج مماثل للحصول على مضادات الهيستامين الجديدة ، فيكسوفينادين ، التي تم إنشاؤها على أساس المستقلب النشط دوائيا من تيرفينيناين. وبالتالي ، فإن الفرق الأساسي بين مضادات الهيستامين من الجيل الثالث هو أنها مستقلبات نشطة من مضادات الهيستامين من الجيل السابق. الميزة الرئيسية هي عدم القدرة على التأثير على الفاصل الزمني QT. حاليا ، يتم تمثيل الاستعدادات من الجيل الثالث من السيتريزين و fexofenadine. هذه الأدوية لا تعبر حاجز الدم في الدماغ ، وبالتالي لا تمارس آثار جانبية من الجهاز العصبي المركزي. بالإضافة إلى ذلك ، فإن مضادات الهيستامين الحديثة لها بعض التأثيرات الإضافية المضادة للحساسية: فهي تقلل من التعبير عن جزيئات الالتصاق (ICAM-1) وقمع إفراز IL-8 و GM-CSF و sICAM-1 من الخلايا الظهارية ، وتقلل من شدة تشنج القصبات الهوائية الناجم عن مسببات الحساسية ، الحد من ظاهرة فرط نشاط الشعب الهوائية.
الجيل الثالث مضادات الهيستامين: السيتريزين (zirtec) ، فيكسوفينادين (تيلفاست).
بهذه الطريقةمضادات الهيستامين هي عوامل مضادة للأرجية ذات إمكانيات غير مستغلة حقًا. إن توجيه الجهود البحثية لزيادة تقارب هذه المركبات لمستقبلات H1 ، من ناحية ، وتوسيع وتعزيز القدرة على تثبيط وظيفة الخلايا المستهدفة ، من ناحية أخرى ، سيتيح لنا أن ندرك بشكل إنتاجي فكرة العقاقير متعددة الوظائف المضادة للحساسية ، والتي يمكن أن تحل محل الجلوكورتيكوستيرويدات كعقاقير ذات ملف تعريف أمان أفضل.
أستاذ ل. Goryachkina
RMAPO ، موسكو
لمدة 60 سنة مضادات الهيستامين (AGP) المستخدمة في علاج أمراض الحساسية التالية:
- التهاب الأنف التحسسي (موسمي وعلى مدار السنة)
- التهاب الملتحمة التحسسي
- أمراض الجلد التحسسي (التهاب الجلد التأتبي ، الشرى الحاد والمزمن ، وذمة كوينك ، إلخ)
- ردود الفعل التحسسية لدغات الحشرات والسعات
- الوقاية من المضاعفات مع SIT وغيرها.
محاولات استخدام مضادات الهيستامين التي تم الحصول عليها حديثًا على نطاق أوسع من تشويه سمعة المنطق المبرر حتى تلك الأدوية التي تكون فعاليتها في علاج أعراض الهيستامين عالية للغاية.
أمراض الحساسية ، على وجه الخصوص ، التهاب الأنف التحسسي ، الربو التأتبي ، الشرى مجهول السبب المزمن ، التهاب الجلد التأتبي ، هي من بين الحالات المرضية الأكثر شيوعًا عند البشر. على الرغم من أن هذه الأمراض لا تشكل عادة تهديدًا للحياة ، إلا أنها يمكن أن تضر بشكل كبير بنوعية حياة المرضى. تتسبب أمراض الحساسية في حدوث أمراض مماثلة ، ويمكن اعتبارها في الواقع مظاهر موضعية لالتهاب الحساسية الجهازية. يعد الهستامين أحد الوسطاء الرئيسيين للتفاعلات التحسسية ، لذلك تظل حاصرات مستقبلات الهستامين H1 هي الوسيلة المفضلة لعلاج أمراض الحساسية ، وخاصة التهاب الأنف والشرى المزمن.