Όλοι ζούμε σε ένα "κόσμο των ναρκωτικών". Οι κατασκευαστές εμπορεύονται ετησίως τα νέα τους ονόματα στην αγορά. Λόγω αυτού, όλο και λιγότερες ασθένειες ταξινομούνται ως ανίατες.
Όλοι ζούμε σε ένα "κόσμο των ναρκωτικών". Οι κατασκευαστές εμπορεύονται ετησίως τα νέα τους ονόματα στην αγορά. Λόγω αυτού, όλο και λιγότερες ασθένειες ταξινομούνται ως ανίατες. Αλλά κάθε νόμισμα έχει ένα μειονέκτημα.
Μετά από όλα, ένα φάρμακο με εξαιρετική επιλεκτικότητα είναι ένα ιδανικό, μια "μαγική σφαίρα", που στοχεύει ακριβώς σε ένα πονόχρωμο σημείο και δεν επηρεάζει τους υγιείς ιστούς. Στην πραγματική ζωή, τα περισσότερα φάρμακα είναι πυροβολισμούς πυροβολισμών που έπληξαν μεγάλες περιοχές.
Προγραμματισμένη βλάβη
Διάφορες εκδηλώσεις μισαλλοδοξίας περιγράφηκαν στις αρχές του εικοστού αιώνα. Το 1901, εισήχθη στην πράξη ο όρος "νόσος των ναρκωτικών", ο οποίος συγκέντρωνε όλες τις πιθανές ανεπιθύμητες αντιδράσεις στα φάρμακα. Επί του παρόντος, αναφέρονται ως «παρενέργειες των ναρκωτικών» (PDL).
Τα PDL είναι συνήθως καλά γνωστά ήδη κατά τη στιγμή της απελευθέρωσης φαρμάκων και υποδεικνύονται στις οδηγίες για αυτά, ωστόσο, χωρίς εξαίρεση, οι επιδράσεις του φαρμάκου στο ανθρώπινο σώμα στο πείραμα και κατά την προκαταρκτική εξέταση δεν μπορούν να ληφθούν υπόψη. Για παράδειγμα, η οτοτοξική επίδραση της στρεπτομυκίνης ανιχνεύθηκε μόνο στη θεραπεία ασθενών στην κλινική και σε ζώα αυτή η ιδιότητα είναι μη ανιχνεύσιμη. Σύμφωνα με τις σύγχρονες οδηγίες, τα φάρμακα που έχουν επανεισαχθεί στην ιατρική πρακτική για 5 χρόνια θεωρούνται νέα και όταν χρησιμοποιούνται, ο γιατρός παρακολουθείται ιδιαίτερα προσεκτικά για τους ασθενείς.
Οι περισσότεροι παρενέργειες εκφράζονται ασθενώς και εξαφανίζονται μετά τη διακοπή της πρόσληψης ή τη μείωση της δοσολογίας του φαρμάκου, ωστόσο, υπάρχουν εκείνες που μπορούν να προκαλέσουν σημαντική βλάβη.
Οι παρενέργειες μπορεί να είναι άμεσες (για παράδειγμα, ερεθισμός της βλεννογόνου μεμβράνης) ή έμμεσες (για παράδειγμα, έλλειψη βιταμινών, ενώ καταστέλλουν την ανθρώπινη μικροχλωρίδα με αντιβιοτικά). Τέτοιες επιδράσεις μπορεί να εμφανιστούν όταν λαμβάνετε φάρμακα.
Όργανα-στόχοι
Με την εισαγωγή του φαρμάκου μέσω του στόματος, η γαστρεντερική οδός βιώνει πρώτα την επίδρασή της. Σε αυτές τις περιπτώσεις, οι ανεπιθύμητες ενέργειες μπορεί να είναι καταστροφή του σμάλτου των δοντιών, στοματίτιδα, γαστρεντερικές διαταραχές - ερεθισμός της βλεννογόνου, ναυτία, αίσθημα διογκωμένου στομάχου, απώλεια όρεξης, δυσκοιλιότητα ή διάρροια, δυσπεψία κ.λπ.
Ορισμένα φάρμακα μπορούν να διεγείρουν την απελευθέρωση υδροχλωρικού οξέος, να επιβραδύνουν την παραγωγή προστατευτικής βλέννας ή τις διαδικασίες φυσικής ανανέωσης του γαστρικού βλεννογόνου, γεγονός που δημιουργεί τις συνθήκες για το σχηματισμό των ελκών. Αυτή η επίδραση έχει κορτικοστεροειδή, αναλγητικά, φάρμακα με έντονο αντιφλεγμονώδες, αναλγητικό και αντιπυρετικό αποτέλεσμα (μη στεροειδή αντιφλεγμονώδη φάρμακα), καφεΐνη και άλλα.
Σχετικά συχνά, το ήπαρ πάσχει από ναρκωτικά. Αυτή είναι αυτή που παίρνει το πρώτο χτύπημα, και είναι εκείνη που τα περισσότερα φάρμακα συσσωρεύονται και υφίστανται βιομετασχηματισμό. Επιπλοκές του ήπατος συχνά προκύπτουν όταν χρησιμοποιούνται παρασκευάσματα αρσενικού, υδραργύρου, ορισμένων αντιβιοτικών και ούτω καθεξής.
Οι νεφροί είναι επίσης συχνά ανεπιθύμητοι. έκθεση φαρμάκου. Μέσω αυτών, πολλές φαρμακευτικές ουσίες εκκρίνονται από το σώμα - αμετάβλητες ή μετά από μια σειρά μετασχηματισμών. Η συσσώρευση αυτών των ουσιών στα νεφρά αποτελεί καλή βάση για την εκδήλωση τοξικών επιδράσεων στο όργανο αυτό. Επομένως, ορισμένα αντιβιοτικά, σουλφανιλαμίδια, αγγειοσυσταλτικά ενεργούν.
Οι ανεπιθύμητες ενέργειες των φαρμάκων μπορεί επίσης να συμβούν κατά παράβαση ορισμένων λειτουργιών του νευρικού συστήματος. Τα νευρικά κύτταρα είναι ιδιαίτερα ευαίσθητα στις χημικές ουσίες, επομένως τα φάρμακα που διεισδύουν στο φράγμα που διαχωρίζει το κεντρικό νευρικό σύστημα από το αίμα μπορούν να προκαλέσουν πονοκέφαλο, ζάλη, λήθαργο και να διαταράξουν την απόδοση. Μακροχρόνια χρήση ορισμένα φάρμακα είναι επικίνδυνα πιο σοβαρές επιπλοκές. Έτσι, τα φάρμακα που έχουν ανασταλτικό αποτέλεσμα στο κεντρικό νευρικό σύστημα (αντιψυχωσικά) μπορούν να προκαλέσουν την ανάπτυξη κατάθλιψης και παρκινσονισμού και εκείνα που μειώνουν το φόβο και την ένταση (ηρεμιστικά) μπορούν να διαταράξουν το βάδισμα, τα διεγερτικά μπορούν να προκαλέσουν παρατεταμένη αϋπνία κ.λπ.
Μειώστε τον κίνδυνο
Πολλές παρενέργειες οφείλονται στην παραβίαση των κανόνων για τη χρήση ναρκωτικών.
Η υπερδοσολογία είναι ένα σοβαρό πρόβλημα, ειδικά όταν λαμβάνετε τέτοια φάρμακαστην οποία η μέγιστη ανεκτή δόση δεν είναι πολύ υψηλότερη από τη θεραπευτική. Ο κίνδυνος υπερδοσολογίας είναι συχνά ο λόγος για τον οποίο οι γιατροί προτιμούν ένα φάρμακο έναντι του άλλου εάν η αποτελεσματικότητα και των δύο είναι κοντά, αλλά ένα από αυτά είναι ασφαλέστερο σε περίπτωση τυχαίας ή εκ προθέσεως υπερδοσολογίας.
Ο ρυθμός ανάπτυξης των ανεπιθύμητων ενεργειών εξαρτάται από την οδό χορήγησης του φαρμάκου: η εφαρμογή και η εισπνοή προκαλούν ταχύτερη αντίδραση με πιο σπάνιες επικίνδυνες καταστάσεις και η παρεντερική χορήγηση (ένεση) είναι βραδύτερη, αλλά και πιο δυσμενή.
Το χρησιμοποιούμενο φαγητό διαδραματίζει επίσης σημαντικό ρόλο, καθώς επηρεάζει το ρυθμό απορρόφησης των ναρκωτικών, το επιβραδύνει ή, αντίθετα, το αυξάνει. Τα θρεπτικά συστατικά μπορούν να αλληλεπιδράσουν με τα φάρμακα και να αυξήσουν την αρνητική τους επίδραση. Για παράδειγμα, το τυρί περιέχει βιολογικά δραστικές ουσίες - τυραμίνη, ισταμίνη και οι παρενέργειες εμφανίζονται όταν χρησιμοποιούνται παρόμοια φάρμακα.
Επιπλέον, μερικά φάρμακα (αντιβιοτικά) αναστέλλουν την απορρόφηση των ουσιών που είναι απαραίτητες για το σώμα, για παράδειγμα βιταμίνες Β, καθώς καταστέλλουν τη φυσική εντερική χλωρίδα. Και η παρουσία τροφής στο έντερο αποδυναμώνει την αντιμικροβιακή δράση των σουλφοναμιδίων.
Κατά τη διάρκεια της θεραπείας, τα αλκοολούχα ποτά θα πρέπει να εγκαταλειφθούν, δεδομένου ότι η αιθυλική αλκοόλη, ενεργώντας ως διαλύτης, ενισχύει την απορρόφηση πολλών φαρμάκων και μπορεί να εμφανιστούν αλλεργίες στις ακαθαρσίες που περιέχονται στα ποτά (για παράδειγμα, κρασί).
Είναι απαραίτητο να ληφθεί υπόψη το γεγονός ότι με την ταυτόχρονη χρήση πολλών φαρμάκων, συμβαίνει η αλληλεπίδρασή τους, κατά την οποία μπορούν να εμφανιστούν ιδιαίτερα αλλεργιογόνα σύμπλοκα. Ορισμένα φάρμακα αναστέλλουν ένζυμα, τα οποία εμποδίζουν τη διάλυση και την εξάλειψη άλλων φαρμάκων από το σώμα, συμβάλλοντας έτσι στην ανάπτυξη τοξικών και αλλεργικές αντιδράσεις. Όταν παίρνετε φάρμακα, θυμηθείτε αυτό!
Αλλά, ακόμα κι αν κάνετε τα πάντα σωστά, και έχουν προκύψει προβλήματα, φροντίστε να συμβουλευτείτε έναν γιατρό. Μπορεί να μειώσει τη δόση, να αλλάξει τη συχνότητα λήψης του φαρμάκου ή να το αντικαταστήσει με ένα άλλο. Όλα αυτά θα ελαχιστοποιήσουν τα ανεπιθύμητα αποτελέσματα.
Οι αλλεργικές αντιδράσεις αντιπροσωπεύουν περισσότερο από το 70% όλων των ανεπιθύμητων ενεργειών. Μπορούν να εκδηλωθούν με αναφυλακτικό σοκ, πυρετό, αλλοιώσεις του δέρματος, βλεννογόνους, εσωτερικά όργανα, αναπνευστικά και νευρικά συστήματα, αλλαγές στη σύνθεση του αίματος. Οι πιο ισχυρές ουσίες που προκαλούν αλλεργίες είναι τα αντιβιοτικά πενικιλλίνης, τα σουλφάρα, τα τοπικά παυσίπονα, τα εμβόλια και τα αναλγητικά. Επιπλέον, σε 50% των περιπτώσεων, μπορεί να προληφθεί το PDL, καθώς σχετίζεται με αδικαιολόγητες δόσεις και συνταγογράφηση χωρίς να λαμβάνονται υπόψη τα μεμονωμένα χαρακτηριστικά του ασθενούς.
Πάρτε το φάρμακο σύμφωνα με τις οδηγίες του γιατρού σας.
- Διατηρήστε τα διαστήματα μεταξύ της λήψης διαφορετικών φαρμάκων.
- Μελετήστε προσεκτικά τον σχολιασμό, ο οποίος υποδεικνύει απαράδεκτες αλληλεπιδράσεις φαρμάκων.
- Ποτέ μην υπερβαίνετε τη συνταγογραφούμενη δόση φαρμάκου.
- Θυμηθείτε ότι όσο μεγαλύτερη είναι η δόση του φαρμάκου, τόσο μεγαλύτερος είναι ο κίνδυνος επιπλοκών.
- Εάν ξαφνικά δεν πάρετε το φάρμακο έγκαιρα, μην πίνετε διπλή δόση στην επόμενη δόση.
Οι ανεπιθύμητες αντιδράσεις στα φάρμακα είναι πολλαπλές. Αυτό είναι:
Αυξημένος κίνδυνος καρκίνου λόγω διαφόρων μεταλλάξεων στα κύτταρα του σώματος.
- βλαπτική επίδραση στο έμβρυο, η οποία μπορεί να οδηγήσει σε συγγενείς δυσπλασίες και ακόμη και ενδομήτριο θάνατο του εμβρύου,
- διαρκείς μεταβολικές μεταβολές, που εκδηλώνονται με την εξάρτηση από τα ναρκωτικά, όταν η διακοπή λαμβάνει χώρα με απότομη διακοπή της πρόσληψης (κορτικοστεροειδή, ηρεμιστικά, κ.λπ.) ·
- καταστάσεις ανοσοανεπάρκειας λόγω της αρνητικής επίδρασης των φαρμάκων στην ανοσία.
Ελένα Χίρκινα
Οι φαρμακοδυναμικές ασυμβατότητες είναι αρκετά συχνές και μπορεί να βασίζονται σε διάφορα φαινόμενα:
1. Φαρμακοδυναμικές ασυμβατότητες που προκύπτουν από τη χρήση φαρμάκων στο επίπεδο των οργάνων, των ιστών, των φυσιολογικών συστημάτων. Υπάρχουν πολλά παραδείγματα αυτού του είδους. Για παράδειγμα, ουσίες που διεγείρουν το κεντρικό νευρικό σύστημα είναι ασυμβίβαστες με ουσίες που προκαλούν την αναστολή τους. Έτσι, τα αναληπτικά, τα ψυχοδιεγερτικά είναι ασυμβίβαστα με τα αναισθητικά, τα υπνωτικά χάπια, τα αντιψυχωσικά, τα αναλγητικά φάρμακα. Για παράδειγμα, εάν πίνετε ένα χάπι ύπνου με ένα ποτήρι ισχυρό τσάι ή καφέ, τότε η επίδραση των υπνωτικών χαπιών μπορεί να μην συμβεί.
Ορισμένα διουρητικά (φουροσεμίδη, διχλωροθειαζίδη, κυκλομεθειαζίδη) είναι ασυμβίβαστα με τα αντιαρρυθμικά φάρμακα. Φαίνεται ότι κάποιοι δρουν στους νεφρούς, άλλοι στην καρδιά. Ποια είναι η σύνδεση εδώ; Αλλά υπάρχει μια σύνδεση. Αυτά τα διουρητικά οδηγούν σε αυξημένη απέκκριση του καλίου από το σώμα και με ανεπάρκεια καλίου αυξάνεται η αρρυθμία και ως εκ τούτου μειώνεται η επίδραση των αντιαρρυθμικών φαρμάκων.
2. Φαρμακοδυναμικές ασυμβατότητες που προκύπτουν από τον ανταγωνισμό φαρμάκων για την σύλληψη των ίδιων υποδοχέων.Υπάρχουν πολλά παραδείγματα αυτού του είδους. Για παράδειγμα, δεν μπορείτε να συνταγογραφείτε ταυτόχρονα ουσίες που διεγείρουν και μπλοκάρουν ορισμένους υποδοχείς. Για παράδειγμα, πιλοκαρπίνη και ατροπίνη ή αδρεναλίνη και αδρενεργικοί αναστολείς.
3. Οι φαρμακοδυναμικές ασυμβατότητες μπορούν επίσης να εμφανιστούν με αύξηση της ευαισθησίας των κυτταρικών υποδοχέων, υπό την επίδραση των φαρμάκων, στη δράση των μεσολαβητών ιστών. Για παράδειγμα, πολλά αναισθητικά φάρμακα (φθοροτάνιο, κυκλοπροπάνιο) αυξάνουν την ευαισθησία των αδρενεργικών υποδοχέων της καρδιάς στη δράση της αδρεναλίνης, η οποία μπορεί να οδηγήσει στην ανάπτυξη αρρυθμίας.
4. Πολλές φαρμακευτικές ουσίες έχουν την ικανότητα να έχουν οργανοτρόπο αποτέλεσμα. Με τη συνδυασμένη χρήση, το κύριο θεραπευτικό τους αποτέλεσμα μπορεί να μην αλλάζει ή να εξασθενεί κάπως και μπορεί να αυξηθεί η οργανοτροπική πλευρά. Για παράδειγμα, το νεφροτοξικό αποτέλεσμα των αντιβιοτικών αμινογλυκοσίδης ενισχύεται όταν συνδυάζεται με βουταδιόνη ή σουλφοναμίδια. Η χρήση των ίδιων αντιβιοτικών αμινογλυκοσίδης με διουρητικά όπως η φουροσεμίδη ή το αιθακρυλικό οξύ οδηγεί σε αύξηση της ωτοτοξικής τους δράσης, με αποτέλεσμα την πλήρη απώλεια της ακοής.
5. Σε ορισμένες περιπτώσεις, είναι δυνατή η ασυμβατότητα μεταξύ του ανθρώπινου σώματος και του φαρμάκου. Για παράδειγμα, ιδιοσυγκρασία, υπερευαισθησία σε μια συγκεκριμένη φαρμακευτική ουσία, που συνήθως συνδέεται με συγγενή ανεπάρκεια ενζύμου.
6. Τύποι παρενεργειών των ναρκωτικών
Τα φάρμακα, πέραν της κύριας δράσης για την οποία χρησιμοποιούνται, μπορούν να έχουν ανεπιθύμητες ενέργειες στο σώμα, κάτι που καλείται συνήθως εξασφαλίσεων. Μπορεί να εμφανιστούν ανεπιθύμητες ενέργειες κατά το ένα ή το άλλο στάδιο κατά τη λήψη των περισσότερων φαρμάκων.
Στη φαρμακοθεραπεία, το πρόβλημα των παρενεργειών των ναρκωτικών είναι το πιο σημαντικό. Πολλές ταξινομήσεις παρενεργειών προτείνονται. φαρμακευτικές ουσίεςαλλά όλα αυτά δεν είναι αρκετά τέλεια.
Έτσι, ο A.N. Kudrin (1977) μοιράζεται τις αρνητικές αντιδράσεις του σώματος στα φάρμακα που έχουν ληφθεί σε τοπικές αρνητικές επιδράσεις, αντανακλαστικές, πλευρικές, τοξικές, εθιστικές (ανοχή), εξάρτηση από τα ναρκωτικά (εξαρτήσεις από φάρμακα), δυσβολία, τερατογόνα, εμβρυοτοξικά και μεταλλαξιογόνα αποτελέσματα. Επιπλέον, εντοπίζει την ατομική ασυμβατότητα του σώματος με φάρμακα, τα οποία με τη σειρά του χωρίζονται σε ιδιοσυγκρασία και αλλεργία φαρμάκων.
Ο Ε. Μ. Tareev (1968) πρότεινε την ταξινόμηση των παρενεργειών λαμβάνοντας υπόψη τους αιτιολογικούς και παθογενετικούς παράγοντες του συνδρόμου φαρμάκου. Υποδιαιρεί όλες τις επιπλοκές του φαρμάκου σε τοξικές, ειδικές, μη ειδικές, τερατογόνες και μεταλλαξιογόνες παρενέργειες.
Από τις προτεινόμενες ταξινομήσεις, τα παρακάτω είναι πληρέστερα:
παρενέργειες μη αλλεργικού χαρακτήρα που σχετίζονται με τις φαρμακολογικές ιδιότητες των φαρμάκων και των δευτερογενών τους αποτελεσμάτων.
παρενέργειες αλλεργικής φύσης που συνδέονται με τα μεμονωμένα χαρακτηριστικά του σώματος.
παρενέργειες που παρατηρήθηκαν μετά τη διακοπή ενός μακροχρόνιου φαρμάκου.
Παρενέργειες του φαρμάκου λόγω της αύξησης της ποσότητας στο σώμα συχνά εκδηλώνεται σε απόλυτη ή σχετική υπερβολική δόση, συσσώρευση, αποδυνάμωση των διαδικασιών απενεργοποίησης, διάφορα είδη και ευαισθησία στην ηλικία κλπ. Οι εκδηλώσεις των τοξικών επιδράσεων μπορεί να ποικίλουν και να επηρεάζουν τόσο τα όργανα όσο και τα συστήματα του σώματος.
Απόλυτη υπερβολική δόση φαρμάκων είναι σπάνιο και εξαρτάται κυρίως από την επάρκεια του κτηνιάτρου όταν επέλεξε ανεπιτυχώς τη δόση, τη δοσολογική μορφή, δεν μπορούσε να αντέξει τα διαστήματα μεταξύ των χορηγήσεων, χρησιμοποίησε ασυμβίβαστα φάρμακα σε συνδυασμό, δεν έλαβε υπόψη την ηλικία, το φύλο και την ευαισθησία του σώματος σε αυτό το φάρμακο. Για παράδειγμα, σε μεγάλες δόσεις νατρίου, το χλωρίδιο διαταράσσει την πέψη και μια σειρά βιοχημικών διεργασιών στο σώμα. Η απόλυτη υπερδοσολογία είναι ιδιαίτερα επικίνδυνη όταν συνταγογραφούνται τοξικές και ισχυρές ουσίες σε μεγάλο αριθμό ζώων.
Σχετική υπερβολική δόση όταν συνταγογραφείται το φάρμακο σε θεραπευτικές δόσεις, είναι δυνατόν με μείωση της λειτουργίας αποτοξίνωσης του ήπατος ή της νεφρικής ανεπάρκειας. Για παράδειγμα, όταν συνταγογραφούνται σουλφοναμίδες σε ζώα με εξασθενημένη νεφρική λειτουργία, εμφανίζονται τοξικά φαινόμενα.
Η σχετική υπερβολική δόση είναι επίσης δυνατή με τη χρήση φαρμάκων που μπορούν να συσσωρευτούν. Με την ταυτόχρονη χορήγηση δύο ή περισσότερων φαρμάκων σε θεραπευτικές δόσεις, μπορεί να εμφανιστεί τοξική επίδραση με την ανάπτυξη συνεργιστικής δράσης. Για παράδειγμα, η υδροκορτιζόνη ενισχύει την επίδραση της αδρεναλίνης στα αιμοφόρα αγγεία και, όταν χρησιμοποιείται μαζί, η δόση πρέπει να μειωθεί.
Συχνά, η αιτία των τοξικών επιδράσεων είναι η ευαισθησία των ειδών στα φάρμακα και η ηλικία των ζώων.
Η ευαισθησία των ειδών έχει καθοριστεί σε ενήλικα βοοειδή ώστε να οδηγούν ενώσεις, υδράργυρο και άλλα μέταλλα. σε χοίρους και σκύλους - σε αλάτι. σε άλογα - σε εξαχλωροκυκλοεξάνιο. Η ευαισθησία των ειδών των ζώων στις τοξικές δόσεις του εγκεφάλου εκδηλώνεται με την ακόλουθη σειρά: βοοειδή\u003e πρόβατα\u003e χοίροι\u003e κουνέλια\u003e κοτόπουλα.
Ευαισθησία στην ηλικία καθιερώθηκε: στους μοσχάρια σε νιτροφουράνια, γενταμικίνη, σε πτηνά σε pramin. Για παράδειγμα, τα κοτόπουλα ανέχονται καλά το pramin και τα κοτόπουλα πεθαίνουν συχνά ακόμη και από τις θεραπευτικές δόσεις. Σε μόσχους με ενδοφλέβια χορήγηση πιθανή αναφυλακτική καταπληξία γενταμικίνης.
Τα αναπτυσσόμενα ζώα είναι πολύ ευαίσθητα στα ναρκωτικά. Για αυτούς, οι θανατηφόρες δόσεις πολλών ουσιών, σύμφωνα με τον I.E. Mozgov (1987), είναι 4-15 φορές λιγότερες από ό, τι στους ενήλικες. Στην εκδήλωση των τοξικών παρενεργειών των φαρμάκων, παίζει σημαντικό ρόλο η μορφή εφαρμογής και η κατάσταση συσσωμάτωσης (υδατικό ή ελαιώδες διάλυμα, γαλάκτωμα, σκόνη, αεροζόλ κλπ.). Είναι γνωστό ότι τα ελαιώδη διαλύματα ορισμένων ουσιών είναι πιο τοξικά από τα υδατικά γαλακτώματα ή σκόνες.
Ο βαθμός τοξικότητας και η φύση του τοξικού αποτελέσματος του φαρμάκου καθορίζονται κυρίως από τη χημική του δομή. Υπάρχει άμεση σχέση μεταξύ της δομής μιας ουσίας και της δράσης της. Έτσι, για παράδειγμα, σε ενώσεις οργανοχλωρίου, η μείωση του αριθμού των ατόμων χλωρίου οδηγεί συνήθως σε εξασθένιση του βαθμού τοξικότητας (DDT -\u003e DDD).
Η ευαισθησία των ζώων στα φάρμακα αυξάνεται με εξάντληση, κόπωση, μετά από ασθένεια, κλπ.
Τοξικό αποτέλεσμα Είναι συνηθισμένο να υποδιαιρούνται τα φάρμακα σύμφωνα με την αρχή του συστήματος και των οργάνων, λαμβάνοντας υπόψη την επίδρασή τους σε ένα συγκεκριμένο σύστημα οργάνων του ζώου.
Τα σαλικυλικά, μερικά αντιβιοτικά (νεομυκίνη, πολυμυξίππη, καναμυκίνη, στρεπτομυκίνη κ.λπ.), νιτροφουράνια, φουροσεμίδη, μερικές φαρμακευτικές βαφές και σουλφοναμίδια μπορούν να προκαλέσουν νεφροτοξική επίδραση. Σε αυτή την περίπτωση, είναι δυνατή η βλάβη στα νεφρά και στο ουροποιητικό σύστημα. Ο βιομετασχηματισμός σουλφοναμιδίων μειώνεται κυρίως σε διεργασίες ακετυλίωσης, δηλ. Προσθήκη ρίζας οξικού οξέος στο παρασκεύασμα. Τα ακετυλιωμένα παράγωγα των σουλφοναμιδίων στερούνται χημειοθεραπευτικής δραστηριότητας, ελάχιστα διαλυτά στο νερό, ειδικά σε όξινο περιβάλλον, που μπορεί να οδηγήσει στον σχηματισμό νεφρικής άμμου και κρυστάλλων στα νεφρά με επακόλουθο αποκλεισμό της ουροφόρου οδού. Κρύσταλλοι σουλφοναμιδίων καταστρέφουν επίσης το επιθήλιο της ουροφόρου οδού προκαλώντας διάφορους βαθμούς βλάβης στα σωληνάρια. Στα ζώα, η αιματουρία εμφανίζεται πρώτα, στη συνέχεια μειώνεται, και στη συνέχεια σταματά η διούρηση. Μερικές φορές τα σημάδια σοβαρής βλάβης των νεφρών συνοδεύονται από λευκωματουρία, αζωτεμμία κυλινδρία, ολιγουρία κόπωσης και ανουρία. Ο βαθμός ακετυλίωσης διαφόρων σουλφοναμιδίων δεν είναι ο ίδιος. Η αιθανόλη, η ουροσουλφάνη, το στρεπτόκτυο, η νορσουλφαζόλη, η σουλφαδιμεδίνη είναι η λιγότερο ακετυλιωμένη.
Οι νεφροτοξικές αντιδράσεις εμφανίζονται όταν χρησιμοποιούνται πολυμυξίνη, νεομυκίνη, μονομυκίνη, καναμυκίνη, γενταμυκίνη, στρεπτομυκίνη, γκριζεοφουλβίνη, ριστομυκίνη, κλπ. Τα αντιβιοτικά αμινογλυκοσίδης και ορισμένα άλλα φάρμακα προκαλούν εκφυλιστικές μεταβολές στο νεφρικό παρέγχυμα.
Όταν χρησιμοποιούνται μη ναρκωτικά αναλγητικά, είναι πιθανές παρενέργειες με τη μορφή διάμεσης νεφρίτιδας. Στα μηρυκαστικά, η αμιδοπυρίνη μπορεί να προκαλέσει ολιγουρία, μετατρέποντας την σε πολυουρία. Τα ούρα γίνονται κόκκινα, πρωτεΐνες, ζάχαρη εμφανίζεται σε αυτό. Τα σαλικυλικά είναι ιδιαίτερα τοξικά για τα μηρυκαστικά. Σε φυτοφάγα ζώα ακόμη και μετά από ένα | οι τιμές του φαρμάκου στα ούρα ανιχνεύονται από τους κυλίνδρους ούρων, τα λευκοκύτταρα. Σε μεγάλες δόσεις προκαλούν νεφρίτη. Αυξάνουν τις τοξικές επιδράσεις των κορτικοστεροειδών, των σουλφοναμιδίων, των θυρεοειδικών φαρμάκων.
Ηπατοτοξικό αποτέλεσμα τα αντιβιοτικά (τετρακυκλίνες, μακρολίδια, χλωραμφενικόλη, οξακιλλίνη, ριφαμπικίνη), αντισπασμωδικά (διφενίνη), αναστολείς μονοαμινοξειδάσης (νιαλαμίδη, τρανσαμίνη), μη ναρκωτικά αναλγητικά (παρακεταμόλη, φαινακετίνη) (χλωροπρομαζίνη, μετετραζίνη, κ.λπ.) και παρασκευάσματα βαρέων μετάλλων. Από τα αντιβιοτικά, η χλωρτετρακυκλίνη, η οποία προκαλεί λιπώδη εκφυλισμό του ήπατος και εξασθενεί τη λειτουργία σχηματισμού γλυκογόνου, έχει το ισχυρότερο ηπατοτοξικό αποτέλεσμα.
Νευροτοξικό αποτέλεσμα πιο συχνά παρατηρείται με υπερδοσολογία φαρμάκων για αναισθησία και ναρκωτικά αναλγητικά (αναστέλλει τα αναπνευστικά και αγγειοκινητικά κέντρα). τα ψυχοδιεγερτικά και τα αναληπτικά (αυξάνουν την αντανακλαστική διέγερση και τις αιφνίδιες κρίσεις), τα τοπικά αναισθητικά (πρώτα διεγείρουν, στη συνέχεια δραματικά αναστέλλουν το κεντρικό νευρικό σύστημα και προκαλούν παράλυση του αναπνευστικού κέντρου).
Η ντικείνη μπορεί να προκαλέσει αλλεργικές αντιδράσεις (κνίδωση, δερματίτιδα), σπασμούς, σοκ, νεοκάση - κλονικοτονικές σπασμοί, αναπνευστική καταστολή και με υπερβολική δόση.
Τοξικό αποτέλεσμα στο κεντρικό νευρικό σύστημα παρασκευάσματα υδραργύρου και μολύβδου, τετρακυκλίνες, νεομυκίνη και νιτροφουράνια μπορούν επίσης να παρέχουν. Υπό την επίδραση αντιβιοτικών, αλλάζει η λειτουργική κατάσταση του νευρικού και του ενδοκρινικού συστήματος. Διάφορες βλάβες στο κεντρικό νευρικό σύστημα είναι δυνατές με το διορισμό κυκλισερίνης, πολυμυξίνης, γκριζεοφουλβίνης, πενικιλλίνης, στρεπτομυκίνης. Προκαλούν παραβίαση της διαφοροποίησης στο κεντρικό νευρικό σύστημα, ανάπτυξη φαινομένων φάσης, ακόμη και υπερβατική αναστολή, και στο ενδοκρινικό σύστημα, αλλαγές στο είδος του συνδρόμου προσαρμογής σύμφωνα με τον Selye.
Η ήττα των ακουστικών κλάδων στο τρίτο ζεύγος κρανιακών νεύρων είναι δυνατή με το διορισμό μονομυκίνη, καναμυκίνη, νεομυκίνη, στρεπτομυκίνη, φλουμιμυκίνη, ριστομυκίνη, αιθουσαία συσκευή - με τη χρήση στρεπτομυκίνης, φλουμιμυκίνης, καναμυκίνης, νεομυκίνης, γενταμικίνης. Αυτό οδηγεί σε απώλεια ακοής και αιθουσαίων διαταραχών. Υπό την επίδραση της στρεπτομυκίνης, χλωραμφενικόλης, κυκλοσερίνης, πολυμυξίνης, είναι δυνατή η βλάβη στο οπτικό νεύρο.
Υψηλές δόσεις ηρεμιστικών προκαλούν υπνηλία, κατάθλιψη, ύπνο, χαλάρωση των μυών, αλλεργικές αντιδράσεις είναι δυνατές, οι οποίες παρατηρούνται επίσης στις πρώτες ημέρες της χρήσης ηρεμιστικού και είναι σε μεγάλο βαθμό χαρακτηριστικές του μεπροτανίου και της διαζεπάμης. Με μια σημαντική υπερβολική δόση του amisil, είναι δυνατός ο κινητικός ενθουσιασμός, μέχρι σπασμούς.
Η ισταμίνη σε περίπτωση υπερδοσολογίας και υπερευαισθησίας του σώματος μπορεί να προκαλέσει ηλεκτροπληξία.
Οφθαλμοτοξικό αποτέλεσμα μπορεί να έχουν φάρμακα κατά της χολινεστεράσης (φυσοστιγμίνη, γαλανταμίνη, προσείνη, κλπ.). Με υπερδοσολογία ή αυξημένη ευαισθησία του σώματος σε αυτά, μπορεί να προκαλέσουν παρενέργειες με τη μορφή στένωσης της κόρης, επιβράδυνση του καρδιακού ρυθμού, γενική αδυναμία.
Οι χολινολυτικές (ατροπίνη και φάρμακα που περιέχουν ατροπίνη, πλατιφιλίνη, κλπ.), Ακόμη και με μικρή υπερδοσολογία, προκαλούν μείωση της οπτικής οξύτητας, διασταλμένη κόρη, μειωμένη στέγαση, αυξημένη ενδοφθάλμια πίεση.
Τα φάρμακα που παρεμποδίζουν το γάγγλιο (βενζοεξόνιο, πενταμίνη, διμεκολίνη, pachycarpin κ.λπ.) μπορούν να προκαλέσουν γενική αδυναμία, διασταλμένες κόρες και έγχυση σκληρού χιτώνα στο μάτι από ένα αγγείο.
Καρδιοτοξικό αποτέλεσμα μπορεί να έχουν φάρμακα, αντιψυχωτικά, χολινομιμητικά, αναληπτικά και αδρενεργικούς αγωνιστές, ενώσεις οργανοφωσφόρου και χλωρίου και άλλα φάρμακα. Για παράδειγμα, το χλωροφόρμιο μειώνει το πλάτος των συσπάσεων της καρδιάς και αναστέλλει την αγωγή στην καρδιά και το φθοροτάνιο μπορεί να προκαλέσει βραδυκαρδία.
Όταν χρησιμοποιούνται χλωροπρομαζίνη, εξωπυραμιδικές διαταραχές, αυξημένος καρδιακός ρυθμός, μείωση της αρτηριακής πίεσης, που μπορεί να συμβεί τις πρώτες ώρες μετά την εφαρμογή, είναι δυνατές.
Υπό την επίδραση μη ναρκωτικών αναλγητικών, είναι δυνατή η αναστολή της αιματοποίησης, η οποία εκδηλώνεται με το σχηματισμό μεθαιμοσφαιρίνης στο αίμα. παραβίαση της αναπνευστικής λειτουργίας των ερυθρών αιμοσφαιρίων. η εμφάνιση κυάνωσης των βλεννογόνων, αυξημένος καρδιακός ρυθμός, ακοκκιοκυτταραιμία (μηρυκαστικά και μικρά ζώα) και κοκκιοκυτταροπενία του αίματος, τα επίπεδα υπολειμματικού αζώτου αυξάνονται. Όταν χρησιμοποιούνται μη ναρκωτικά αναλγητικά μαζί με σαλικυλικά, σουλφοναμίδια και άλλες μυελοτοξικές ουσίες, το τοξικό αποτέλεσμα των τελευταίων στον μυελό των οστών μπορεί να αυξηθεί.
Χολινολυτικά μπορεί να προκαλέσουν ταχυκαρδία και μέτρια αρτηριακή υπέρταση.
Τα αδρενομιμητικά και ιδιαίτερα η αδρεναλίνη σε περίπτωση υπερδοσολογίας προκαλούν ταχυκαρδία, αρρυθμία, πόνο στην καρδιά. εφεδρίνη - διέγερση, διαταραχές του κυκλοφορικού συστήματος, ταχυκαρδία, κ.λπ. isadrine - ταχυκαρδία, εξωσυστολικές με κίνδυνο κοιλιακής μαρμαρυγής, γενική αδυναμία, φενοτερόλη - άγχος, ταχυκαρδία, κλπ.
Η νοβοκαΐνη σε οποιαδήποτε οδό χορήγησης μπορεί να προκαλέσει θρομβοπενία, ακοκκιοκυτταραιμία, ιδιοσυγκρασία, η οποία εκδηλώνεται με βραδυκαρδία, μειώνοντας την αρτηριακή πίεση. Η δικτανη μπορεί να προκαλέσει ταχυκαρδία, καταρρεύσει. Με την ταχεία είσοδο λιδοκαΐνης στη ροή του αίματος, παρατηρείται μείωση της αρτηριακής πίεσης, κατάρρευση.
Οι ανεπιθύμητες ενέργειες με τη χρήση καρδιακών γλυκοσίδων μπορεί να εκδηλωθούν με βραδυκαρδία, αύξηση της καρδιαγγειακής ανεπάρκειας, αρρυθμίες με τη μορφή κοιλιακών και κολπικών εκχυλισμάτων. Στο ΗΚΓ παρατηρείται μια εκδήλωση ενός διφασικού και ακόμη και αρνητικού κύματος Τ, μια μείωση του διαστήματος Ρ-Ο και μια επέκταση του QRST. Απώλεια της όρεξης, έμετος, συμπτώματα δυσπεψίας παρατηρούνται. Μειώνεται η οπτική οξύτητα, η ταχεία κόπωση κλπ.
Το Dopan, το κυκλοφωσφαμίδιο, η χλωραμφενικόλη, η αμφοτερικίνη Β, τα νιτροφουράνια, τα σουλφοναμίδια κ.λπ. μπορούν να έχουν τοξική επίδραση στα όργανα που σχηματίζουν αίμα και στο αίμα.
Οι μεταβολές του αίματος εμφανίζονται ως αποτέλεσμα της αναστολής των στοιχείων του μυελού των οστών. Ως αποτέλεσμα των τοξικών επιδράσεων των φαρμάκων σε όργανα και αίμα που σχηματίζουν αίμα, μπορεί να εμφανιστεί λευκοπενία, αναιμία, τρωκοκυτταροπενία και ακοκκιοκυτταραιμία.
Σε αυτή την περίπτωση εμφανίζεται συχνότερα η ακοκκιοκυτταραιμία, η οποία προκαλείται από το αρσενικό και τα παρασκευάσματά του, πυραμιδόνη και φαινυλοβουταζόνη, αντιισταμινικά, προκαϊναμίδη, βαρβιτουρικά, διφαινυδραμίνη, πενικιλλίνη και τα άλατά της, χλωραμφενικόλη, στρεπτομυκίνη, σαλικυλικά, σουλφοναμίδια. Σε αρκετές περιπτώσεις, παρατηρείται η ηωσινοφιλία, η ασθένεια του ορού, η συχνότερα αναφυλακτική καταπληξία κλπ. Η ηωσινοφιλία εμφανίζεται όταν συνταγογραφούνται φάρμακα της ομάδας πενικιλλίνης, στρεπτομυκίνη. λευκοπενία και ακοκκιοκυτταραιμία - με το διορισμό χλωραμφενικόλης, στρεπτομυκίνης, τετρακυκλινών, ένα σύνδρομο που μοιάζει με ασθένεια ορού - στη θεραπεία της πενικιλλίνης, της στρεπτομυκίνης, των κεφαλοσπορινών, της τετρακυκλίνης και άλλων αντιβιοτικών (Navashin S.M., Fomina Ι.Ρ., 1982).
Η ισταμίνη σε περίπτωση υπερδοσολογίας και υπερευαισθησίας του σώματος μπορεί να προκαλέσει κατάρρευση.
Αγγειοσπαστική αναιμία είναι επίσης συνέπεια των παρενεργειών των φαρμάκων και είναι δυνατή με τη χρήση ακρυχίνης, χλωραμφενικόλης, αδρενοκορτικοτροπτικής ορμόνης, υδραργύρου και των παρασκευασμάτων του, αρσενικού και των παρασκευασμάτων του, στρεπτομυκίνης, σουλφανιλαμιδίων παρασινοσαλικυλικού οξέος, πενικιλλίνης και των αλάτων της, ψηφιδίων, βαρβιτουρικών, εμβολίων, ινσουλίνη, ιωδίδια, κλπ.
Οτοτοξικό αποτέλεσμα με τη χρήση αντιβιοτικών-αμινογλυκοσιδών, φουροσεμίδης.
Έλλειψη του δέρματος βουταδιένιο, γλυκορτικοστεροειδή, ινδομεθακίνη, ακετυλοσαλικυλικό οξύ και ρεσερπίνη.
Συνολική τοξική επίδραση ορισμένα φάρμακα μπορούν να χρησιμοποιηθούν σε ζώα κατά τη διάρκεια παρατεταμένης χρήσης (παρασκευάσματα βρωμίου, αντιμονίου, νιτροφουρανίων, σουλφοναμιδίων και ορισμένων αντιβιοτικών). Ταυτόχρονα, πολλά συστήματα σώματος (νευρικό, ενδοκρινικό, ανοσοποιητικό, κ.λπ.) εμπλέκονται στη διαδικασία. Έτσι, τα σουλφοναμίδια μπορούν να προκαλέσουν διαταραχή της νεφρικής λειτουργίας λόγω του σχηματισμού ακετυλο-άμμου και κρυστάλλων. αγγειοσπαστική αναιμία, λευκοπενία, ακοκκιοκυττάρωση, κλπ. Επιπλέον, τα σουλφοναμίδια είναι ικανά να σχηματίσουν σουλμοσφαιρίνη, η οποία δεν συμμετέχει στην ανταλλαγή αερίων. Κλινικά, αυτό εκδηλώνεται με κυάνωση.
Με τη χρήση σουλφοναμιδίων είναι πιθανή η ηπατική βλάβη, η οποία εκδηλώνεται με αύξηση της χολερυθρίνης, ουροποιηλογενουρία, μείωση της προθρομβίνης και παραβίαση πολλών άλλων λειτουργιών της.
Παρενέργειες στο διορισμό των σουλφοναμιδίων εμφανίζονται από το γαστρεντερικό σωλήνα. Έτσι, οι N.P. Chistyakov (1949), A.N. Toporina (1952.1954), V.P. Petrov (1954) και άλλοι απέδειξαν ότι φάρμακα σουλφανιλαμίδης βραχείας δράσης αναστέλλουν τις λειτουργίες εκκρίσεως κινητήρα και εκκένωσης του λεπτού εντέρου σε ζώα ανεξάρτητα από το πώς εισάγονται στο σώμα. Η ένταση και η διάρκεια της παρεμπόδισης της λειτουργίας εξαρτώνται από τη δόση και τη συγκέντρωση του φαρμάκου στο χυμό του υποδεικνυόμενου τμήματος του εντέρου. Σε διάφορα σουλφοναμίδια, η αναστολή των φυσιολογικών διεργασιών στο έντερο είναι βασικά η ίδια.
Με την εισαγωγή σουλφαπυριδαζίνης σε δόση 50 mg / kg (αρχική), 25 mg / kg (συντήρηση) με 24ωρη διαστήματα, η έκκριση εντερικού χυμού μειώνεται στο 67,0-71,1% και αποκαθίσταται στο αρχικό της επίπεδο από την 8η έως την 9η ημέρα . Με την εισαγωγή σουλφαπυριδαζίνης στην ίδια δόση σε διαστήματα 12 ωρών και σε δόση 100 mg / kg (αρχική), 50 mg / kg (συντήρηση) σε διαστήματα 12 και 24 ωρών, η έκκριση χυμού μειώνεται σε 36,8-52,5% κατά τη διάρκεια του διορισμού του φαρμάκου και μετά από αυτό για 3 ή περισσότερες ημέρες με την επίτευξη των αρχικών τιμών την 14-15η ημέρα.
Με την ταυτόχρονη χορήγηση σουλφαπυριδαζίνης 50, 100 mg / kg (αρχική), 25, 50 mg / kg (συντήρηση) σε διαστήματα 12 και 24 ωρών με νεομυκίνη ή μονομυκίνη (από του στόματος, σε δόσεις 10.000 U / kg 2 φορές την ημέρα) για 6 διαδοχικές ημέρες, η έκκριση εντερικού χυμού μειώνεται κατά τη διάρκεια των 9-10 ημερών σε 30,3-39,4% και αποκαθίσταται στο αρχικό επίπεδο την 11η-13η ημέρα (Evdokimov Ρ. Ya., Karamyshev V. Α., 1973) .
Οι τοξικές αντιδράσεις εμφανίζονται με τη χρήση οποιουδήποτε αντιβιοτικού και η σοβαρότητα τους εξαρτάται από τη δόση του φαρμάκου, τις μεθόδους χορήγησης, τη διάρκεια της θεραπείας, την ικανότητα με άλλα φάρμακα, τα ατομικά χαρακτηριστικά του σώματος κ.λπ.
Οι βλάβες του δέρματος και των βλεννογόνων βρεθούν στο διορισμό πενικιλλίνης, στρεπτομυκίνης, τετρακυκλίνης, χλωραμφενικόλης, καναμυκίνης, ερυθρομυκίνης, γκριζεοφουλβίνης, κλπ.
Ταυτόχρονα, το τοξικό αποτέλεσμα του φαρμάκου εξαπλώνεται στο ήπαρ και τα νεφρά. Κάθε παραβίαση της λειτουργίας τους ενισχύει την τοξική παρενέργεια των αντιβιοτικών.
Τοξικές αντιδράσεις μπορούν να εμφανιστούν με τη χρήση οποιουδήποτε αντιβιοτικού και χαρακτηρίζονται από μια σειρά κλινικών εκδηλώσεων.
Έτσι, μια δόση 50-75 mg / kg χλωραμφενικόλης μειώνει σημαντικά τη συστολή του στομάχου και των εντέρων σε χοίρους και σκύλους. η πενικιλλίνη αποδυναμώνει την κινητικότητα του μαργαριταριού και των εντέρων στα πρόβατα μετά από ενδομυϊκές ενέσεις σε κλάσμα 500.000 μονάδων 2-3 φορές την ημέρα. Παρόμοιες αλλαγές συμβαίνουν μετά τη χορήγηση χλωρετετρακυκλίνης στα πρόβατα. Ταυτόχρονα, παρατηρήθηκε γενική αναστολή του ζώου, άρνηση τροφοδοσίας και απουσία τσίχλας.
Η οξυτετρακυκλίνη σε δόση 0,01 g / kg στα πρόβατα, όταν χορηγείται 2 φορές την ημέρα για 10 ημέρες, προκαλεί κατασταλτική κινητικότητα και εντερική έκκριση. Η αναστολή της εντερικής έκκρισης σημειώθηκε με το διορισμό φαρμάκων της ομάδας πενικιλλίνης και των τετρακυκλινών. Η χορήγησή τους σε δόσεις των 5000 έως 10.000 U / kg 3-4 φορές την ημέρα για 5-7 ημέρες αναστέλλει τη σαπωνίωση στους σκύλους έως και 45-60% και ταυτόχρονα αλλάζει η φύση της σαπωνοποίησης. Αυτό εκδηλώνεται στο γεγονός ότι ακόμη και οι μέσες θεραπευτικές δόσεις αυτών των αντιβιοτικών μειώνουν τη δύναμη διάσπασης των ενζύμων, ενώ οι μεγάλες αυτές αναστέλλουν. Επομένως, η πενικιλλίνη, η χλωρτετρακυκλίνη, η τετρακυκλίνη αναστέλλουν την καταλυτική δράση των εστερασών, την έκκριση λιπάσης. Η χλωροτετρακυκλίνη (50 mg / kg) μειώνει τη δραστηριότητα εντερικών ενζύμων που διασπούν υδατάνθρακες, συμπεριλαμβανομένης της παγκρεατικής αμυλάσης.
Η ανασταλτική δράση της χλωροτετρακυκλίνης σε μεγάλες δόσεις στην παγκρεατική λιπάση μειώνει σημαντικά τον ρυθμό διάσπασης και απορρόφησης των λιπών. Η τετρακυκλίνη, η πενικιλίνη, η χλωραμφενικόλη, η στρεπτομυκίνη σε μεγάλες δόσεις σε μηρυκαστικά επιδεινώνουν την πέψη των ινών.
Τα αντιβιοτικά επηρεάζουν το μεταβολισμό των βιταμινών στα ζώα. Έτσι, η πενικιλίνη αλλάζει το μεταβολισμό της βιταμίνης Α σε αρνητική κατεύθυνση. η χλωροτετρακυκλίνη δημιουργεί ένα αρνητικό ισοζύγιο θειαμίνης, φολικού οξέος και ριβοφλαβίνης. Σε πειράματα σε σκύλους, διαπιστώθηκε ότι τα αντιβιοτικά τετρακυκλίνης σε μεγάλες δόσεις με μακροχρόνια χορήγηση μειώνουν τη συγκέντρωση της ισταμίνης, της ριβοφλαβίνης και της πουρίνης, των νικοτινικών και των ασκορβικών οξέων στους ιστούς (Maksimovich Ya.B, Breslavskaya V.I. et al., 1960).
Τα αντιβιοτικά τετρακυκλίνης σε ορισμένες συγκεντρώσεις και δόσεις καταστέλλουν τις διαδικασίες οξειδοαναγωγής στα μιτοχόνδρια των ηπατικών κυττάρων, αναστέλλουν τη σύνθεση γλυκογόνου, αυξάνουν το λιπώδες ήπαρ, αυξάνουν τη διάσπαση πρωτεϊνών και την απέκκριση του αζώτου στα ούρα.
Η χλωραμφενικόλη σε υψηλές συγκεντρώσεις διαταράσσει τη σύνθεση του RNA και του DNA στο μυελό των οστών και στα ηπατικά κύτταρα. Τα αντιβιοτικά στρεπτομυκίνης, ερυθρομυκίνης, χλωραμφενικόλης και τετρακυκλίνης σε μεγάλες δόσεις αναστέλλουν τη σύνθεση πρωτεϊνών.
Η τετρακυκλίνη σε πειραματικές συνθήκες σε αρουραίους και ινδικά χοιρίδια σε μεγάλες δόσεις μειώνει την ενσωμάτωση της C14 λευκίνης σε νουκλεϊκά κύτταρα, αναστέλλει την κίνηση RNA μεταφοράς σε ριβοσώματα και μειώνει τη σύνθεση πρωτεϊνών.
Κατά συνέπεια, υπό την επήρεια αντιβιοτικών, σημαντικές μεταβολές στο μεταβολισμό πρωτεϊνών, λιπών και υδατανθράκων, βιταμινών, ενζύμων και νουκλεϊκών οξέων εμφανίζονται στον ζωικό οργανισμό.
Μετά τη χρήση νεομυκίνης σημειώνονται αλλαγές στις λειτουργίες του γαστρεντερικού σωλήνα (διάρροια, αζωτουρία, διακοπή της απορρόφησης καροτίνης, βιταμίνη Β12, σίδηρος, γλυκόζη κλπ.).
Ο AE Shesterenko (1965), όταν χοιρίδια με καταρροϊκή γαστρεντερίτιδα έλαβαν νεομυκίνη σε μεγάλες δόσεις, απέδειξε την αρνητική του επίδραση στην αποκατάσταση της εκκριτικής λειτουργίας του παγκρέατος και των εντέρων. Η μονομυκίνη μπορεί να προκαλέσει ερεθισμό του εντερικού βλεννογόνου.
Σύμφωνα με τους Ρ. D. Evdokimov και V.A. Karamyshenn (1973), με την εισαγωγή νεομυκίνης εντός των προβάτων σε δόση 10.000 μονάδων / kg, η έκκριση εντερικού χυμού μειώνεται και οι πρώτες τρεις ημέρες σε 45.6%, με παρεντερική χορήγηση σε 47.9 % εντός 5-8 ημερών (σε σύγκριση με τη βασική γραμμή). Μια δόση 20.000 μονάδων / kg μειώνει την έκκριση σε 40,0 και 32,4%, αντίστοιχα. Υπό τις ίδιες συνθήκες, η μονομυκίνη (10.000 μονάδες / kg) μειώνει την έκκριση σε 71.7 και 76.8%, σε δόση 20.000 μονάδων / kg για 3-6 ημέρες, από στόματος, έως 21.7-30.8% και με παρεντερική εισαγωγή - έως 68,7%. Η ανάκτηση στο αρχικό επίπεδο συμβαίνει 10-20 ημέρες μετά την τελευταία ένεση.
Υπό την επίδραση των αντιβιοτικών στη συσκευή πέψης, συμβαίνουν όχι μόνο λειτουργικές αλλά και μορφολογικές αλλαγές που προκύπτουν ως αποτέλεσμα της αποτελεσματικής χρήσης μεγάλων δόσεων. Προφανώς, είναι το αποτέλεσμα σοβαρών μεταβολικών διαταραχών όταν περιλαμβάνονται αντιβιοτικά σε βιοχημικές διεργασίες. Με τη μακροχρόνια χορήγηση τετρακυκλινών σε θεραπευτικές ή μεγάλες δόσεις, αναπτύσσονται πολύ σοβαρές αλλαγές στη συσκευή του πεπτικού συστήματος, μέχρι τη διάσπαση των νεκρωτικών ιστών. Έτσι, η καθημερινή χορήγηση χλωροτετρακυκλίνης, οξυτετρακυκλίνης ή πενικιλλίνης σε κουνέλια σε δόσεις 1-50 mg / kg σωματικού βάρους προς τα μέσα, ακόμη και πριν από το θάνατο του ζώου, οδηγεί σε επιθηλιακή απώλεια σε βλέννα του λεπτού εντέρου, ηωσινοφιλία και βλεννογόνα. Ταυτόχρονα, διαταράσσεται η κυκλοφορία του αίματος, που εκφράζεται με τη μορφή υπεραιμίας, εστιακών αιμορραγιών, πρήξιμο των βλεννογόνων. Η χλωρετρακυκλίνη προκαλεί μια ισχυρότερη αλλαγή σε σύγκριση με την τετρακυκλίνη και ιδιαίτερα την οξυτετρακυκλίνη. Παρόμοιες αλλαγές στη συσκευή πεπτικού παρατηρούνται επίσης μετά από μία μόνο χορήγηση σειράς τετρακυκλίνης με αντιβιοτικά σε κουνέλια σε δόσεις 10-25 mg / kg, σε ινδικά χοιρίδια και ποντίκια 5-10 mg / kg. Σύμφωνα με τον G. G. Efremov (1971), με από του στόματος χορήγηση οξυτετρακυκλίνης σε δόσεις 5000-10.000 IU / kg για 5 ημέρες 3 φορές την ημέρα σε χοίρους, εμφανίζεται έντονη νέκρωση των επιφανειακών περιοχών του ίδιου στρώματος της βλεννώδους μεμβράνης, διεισδύονται στρώματα λιπώδους συνδετικού ιστού κύτταρα πλάσματος και λεμφοκύτταρα, εστιακή συμφορητική υπεραιμία. την πλήρη εξαφάνιση των ριβονουκλεοπρωτεϊνών στο κυτταρόπλασμα και τους πυρήνες των βρεγματικών κυττάρων και την εμφάνιση γλυκοπρωτεϊνών (κανονικά δεν είναι καταχωρημένες). Έχει παρατηρηθεί υψηλός βαθμός επιφάνειας βλεννογόνου του βλεννογόνου. Σε ζώα που έλαβαν ενδομυϊκή δόση οξυτετρακυκλίνης σε δόση 10.000 μονάδων / kg 3 φορές την ημέρα για 5 ημέρες, προέκυψαν καταστρεπτικές μεταβολές στο επιθηλιακό επιθήλιο, διείσδυση στρώματος συνδετικού ιστού από λεμφοκύτταρα, κύτταρα ιστού και πλάσματος και νουκλεοπρωτεΐνη, πρωτεΐνη και ανταλλαγής πολυσακχαριτών σε κύτταρα αδένα.
Μεταβολές στη μορφολογία και την ιστοχημεία του γαστρικού βλεννογόνου όταν χρησιμοποιούνται οι ίδιες δόσεις χλωρτετρακυκλίνης είναι σχεδόν οι ίδιες. Τα αντιβιοτικά μπορούν να εμποδίσουν την ανοσοβιολογική αντιδραστικότητα του σώματος. Έτσι, η χλωροτετρακυκλίνη (30 mg / kg) προκαλεί απότομη αναστολή της ικανότητας απορρόφησης των κυττάρων του δικτυοεστιατικού συστήματος, της δραστηριότητας αίματος της λυσοζύμης, που εξαφανίζονται μόνο 10 ημέρες μετά την τελευταία χρήση του φαρμάκου.
Η χλωραμφενικόλη σε κουνέλια στο τέλος της πορείας χορήγησης μείωσε τον αριθμό των ερυθρών αιμοσφαιρίων κατά 24,0% και η περιεκτικότητα σε αιμοσφαιρίνη κατά 15,6% ανέστειλε τη φαγοκυτταρική δραστηριότητα των ουδετερόφιλων λευκοκυττάρων.
Τα αντιβιοτικά R-λακτάμης (οξακιλλίνη, κλοξακιλλίνη), κεφαλοσπορίνες (κεφαλοτίνη, κεφοφίτη, κεφουροξίμη) προκαλούν ουδετεροπενία ως αποτέλεσμα τοξικών επιδράσεων στο σώμα, η οποία εκδηλώνεται με την εμφάνιση ανώριμων μορφών κοκκιοκυττάρων, απουσία λευκοαγλουτινισμού, αρνητική δοκιμή για επαναχορήγηση του φαρμάκου κλπ. έχει ανοσολογική προέλευση (Rouveix Β., Levaher Μ. et αϊ., 1984).
Οι παρενέργειες μπορούν να είναι πρωτογενείς και δευτερογενείς. Πρωτοπαθής παρενέργεια πιο συχνά τοπικά και εκδηλώνεται σε άμεση επαφή φαρμάκων με ιστούς κατά μήκος των οδών εισαγωγής τους στο σώμα. Για παράδειγμα, διαλύματα ένυδρης χλωράλης και χλωριούχου ασβεστίου, όταν χορηγούνται υποδορίως, προκαλούν φλεγμονή και νέκρωση ιστών. Η σωστή χορήγηση φαρμάκων, η χρήση προστατευτικών παραγόντων και η μείωση της συγκέντρωσης της χορηγούμενης ουσίας μπορεί να εξασθενήσει ή να εξαλείψει σημαντικά την τοπική ερεθιστική δράση τους. Δευτερογενής παρενέργεια αναφέρεται σε έμμεση εμφάνιση. Για παράδειγμα, με την καταστολή της εντερικής χλωρίδας από αντιβιοτικά, είναι δυνατή η υποσιταμίνωση.
Παρενέργειες από μη αλλεργική φύση - αποτελέσματα που προκύπτουν από τη χρήση φαρμάκων σε θεραπευτικές δόσεις και σχετίζονται με το φάσμα της φαρμακολογικής τους δράσης. Αυτή η παρενέργεια αποκαλείται επίσης συγκεκριμένη. Για παράδειγμα, η μορφίνη σε βέλτιστες δόσεις προκαλεί σπασμό σφιγκτήρων στην πεπτική οδό, η οποία οδηγεί σε συσσώρευση αερίου.
Οι παρενέργειες μη αλλεργικής φύσης περιλαμβάνουν:
δυσθυμία,
εμβρυοτοξικό αποτέλεσμα
τερατογόνο δράση
μεταλλαξιογόνο αποτέλεσμα
καρκινογόνο δράση.
Δυσβακτηρίωση - Πρόκειται για παραβίαση της φυσικής σύνθεσης της μικροχλωρίδας, κυρίως στο έντερο, λόγω του θανάτου της σαπροφυτικής μικροβιακής χλωρίδας με παρατεταμένη χρήση αντιβιοτικών (τετρακυκλίνη, χλωραμφενικόλη κλπ.). Με τη δυσβολία παρατηρείται σοβαρή διάρροια.
Εμβρυοτοξικό αποτέλεσμα μπορεί να συμβεί κατά τις πρώτες εβδομάδες μετά τη γονιμοποίηση πριν από την εκπαίδευση ή σε λεπτά. Φαρμακευτικές ουσίες που έχουν τοξική επίδραση στο έμβρυο και τη βλεννογόνο της μήτρας, διαταράσσουν τις διεργασίες εμφύτευσης, προκαλούν θάνατο του εμβρύου και τερματίζεται η εγκυμοσύνη. Εμβρυοτοξικό αποτέλεσμαμε τη χρήση αντιβιοτικών, ορμονικών παρασκευασμάτων γονιμοποιημένων ζώων.
Τερατογόνο (από το ελληνικό teratos - freak), ή άσχημη δράση φάρμακα στο έμβρυο μπορούν να προκαλέσουν αντιβιοτικά, αντιβλαστογόνα και ορμονικά φάρμακα όταν χορηγούνται σε έγκυα ζώα. Διαρθρωτικά και λειτουργικά ελαττώματα στην εμβρυϊκή ανάπτυξη μπορεί να συμβούν κατά τους πρώτους 3 μήνες της εμβρυϊκής ανάπτυξης. Η λήψη ναρκωτικών κατά το δεύτερο μισό της εγκυμοσύνης δεν προκαλεί ορατές δυσπλασίες στο έμβρυο, αλλά μπορεί να αλλάξει τη λειτουργία των οργάνων.
Μεταλλαξιογόνο αποτέλεσμα μπορεί να προκύψει λόγω της χρήσης ναρκωτικών ή άλλων χημικών ουσιών κατά την ανάπτυξη του εμβρύου. Η υλική βάση μεταλλακτικών μεταβολών αποτελείται από ποσοτικές και ποιοτικές αλλαγές στο DNA - ο κύριος φορέας κληρονομικών πληροφοριών ή κυτταρικών στοιχείων χρωμοσωμάτων, οι κύριες ειδικές δομές των φορέων στους οποίους αποθηκεύεται το ϋΝΑ. Τα μεταλλαξιογόνα αποτελέσματα σταθεροποιούνται σταθερά σε βιολογικούς όρους και κληρονομούνται, ενώ οι τερατογενείς ανωμαλίες δεν κληρονομούνται. Ως αποτέλεσμα της δράσης των ναρκωτικών, αναπτύσσονται διάφορες δυσπλασίες. Τα ενεργά μεταλλαξιογόνα είναι φαινακετίνη, τετραχλωράνθρακας, φαινόλη, φορμαλδεΰδη, νιτροφουράνια, ορμόνες (οιστραδιόλη, προγεστερόνη), αντιβιοτικά (χλωραμφενικόλη), αλκοόλ, παρασκευάσματα μολύβδου, υδράργυρος κλπ. Καρκινογόνος (βλαστογενής) δράση τα χημικά συσχετίζονται με την παρουσία στη δομή τους μιας θετικά φορτισμένης (ηλεκτρόφιλης) ομάδας. Η αλληλεπίδραση της ηλεκτρονιόφιλης ομάδας μιας ουσίας με πυρηνόφιλα (αρνητικά φορτισμένα) συστατικά του κυττάρου τελικά οδηγεί στον μετασχηματισμό ενός φυσιολογικού κυττάρου σε έναν όγκο. Ορισμένοι καρκινογόνοι παράγοντες δεν έχουν θετικά φορτισμένα συστατικά στη δομή τους, αλλά πολύ δραστικές ομάδες εμφανίζονται στο σώμα ως αποτέλεσμα ενζυματικής δράσης στο μόριο, οι οποίες μετατρέπουν τα φυσιολογικά κύτταρα σε κύτταρα όγκου. Τα ενεργά καρκινογόνα είναι ορμόνες (οιστραδιόλη, προγεστερόνη, τεστοστερόνη), φάρμακα μολύβδου, χρώμιο, αρσενικό και αρωματικές υδατανθρακικές ενώσεις. Ορισμένες αρνητικές επιδράσεις που προκύπτουν από τις ειδικές βιολογικές ιδιότητες του σώματος καταλαμβάνουν μια ιδιαίτερη θέση. Αυτές οι επιπλοκές προκύπτουν ως αποτέλεσμα της μεμονωμένης ασυμβατότητας του σώματος με το φάρμακο. Επιπλέον, ουσίες που είναι πολύ διαφορετικές στην προέλευση τους και φυσικοχημικές ιδιότητες προκαλούν περίπου τις ίδιες αρνητικές αλλαγές στο σώμα. Είναι γενικά αποδεκτό ότι με μια μεμονωμένη ασυμβατότητα ενός οργανισμού με ένα φάρμακο, υπάρχει μια συγκεκριμένη διεστραμμένη αντιδραστικότητα που δεν συνδέεται με την κανονική αντίδραση του σώματος με αυτό το φάρμακο.
Αλλεργικές παρενέργειες σύμφωνα με τον μηχανισμό εμφάνισης, είναι συνηθισμένο να χωριστούν σε δύο ομάδες:
ιδιοσυγκρασία
αλλεργία φαρμάκων.
Idiosyncrasy έχει κληρονομική προέλευση, η οποία βασίζεται σε γενετικά καθορισμένες διαταραχές στα ένζυμα του σώματος. Έτσι, η ανάπτυξη της αιμολυτικής αναιμίας σε μαύρους τομείς συμβαίνει με τη χρήση κινίνης, primaquin λόγω του γεγονότος ότι έχουν χαμηλό ένζυμο γλυκόζης-6-φωσφορικής αφυδρογονάσης σε ερυθρά αιμοσφαίρια. Η ιδιοσυγκρασία εντοπίζεται κατά την πρώτη χρήση φαρμάκων και διαρκεί μια ζωή.
Οι μη ειδικές ανεπιθύμητες ενέργειες, που εκδηλώνονται στο σώμα από αλλεργικές αντιδράσεις, είναι δυνατές με σχεδόν οποιοδήποτε φάρμακο στο οποίο παρατηρείται υπερευαισθησία, ανεξάρτητα από τη δόση της χορηγούμενης ουσίας.
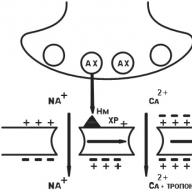
Αλλεργία φαρμάκων (από την ελληνική alios - άλλη δράση ergon) οφείλεται σε ανοσολογικούς μηχανισμούς που οδηγούν σε υπερηχητικές αντιδράσεις στην εισαγωγή ακόμη και πολύ μικρών ποσοτήτων της ουσίας.
Έχουν εντοπιστεί τρεις τύποι ανοσολογικών αντιδράσεων: ο πρώτος αναφέρεται σε αλλεργίες, ο δεύτερος εντοπίζεται με θρομβοκυτταροπενική πορφύρα, η οποία εμφανίζεται μετά τη χορήγηση ορισμένων φαρμακευτικών ουσιών στο εσωτερικό του. Επιπλέον, σε μεμονωμένα ζώα που είναι ιδιαίτερα ευαίσθητα σε αυτές τις ενώσεις, εμφανίζεται ο σχηματισμός συγκολλητίνης σε σχέση με τις πλάκες αίματος, πράγμα που οδηγεί σε μείωση της περιεκτικότητας των πλακών στο περιφερικό αίμα και της εμφάνισης της πορφύρας. Ο τρίτος τύπος ανοσολογικής διαδικασίας εκτελείται από ένα σύμπλοκο αντιγόνου-αντισώματος. Έτσι, αν εισάγεται μικρή ποσότητα βακτηριακού διηθήματος στο δέρμα ενός κουνελιού, εμφανίζεται μια ελαφρά αντίδραση στο σημείο της ένεσης ή λείπει εντελώς. Ωστόσο, αν μετά από 24 ώρες το ίδιο κουνέλι εγχέεται με το ίδιο βακτηριακό διήθημα άλλων βακτηρίων ενδοφλέβια, τότε μετά από λίγες ώρες εμφανίζεται εξαιρετικά σοβαρή νέκρωση αιμορραγικού ιστού στην περιοχή του δέρματος που έχει προηγουμένως εκτεθεί στο αντιγόνο.
Η ανάπτυξη μιας αλλεργικής αντίδρασης βασίζεται στην αλληλεπίδραση ενός αντιγόνου με ένα αντίσωμα. Τα πλήρη αντιγόνα είναι μόνο φάρμακα πρωτεϊνικής φύσης - φαρμακευτικοί οροί, εμβόλια, παρασκευάσματα οργάνων, ένζυμα και μερικά ορμονικά παρασκευάσματα που περιέχουν πρωτεΐνες ή πολυπεπτίδια. Τα μη πρωτεϊνικά φάρμακα είναι ατελή αντιγόνα (απτένια), τα οποία είναι ικανά να αντιδρούν με αντισώματα στο σώμα, αλλά δεν μπορούν να προκαλέσουν το σχηματισμό αντισωμάτων. Μόνο συνδυάζοντας με τις πρωτεΐνες του αίματος, των λεμφαδένων και των κυττάρων, το απτίνη γίνεται ένα πλήρες αντιγόνο που μπορεί να προκαλέσει το σχηματισμό αντισωμάτων. Στη συνέχεια αναπτύσσεται μια βίαιη αντίδραση μεταξύ του αντισώματος και του αντιγόνου, οδηγώντας στην απελευθέρωση ισταμίνης, σεροτονίνης και άλλων βιολογικά ενεργών ουσιών, οι οποίες προκαλούν ένα σύμπλεγμα αρνητικών συμπτωμάτων. Ορισμένες φαρμακευτικές ουσίες μεταβάλλουν τις ιδιότητες των πρωτεϊνών ορισμένων ιστών προκαλώντας αυτοάνοση αντίδραση σε αυτές. Ένας αριθμός φαρμάκων διεγείρει τη σύνθεση αντισωμάτων που αντιδρούν εγκάρσια με τις πρωτεΐνες των ιστών.
Οι αλλεργικές αντιδράσεις στο φάρμακο εμφανίζονται εντός 7-12 ημερών από την έναρξη της πρώτης πορείας του φαρμάκου ή ανιχνεύονται με μια δεύτερη πορεία θεραπείας μετά τη λήψη μίας μόνο δόσης αυτού του φαρμάκου. Αλλεργικές αντιδράσεις μπορούν επίσης να εμφανιστούν μετά την πρώτη ένεση μιας ουσίας, αλλά αυτό είναι εφικτό, υπό την προϋπόθεση ότι το σώμα έχει προηγουμένως έρθει σε επαφή με το ίδιο φάρμακο ή με χημικά συναφή ουσία. Για παράδειγμα, εάν είστε αλλεργικός σε σουλφοναμίδες, μπορεί να είστε αλλεργικοί στην πρώτη χορήγηση νεοκακαίνης, αναισθησίας και άλλων ουσιών που περιέχουν παρα-αμινοβενζοϊκό οξύ. Από την άποψη αυτή, η έννοια της ομάδας αλλεργίες φαρμάκων. Οι αλλεργίες κατά των ναρκωτικών είναι πιο συχνές στις βιομηχανικές χώρες, όπου απελευθερώνεται στον αέρα μια μεγάλη ποσότητα βιομηχανικών αποβλήτων.
Με το ρυθμό ανάπτυξης και τη σοβαρότητα της πορείας οι αλλεργικές αντιδράσεις χωρίζονται σε τρεις τύπους:
αλλεργική αντίδραση καθυστερημένου τύπου.
αναφυλακτικό επίθεμα φαρμάκου.
ασθένεια των ναρκωτικών.
Αργές αλλεργικές αντιδράσεις εμφανίζεται 8-12 ώρες μετά τη χορήγηση του φαρμάκου και μπορεί να διαρκέσει εβδομάδες. Σύμφωνα με τον D. Α. Kharkevich (1980), ανακαλύφθηκαν και άλλοι μεσολαβητές αλλεργίας με αυτή τη μορφή παράγοντα αναστολής της μετανάστευσης των αλλεργιών - μακροφάγων, της λεμφοτοξίνης (βλεννογόνου) , βλαστογόνο παράγοντα κ.λπ. Η θεραπεία μειώνεται στην ταυτόχρονη χορήγηση αντιισταμινών με εφεδρίνη και καφεΐνη.
Αναφυλακτικό σοκ εμφανίζεται ξαφνικά, μετά από λίγα λεπτά μετά τη χορήγηση του φαρμάκου, λιγότερο συχνά μετά από λίγες ώρες. Η πλήρης εικόνα του σοκ αναπτύσσεται στα πρώτα 20-30 λεπτά και συχνά αυτή τη στιγμή, και μερικές φορές πιο γρήγορος θάνατος συμβαίνει.
Το αναφυλακτικό σοκ με τη ροή μοιάζει με σύνδρομο που προκαλείται σε ευαισθητοποιημένο ινδικό χοιρίδιο με παρεντερική έγχυση συγκεκριμένου αντιγόνου. Μετά από ένα σύντομο χρονικό διάστημα, το ζώο γίνεται άγχος, λίγο αναπνοή, κράμπες. Ο θάνατος μπορεί να συμβεί: σε λίγα λεπτά. Αυτή η διαδικασία διεξάγεται από τον ανοσοποιητικό μηχανισμό.
Ένα παράδειγμα αναφυλακτικού σοκ φαρμάκου είναι "σοκ πενικιλίνης". Η άμεση ενδοφλέβια χορήγηση αντιισταμινών ανακουφίζει από αυτά τα φαινόμενα.
Μερικές φορές μπορεί να προκληθεί σοκ από τις θεραπευτικές δόσεις πολλών φαρμάκων, που διαφέρουν από τις αλλεργίες στον αναπτυξιακό μηχανισμό. Ένα τέτοιο σοκ μπορεί να αναπτυχθεί μετά την πρώτη ένεση ενώσεων υδραργύρου.
Μερικά φάρμακα, όπως τα εκχυλίσματα της υπόφυσης, μπορούν να προκαλέσουν και τους δύο τύπους σοκ. Θα πρέπει να σημειωθεί ότι αυτοί οι τύποι σοκ είναι δύσκολο να διακριθούν όταν χρησιμοποιούνται πολλοί φάρμακα: εμβόλια, πενικιλλίνη και τα άλατά της, ιωδίδια, γύρη φυτού, υδράργυρος και τα παρασκευάσματά του, παρασκευάσματα οργάνων, ορός, θειαμίνη, αδρενοκορτικοτροπική ορμόνη, ακετυλοσαλικυλικό οξύ, παραμινοσαλικυλικό οξύ, στρεπτομυκίνη, αουρεομυκίνη, διφαινυδραμίνη, κορτιζόνη, τετραεπαγιαλαμιδαμόνη.
Νόσος των ναρκωτικών - Ένας τύπος αλλεργίας φαρμάκου που αναπτύσσεται με παρατεταμένη ιατρική θεραπεία και είναι επιρρεπής σε παρατεταμένη πορεία.
Οι αλλεργικές αντιδράσεις τόσο άμεσου όσο και καθυστερημένου τύπου μπορούν να αποδυναμωθούν ή να εξαλειφθούν με τη χρήση αντιισταμινών ή κορτικοστεροειδών. Η εμφάνιση μεγάλου αριθμού νέων φαρμάκων υπό μορφή αλοιφών και η επίδρασή τους στο δέρμα συνέβαλαν στην ανάπτυξη δερματίτιδας εξ επαφής μη ανοσολογικής προέλευσης.
Μη-ανοσολογικές διεργασίες που προκαλούν την ανάπτυξη δερματικών αλλοιώσεων με δυσανεξία σε φάρμακα ανήκουν σε ενζυμικά συστήματα. Έτσι, για παράδειγμα, η εμφάνιση δερματικών βλαβών όταν χρησιμοποιούνται ενώσεις υδραργύρου και αρσενικού μπορεί να εξηγηθεί από την καταστολή της δραστικότητας των ενζυμικών συστατικών των κυττάρων του δέρματος.
Τα φάρμακα που προκαλούν συχνότερα δερματικές βλάβες:
αδρενοκορτικοτροπική ορμόνη.
εξαμεθυλενοτετραμίνη;
ipecac
χλωραμφενικόλη (χλωραμφενικόλη).
τοπικά αναισθητικά.
αρσενικού και των παρασκευασμάτων του ·
νεομυκίνη.
νικοτινικό οξύ.
πενικιλλίνη και τα άλατά της.
πιλοκαρπίνη.
ρεσορκινόλη.
υδραργύρου και των παρασκευασμάτων του ·
σαλικυλικά άλατα.
στρεπτομυκίνη.
σουλφοναμίδια.
φουρασιλίνη.
αντιισταμινικά ·
αρνική βουνό?
βαρβιτουρικά
Οι παρενέργειες των μεμονωμένων μη ναρκωτικών αναλγητικών παρουσιάζονται στον πίνακα 2.
Παρενέργειες των ναρκωτικών ανεπιθύμητες ενέργειες που προκύπτουν από τη χρήση φαρμάκων σε θεραπευτικές δόσεις. Οι ανεπιθύμητες ενέργειες που προκαλούνται από φάρμακα σε δόσεις που υπερβαίνουν τη θεραπευτική θεωρούνται τοξικές. Οι παρενέργειες των φαρμάκων μπορεί να οφείλονται τόσο στην ειδική δραστηριότητα των ναρκωτικών, η οποία συνδέεται κυρίως με τη χημική τους φύση, όσο και με τις ιδιαιτερότητες της αντίδρασης του οργανισμού. Με περισσότερες λεπτομέρειες σύμφωνα με την παθογενετική αρχή, οι παρενέργειες των φαρμάκων μπορούν να ταξινομηθούν ως εξής. ΙΙ. Παρενέργειες που οφείλονται στα χαρακτηριστικά της αντίδρασης του οργανισμού στα φάρμακα. 1. Παρενέργειες που σχετίζονται με γενετικά προκαθορισμένα χαρακτηριστικά του σώματος: α) Λόγω των ζιζανιοπαθειών. β) λόγω κληρονομικών ασθενειών με αλλοιωμένη δραστικότητα φαρμάκου. 2. Παρενέργειες που σχετίζονται με τα αποκτημένα χαρακτηριστικά του σώματος: α) λόγω αλλαγών στην ευαισθησία του σώματος στα φάρμακα υπό ορισμένες φυσιολογικές συνθήκες (πρώιμη παιδική ηλικία, γεροντική ηλικία, γαλουχία). β) για ασθένειες οργάνων που εμπλέκονται στην εξάλειψη των ναρκωτικών, γ) για ασθένειες που συνοδεύονται από αλλαγές στην ευαισθησία των φαρμάκων. ζ) λόγω των προσωπικών χαρακτηριστικών του ασθενούς · ε) λόγω κακών συνηθειών ή έκθεσης σε επιβλαβείς περιβαλλοντικούς παράγοντες (κάπνισμα κ.λπ.). Η παρουσία μιας συγκεκριμένης χημικής δομής για κάθε φάρμακο, που εξασφαλίζει την αλληλεπίδραση του με έναν ή άλλο τύπο υποδοχέα σε όργανα και ιστούς, καθορίζει όχι μόνο την κύρια (θεραπευτική) αλλά και την ανεπιθύμητη (πλευρική) επίδραση των φαρμάκων. Παραδείγματα τέτοιων παρενεργειών είναι, παραδείγματος χάριν, η χρήση σαλουρητικών, ορθοστατικών, προκαλούμενων από γαγγλιο-μπλοκ και ορισμένα άλλα αντιυπερτασικά φάρμακα, όταν χρησιμοποιείται φαινοβαρβιτάλη ως αντιεπιληπτικό φάρμακο κ.λπ. Σε ορισμένες περιπτώσεις η σοβαρότητα των θεραπευτικών και των παρενεργειών των φαρμάκων μπορεί να είναι άνιση. Έτσι, η έκφραση μορφίνης αναστέλλει σε σχετικά υψηλές θεραπευτικές δόσεις και τα παρασκευάσματα digitalis προκαλούν εμετό, συνήθως σε υποτοξικές δόσεις. Από την άποψη αυτή, όταν χρησιμοποιούνται φάρμακα με μεγάλο θεραπευτικό εύρος, είναι δυνατόν να επιτευχθεί το αναγκαίο θεραπευτικό αποτέλεσμα με μία σχετικά ασθενή σοβαρότητα των παρενεργειών με συνταγογράφηση τέτοιων φαρμάκων σε μικρές και μεσαίες θεραπευτικές δόσεις. Οι παρενέργειες που σχετίζονται με την εκδήλωση μιας συγκεκριμένης φαρμακολογικής δραστηριότητας των φαρμάκων αναπτύσσονται κυρίως λόγω του γεγονότος ότι υποδοχείς ευαίσθητοι σε αυτά εντοπίζονται σε πολλά όργανα και ιστούς. Ένα τυπικό παράδειγμα υποδοχέων που έχουν διαφορετικό εντοπισμό οργάνων είναι η χολίνη και η χολίνη. Από αυτή την άποψη, τα φάρμακα μαζί με το θεραπευτικό αποτέλεσμα στο προσβεβλημένο όργανο προκαλούν ανεπιθύμητες αλλαγές στις λειτουργίες άλλων οργάνων. Επομένως, με το διορισμό των m-αντιχολινεργικών (ατροπίνη, σκοπολαμίνη, κλπ.) Ως αντισπασμωδικά, παρατηρούνται μεταβολές στην οφθαλμική λειτουργία (αύξηση της ενδοφθάλμιας πίεσης), καρδιά (κλπ.). Παρενέργειες μπορεί επίσης να προκύψουν εξαιτίας της έλλειψης επιλεκτικότητας φαρμάκων για ορισμένους τύπους υποδοχέων. Για παράδειγμα, η αναριπλίνη έχει αντιαρρυθμικό αποτέλεσμα λόγω αποκλεισμού β1-αδρενεργικών υποδοχέων της καρδιάς και, ταυτόχρονα, μπορεί να προκαλέσει β2-αδρενεργικούς υποδοχείς εντοπισμένους στους βρόγχους ως αποτέλεσμα αποκλεισμού. Οι ανεπιθύμητες ενέργειες πολλών φαρμάκων (αναστολείς μονοαμινοξειδάσης, ουσίες αντιχολινεστεράσης κλπ.) Σχετίζονται με την εξασθενημένη σύνθεση ενδογενών μεσολαβητών και οι παρενέργειες των ενώσεων αρσενικού και των αλάτων βαρέων μετάλλων (υδράργυρος, μόλυβδος κλπ.) Σχετίζονται με την αναστολή βιολογικά σημαντικών ενζύμων. Οι ανεπιθύμητες ενέργειες μιας κυτταροτοξικής φύσης που εμφανίζονται υπό την επήρεια ορισμένων φαρμάκων (για παράδειγμα, οι κυτταροστατικές ουσίες) είναι γενικές κυτταρικές και εκδηλώνονται με σημάδια βλάβης πολλών ιστών. Ταυτόχρονα, οι κυτταροτοξικές παρενέργειες μπορούν επίσης να είναι επιλεκτικές (για παράδειγμα, η ακουστική ή αιθουσαία συσκευή με αντιβιοτικά της δομής των αμινογλυκοσίδων, η ανάπτυξη καταρρακτών με παρατεταμένη θεραπεία με κινάμη, η ηπατοτοξική επίδραση της μονοακετυλοϋδραζίνης, ένα προϊόν βιομετασχηματισμού ισονιαζιδίου κλπ.). Οι χημειοθεραπευτικοί παράγοντες μαζί με διάφορες παρενέργειες που οφείλονται στην οργανοτροπική δράση μπορούν επίσης να προκαλέσουν δευτερογενείς παρενέργειες που σχετίζονται με τις επιδράσεις των φαρμάκων αυτής της ομάδας στην παθογόνο και σαπροφυτική μικροχλωρίδα. Τέτοιες παρενέργειες περιλαμβάνουν, για παράδειγμα, εξάρσεις (η αντίδραση Yarish-Gerksheimer-Lukashevich), η οποία εμφανίζεται μερικές φορές κατά τη χημειοθεραπεία πολλών μολυσματικών νόσων (σύφιλη, σηψαιμία κλπ.) Με πολύ δραστικά αντιβακτηριακά φάρμακα και προκαλείται από δηλητηρίαση του σώματος από τα προϊόντα αποσύνθεσης των παθογόνων παραγόντων. Επιπλέον, δευτερογενείς παρενέργειες είναι η δυσβαστορία, η επιμόλυνση και οι διαταραχές της ισορροπίας των βιταμινών (βλ. Ανεπάρκεια βιταμινών).
που οφείλονται κυρίως στην αντιμετώπιση αντιβιοτικών ευρέος φάσματος. Στη διαδικασία της συνδυασμένης φαρμακοθεραπείας, οι ανεπιθύμητες ενέργειες συχνά αναπτύσσονται ως αποτέλεσμα της αντίθετης αλληλεπίδρασης των συνδυασμένων φαρμάκων μεταξύ τους (βλέπε Αλληλεπιδράσεις φαρμάκων,
Ασυμβίβαστο των φαρμάκων). Οι εκδηλώσεις αυτής της παρενέργειας περιλαμβάνουν, για παράδειγμα, υπερτασικές αντιδράσεις που προκαλούνται από τη χρήση ρεζερπίνης στο υπόβαθρο της δράσης των αναστολέων της μονοαμινοξειδάσης (νιαιαμίδη κ.λπ.), την αρρυθμιογόνο επίδραση της αδρεναλίνης κατά τη διάρκεια της αναισθησίας με φθοροτάνιο κλπ. Σε ορισμένες περιπτώσεις, η παρενέργεια μπορεί να είναι το αποτέλεσμα ανεπιθύμητων αλληλεπιδράσεων φαρμάκων με βιολογικά δραστικά συστατικά τροφίμων. Έτσι, η χρήση τροφών (τυριών, μπύρας κλπ.) Πλούσιων σε τυραμίνη κατά τη διάρκεια θεραπείας με αναστολείς μονοαμινοξειδάσης οδηγεί σε αύξηση μέχρι την εμφάνιση κρίσης. Οι ανεπιθύμητες ενέργειες που προκύπτουν από αλλεργίες στα φάρμακα ή τα μεταβολικά προϊόντα τους στο σώμα διαφέρουν στις παρενέργειες μιας μη αλλεργικής φύσης με διάφορους τρόπους. Πρώτα απ 'όλα, οι αλλεργικές αντιδράσεις αναπτύσσονται σε απόκριση επανειλημμένων ενέσεων φαρμάκων και ανεξάρτητα από το μέγεθος των δόσεων τους, ενώ παρενέργειες μη αλλεργικής προέλευσης μπορούν να συμβούν κατά την πρώτη ένεση του φαρμάκου και η σοβαρότητα τέτοιων παρενεργειών αυξάνεται με αυξανόμενες δόσεις του φαρμάκου. Επιπλέον, οι αλλεργικές αντιδράσεις επαναλαμβάνονται με επακόλουθες ενέσεις του φαρμάκου που προκάλεσε την ευαισθητοποίηση του οργανισμού και τα σημάδια αυτών των αντιδράσεων εκδηλώνονται με τη μορφή αλλεργικών ισοδυνάμων (αντίδραση ορού κλπ.) Που δεν περιλαμβάνονται στο φάσμα φαρμακολογικής δράσης των φαρμάκων. Στο σχηματισμό αλλεργικών αντιδράσεων στα φάρμακα, καθώς και σε άλλους, εμπλέκονται ανοσοποιητικοί μηχανισμοί. Πολλά φάρμακα από μόνα τους δεν είναι αντιγόνα, αλλά αποκτούν τις ιδιότητες των αντιγόνων, σχηματίζοντας σύμπλοκα με μακρομόρια ενδογενούς φορέα (για παράδειγμα, πρωτεΐνες) με βάση ομοιοπολικούς δεσμούς. Έτσι, τα μόρια των φαρμάκων είναι συχνότερα απτένια. Ως απτένιο, όχι μόνο το ίδιο μπορεί να δράσει, αλλά και οι μεταβολίτες του. Για παράδειγμα, οι μεταβολίτες πενικιλίνης είναι ικανοί να δεσμεύονται με μόρια πεπτιδίων ή πρωτεϊνών για να σχηματίσουν πλήρη αντιγόνα. προχωρά με τη μορφή αντιδράσεων άμεσου ή καθυστερημένου τύπου · οι κλινικές εκδηλώσεις εξαρτώνται από τον μηχανισμό της ανάπτυξής του. Σε αντιδράσεις άμεσου τύπου, που κυκλοφορούν στο αίμα (ή το σύμπλοκο του με μια πρωτεΐνη) μπορούν να αλληλεπιδράσουν με αντισώματα του τύπου IgE που είναι σταθερά στη μεμβράνη των μαστοκυττάρων (μαστοκύτταρα) ή των βασεόφιλων. Αυτές οι αντιδράσεις μπορούν είτε να γενικευθούν και να εκδηλωθούν με τη μορφή αναφυλακτικού σοκ (αναφυλακτικό σοκ), είτε εντοπισμένες (στο σημείο αλληλεπίδρασης του αλλεργιογόνου και IgE) και εμφανίζονται με τη μορφή οξείας κνίδωσης, αγγειοοιδήματος, βρογχόσπασμου, γαστρεντερικής αλλεργίας με έμετο, διάρροια. Τέτοιες εκδηλώσεις αλλεργίας φαρμάκου (κλινική αλλεργία) είναι κλινικά αδύνατο να διαφοροποιηθούν από την αναφυλακτοειδή αντίδραση, η οποία συνήθως έχει τα ίδια συμπτώματα (βρογχόσπασμος κλπ.) Και συμβαίνει μετά τη χρήση φαρμάκων που μπορούν να απελευθερώσουν άλλες αλλεργικές αντιδράσεις από μαστοκύτταρα. Η κωδεΐνη, η μορφίνη, η δεξτράνη, η θειική πολυμυξίνη Β, η ταυκοκουραρίνη, η γ-σφαιρίνη, το ακετυλοσαλικυλικό οξύ κ.λπ. έχουν τέτοιες ιδιότητες. Μια αντίδραση ορού ως εκδήλωση της αλλεργίας φαρμάκου αναπτύσσεται ως αποτέλεσμα της βλάβης που προκαλείται από την κυκλοφορία ανοσοσυμπλεγμάτων ενός αντιγόνου με ένα αντίσωμα, κυρίως IgG, λιγότερο συχνά IgM και μερικές φορές με IgE, τα οποία εναποτίθενται στο ενδοθήλιο των μικρών αιμοφόρων αγγείων. Κλινικά, η αντίδραση εκδηλώνεται με πυρετό, μερικές φορές γενικευμένη λεμφαδενοπάθεια, φλεγμονή των αρθρώσεων, δερματικά εξανθήματα και λευκωματουρία. Μερικές φορές σε αυτό το υπόβαθρο εμφανίζονται σημάδια αναφυλακτικής αντίδρασης (βρογχόσπασμος, κνίδωση, οίδημα). Ο μηχανισμός που περιγράφηκε παραπάνω υποκρύπτει την ανάπτυξη πολλών άλλων παρενεργειών αλλεργικής φύσης - σπειραματονεφρίτιδα, περικαρδίτιδα, μυοκαρδίτιδα, μηνιγγίτιδα, μηνιγγειοεγκεφαλίτιδα, περιφερική νευρίτιδα και μυελίτιδα. Παρόμοιες αντιδράσεις μπορούν να προκαλέσουν παρασκευές πενικιλλίνης, καθώς και στρεπτομυκίνη, PASK. Με αλλεργία φαρμάκου που περιλαμβάνει αντισώματα τύπου IgE, εμφανίζονται μερικές φορές δερματικές και βρογχικές αλλοιώσεις. Ωστόσο, ο τύπος IgG και IgM μπορεί επίσης να παραχθεί στο σώμα, ειδικά για τα κύτταρα μεμονωμένων ιστών, αλλάζοντας λόγω συμπλοκοποίησης με απτένιο (φάρμακο ή μεταβολίτης του). Αυτός ο μηχανισμός, προφανώς, είναι η βάση της αιμολυτικής, της αρανουλοκυττάρωσης και της θρομβοκυτοπενίας που αναπτύσσονται με αλλεργίες στην κινίνη, τη ριφαμπικίνη, την πενικιλλίνη, την κεφαλοτίνη, την αμιδοπυρίνη και άλλες.Αλλεργικές αντιδράσεις ενός καθυστερημένου τύπου συμβαίνουν όταν το αντιγόνο αλληλεπιδρά, ο ρόλος του οποίου είναι (στερεωμένος στην κυτταρική μεμβράνη) με ειδικά ευαισθητοποιημένα Τ-λεμφοκύτταρα. Τέτοιες αντιδράσεις εκφράζονται κλινικά με τοπικό οίδημα και φλεγμονή (για παράδειγμα, με δερματίτιδα εξ επαφής). Εάν απαιτείται ακτινοβολία UV για το σχηματισμό αντιγόνου με τη μορφή συμπλόκου απτενίου-πρωτεΐνης, η αντίδραση είναι στη φύση της φωτοευαισθησίας. Ένας ειδικός τύπος παρενέργειας των ναρκωτικών είναι η εξάρτηση από τα ναρκωτικά. Η ανάπτυξη της εξάρτησης από ναρκωτικά αναλγητικά, βαρβιτουρικά, ψυχοδιεγερτικά και άλλα φάρμακα με ψυχοτρόπες ιδιότητες είναι ευρέως γνωστή. Η εξάρτηση από τα ναρκωτικά οδηγεί στην εμφάνιση συναισθηματικών διαταραχών στους ασθενείς, αλλάζει την κοινωνική τους επάρκεια, συνοδεύεται από βλάβες οργάνων και μερικές φορές χρωμοσωμικές διαταραχές. Πρακτικά σημαντικές εκδηλώσεις παρενεργειών περιλαμβάνουν τερατογένεση και φάρμακα. Μεταλλαξιογόνες ιδιότητες βρέθηκαν σε διάφορες φαρμακευτικές ουσίες (ανδρογόνα, κορτικοστεροειδή, κυτταροστατικά, οιστρογόνα, νιτροφουράνια, μερικές βιταμίνες, κλπ.). και η εμβρυοτοξικότητα των φαρμάκων στους ανθρώπους είναι ελάχιστα κατανοητή. Έχει διαπιστωθεί ότι η βαρφαρίνη, η αιθανόλη, τα παρασκευάσματα κορτικοστεροειδών και, πιθανώς, ορισμένα παρασκευάσματα ορμονών φύλου μπορούν να προκαλέσουν τερατογόνο επίδραση στον άνθρωπο. Επιπλέον, σύμφωνα με τα πειραματικά δεδομένα, πολλές φαρμακευτικές ουσίες που διαταράσσουν τις διαδικασίες κυτταρικής διαίρεσης που επηρεάζουν ορισμένα ένζυμα, πρωτεΐνες ή νουκλεϊκά οξέα είναι δυνητικά τερατογόνα. Από την άποψη αυτή, τα περισσότερα φάρμακα κατά τη διάρκεια της εγκυμοσύνης (ειδικά στα αρχικά στάδια) πρέπει να συνταγογραφούνται μόνο σύμφωνα με αυστηρές ενδείξεις. Ατομική, ανεπαρκής δόση και ποιοτικά απροσδόκητες αντιδράσεις στα φάρμακα μπορούν να προσδιοριστούν γενετικά. Η αναγνώριση των αιτίων αυτών των αντιδράσεων στα φάρμακα και η μελέτη των παθογενετικών τους μηχανισμών είναι ένας από τους στόχους της φαρμακογενετικής (Φαρμακογενετική). Είναι γνωστό ότι ο μεταβολικός ρυθμός των φαρμάκων, καθώς και η ποιοτική και ποσοτική σύνθεση των μεταβολιτών τους, ακόμα και σε υγιή άτομα, υπόκεινται σε σημαντικές ατομικές διακυμάνσεις. Η μεταβλητότητα του μεταβολισμού είναι κλινικά σημαντική για φάρμακα στα οποία το πρώτο στάδιο μεταβολικών μετασχηματισμών περνά μέσω οξείδωσης, υδρόλυσης ή ακετυλίωσης. Η οξείδωση είναι ο κύριος τρόπος βιομετασχηματισμού πολλών φαρμάκων, ιδιαίτερα διφενίνης, βουταδιόνης κλπ. Ο ρυθμός οξείδωσης αυτών των φαρμάκων είναι μεμονωμένος και γενετικά προσδιορισμένος. Η μείωση του μεταβολικού ρυθμού των φαρμάκων μπορεί να προκαλέσει δηλητηρίαση με παρατεταμένη χρήση. Σπάνιες παραλλαγές μιας γενετικά καθορισμένης μεταβολικής ανωμαλίας περιλαμβάνουν την πλήρη απουσία μεταβολικής διφαινίνης με υδροξυλίωση, η οποία οδηγεί στην ταχεία συσσώρευση αυτού του φαρμάκου και στην ανάπτυξη δηλητηρίασης. Η ανικανότητα του ήπατος να μεταβολίζει τη φαινακετίνη στο στάδιο της διαιθυλίωσης ενός από τους μεταβολίτες της (ακετοφαινακετίνη) είναι η αιτία του σχηματισμού μεθεμοσφαιρίνης. Η δραστικότητα του ενζύμου Ν-ακετυλοτρανσφεράσης είναι επίσης γενετικά προκαθορισμένη. με τη συμμετοχή των οποίων ισοθειαζίδη, διφαινυλοσουλφόνη, σουλφασαλαζίνη, σουλφαδιμεδίνη, απρεσίνη, νεβακαναμίδη και μερικά άλλα φάρμακα ακετυλιώνονται. Ένα κλασικό παράδειγμα του πολυμορφισμού του ενζύμου πλάσματος είναι η ψευδο-χολινεστεράση, η οποία μεταβολίζει τη μυϊκή χαλαρωτική διθειλίνη. Σε άτομα με χαμηλή δραστικότητα και χαμηλή συγγένεια ψευδοχολινεστεράσης για τη διθειιλίνη, η μυοπαραληπτική δράση αυτού του φαρμάκου παρατείνεται σημαντικά (έως και 2-3 h και περισσότερο). Αντίθετα, τα άτομα με γενετικά καθορισμένη αύξηση της δραστηριότητας της ψευδοχολινεστεράσης χαρακτηρίζονται από αυξημένη αντοχή στο μυοπαραλιστικό αποτέλεσμα της διθειιλίνης. Τα φάρμακα με τις ιδιότητες των οξειδωτικών (παράγωγα της 8-αμινοκινολίνης, πριμακίνη, σουλφοναμίδια, σουλφόνες, κινίνη, κινιδίνη) προκαλούν οξεία αιμολυτική αναιμία σε άτομα με γενετικά καθορισμένη ανεπάρκεια του ενζύμου αφυδρογονάση γλυκόζης-6-φωσφορικής. Κατά τη θεραπεία με χλωραμφενικόλη παρατηρούνται συχνά διαταραχές ερυθροποίησης, οι οποίες συνήθως περνούν μετά τη διακοπή του φαρμάκου. Ωστόσο, σε μερικούς ασθενείς με ενζυματικό ελάττωμα αναπτύσσεται μη αναστρέψιμο απλαστικό. Το ελάττωμα καθορίζεται γενετικά, όπως αποδεικνύεται από περιπτώσεις απλαστικής αναιμίας σε πανομοιότυπα δίδυμα. Μερικές φορές οι ανεπιθύμητες αντιδράσεις σε φαρμακευτικές ουσίες εκδηλώνονται με σημεία επιδείνωσης ορισμένων κληρονομικών ασθενειών. Έτσι, με τα ηπατικά φάρμακα (glutetimide, amidopyrine, butamide, chlorpropamide, chlozepide, διφενίνη, από του στόματος αντισυλληπτικά) που προκαλούν συνθετάση 6-αμινολεβουλινικού οξέος, ακόμη και μετά από μία δόση, μπορούν να προκαλέσουν αυτή τη νόσο. Οι ψευδο-αλλεργικές αντιδράσεις που μιμούνται κλινικά τις επιδράσεις των αλλεργιών είναι επίσης γενετικά προκαθορισμένες, αλλά δεν έχουν στον πυρήνα τους έναν ανοσολογικό μηχανισμό. Τέτοιες αντιδράσεις προκύπτουν λόγω της απελευθέρωσης ενδογενών βιολογικά δραστικών ουσιών, για παράδειγμα, ισταμίνης και λευκοτριενίων υπό την επίδραση φαρμάκων, και ο μηχανισμός απελευθέρωσής τους μπορεί να είναι διαφορετικός. Οι ψευδο-αλλεργικές αντιδράσεις που μιμούνται την αναφυλαξία (αναφυλακτοειδές) παρατηρούνται με το ακετυλοσαλικυλικό οξύ και άλλα μη στεροειδή αντιφλεγμονώδη φάρμακα, κορτικοτροπίνη, με ενδοφλέβια αναισθητικά, μορφίνη, σωμοκουραρίνη, δεξτράνη, ραδιενεργές ουσίες και επίσης με εισπνοή νατρίου με εισπνοή. Η πνευμονίτιδα που προκαλείται από τη φουραδονίνη και τη νεφροπάθεια λόγω της πενικιλλαμίνης, καθώς και του ερυθηματώδους λύκου, που συμβαίνει με τη χρήση νεοκαιναμίδης, ισονιαζίδης ή διφενίνης, είναι ψευδο-αλλεργικής φύσης. Οι ανεπιθύμητες αντιδράσεις στα φάρμακα μπορεί να οφείλονται σε αποκτηθείσες αλλαγές στο σώμα σε ορισμένες ασθένειες, εγκυμοσύνη και γαλουχία ή να αναπτυχθούν ως συνέπεια των χαρακτηριστικών της λειτουργικής κατάστασης του σώματος σε διαφορετικές ηλικιακές ομάδες ή όταν εκτίθενται σε διάφορους εξωτερικούς παράγοντες και κακές συνήθειες του ασθενούς Οι ανεπιθύμητες ενέργειες των φαρμάκων συμβαίνουν συχνότερα με τη μείωση του σωματικού βάρους και της περιεκτικότητας σε νερό στο σώμα, η οποία συνοδεύεται από μείωση του φαινόμενου όγκου διανομής φαρμάκων. μείωση της ταχύτητας σπειραματικής διήθησης και λειτουργία έκκρισης-απέκκρισης των νεφρικών σωληναρίων. μείωση της ροής του αίματος σε ζωτικά όργανα (νεφρά, ήπαρ κ.λπ.) · μείωση της συγκέντρωσης και της ικανότητας δέσμευσης των πρωτεϊνών του πλάσματος του αίματος: μείωση της μεταβολικής λειτουργίας του ήπατος. Σε συμφορητική καρδιακή ανεπάρκεια, τα περισσότερα φάρμακα συχνά και σε μικρότερες από τις συνηθισμένες δόσεις έχουν πλευρικές και τοξικές επιδράσεις, η οποία οφείλεται σε μείωση της λειτουργίας του ήπατος και των νεφρών λόγω της υπο-διύλισης αυτών των οργάνων σε αυτή την παθολογία. Με μείωση της λειτουργίας του αναπνευστικού κέντρου (π.χ. λόγω της αυξημένης ενδοκρανιακής πίεσης, σοβαρής πνευμονικής ανεπάρκειας), οποιοδήποτε μέσο που καταπνίγει την αναπνοή, ακόμα και σχετικά λίγα ενεργά από αυτή την άποψη, ηρεμιστικά, όπως παράγωγα βενζοδιαζεπίνης, μπορούν να προκαλέσουν σοβαρή αναπνευστική ανεπάρκεια. καρδιάς στο αρρυθμιογόνο αποτέλεσμα των καρδιακών γλυκοσίδων, των συμπαθομιμητικών και των β-αδρενομιμητικών αυξάνεται απότομα με το έμφραγμα του μυοκαρδίου. Η ανάπτυξη των παρενεργειών διευκολύνεται επίσης από πολλούς άλλους παράγοντες που αλλάζουν τα φάρμακα, για παράδειγμα, δυσμενείς περιβαλλοντικές επιδράσεις (και άλλες), συσσώρευση τοξικών ουσιών (εντομοκτόνα, ζιζανιοκτόνα κλπ.) Στο σώμα που προκαλούν μικροσωμιακό ήπαρ κλπ. Η ευαισθησία του σώματος στη δράση των ναρκωτικών αλλάζει στους καπνιστές και τους ανθρώπους με αλκοολισμό. οργανισμός υπό την επήρεια αντιβακτηριακών ουσιών και πρόσθετων τροφίμων που περιέχονται στα τρόφιμα μπορεί να είναι μία από τις αιτίες αλλεργικών αντιδράσεων στα φάρμακα που έχουν διασταυρωμένες αλλεργιογόνες ιδιότητες με αυτές τις ουσίες. Οι συνήθεις παράγοντες που προδιαθέτουν στην εμφάνιση παρενεργειών είναι: συνταγογραφούν φάρμακα σε εξαιρετικά υψηλές θεραπευτικές δόσεις. χωρίς να λαμβάνονται υπόψη τα μεμονωμένα χαρακτηριστικά του σώματος του ασθενούς. μακροπρόθεσμα - 50) παρενέργεια της αντίδρασης του σώματος που προέκυψε σε σχέση με τη χρήση του φαρμάκου στις δόσεις που συνιστώνται στις οδηγίες χρήσης του για την πρόληψη, τη διάγνωση, τη θεραπεία της νόσου ή την αποκατάσταση · ...
Οι χημικές ενώσεις που συνιστώνται για θεραπευτικούς σκοπούς μελετώνται προσεκτικά και δοκιμάζονται σε ζώα προτού δοκιμαστούν σε κλινικές. Από αυτές τις ουσίες, μόνο εκείνοι των οποίων η θεραπευτική δόση είναι πολλές φορές λιγότερο τοξική χρησιμοποιούνται ως φάρμακα. Τέτοια, για παράδειγμα, τα σύγχρονα φάρμακα είναι η πενικιλλίνη, η νοβοκαΐνη, η φθοροτάνη, η πρεδνιζολόνη κλπ. Αυτή η διαφορά μεταξύ της θεραπευτικής και της τοξικής δόσης ονομάζεται το εύρος του θεραπευτικού αποτελέσματος του φαρμάκου και διασφαλίζει την ασφάλεια της χρήσης ναρκωτικών.
Για τα φάρμακα με μικρότερο εύρος θεραπευτικού αποτελέσματος αναπτύσσονται ορισμένες προϋποθέσεις για την ορθολογική χρήση τους: οι μέγιστες επιτρεπόμενες θεραπευτικές ατομικές και ολικές δόσεις, η συγκέντρωσή τους στο αίμα, οι μέθοδοι χορήγησης και αποθήκευσης, οι μέθοδοι παρακολούθησης της επίδρασής τους κλπ. Οι πληροφορίες αυτές πρέπει να αναφέρονται στο εγχειρίδιο τη χρήση ναρκωτικών, οι οποίες υποδεικνύουν επίσης τα πρώιμα σημάδια των τοξικών τους επιπτώσεων για την έγκαιρη ανίχνευσή τους και μέτρα για την πρόληψη και τη θεραπεία τους. Έτσι, τα παρασκευάσματα digitalis έχουν ένα μικρό εύρος θεραπευτικού αποτελέσματος, η επεξεργασία του οποίου γίνεται υπό αυστηρή ιατρική παρακολούθηση.
Οι ανεπιθύμητες ενέργειες των φαρμάκων (PDL) υποδεικνύουν το σύνολο των μη ειδικών αλλαγών που εμφανίζονται στο σώμα των ασθενών εκτός από ή μαζί με τις αναμενόμενες φαρμακολογικού αποτελέσματος με μεθοδολογική ορθότητα τη χρήση τους σε θεραπευτικές δόσεις. Προφανώς, σε θεραπευτικές δόσεις, το φάρμακο δεν έχει μόνο ένα θεραπευτικό αποτέλεσμα, αλλά και έναν αριθμό άλλων που έχουν την ίδια βιοχημική βάση. Για παράδειγμα, η ατροπίνη, η επέκταση της κόρης, προκαλεί μείωση της σιελόρροιας, μειώνει τον τόνο των λείων μυών κλπ. Παρόμοια συνοδευτική θεραπευτική δράση, αλλά όχι επιδείνωση της κατάστασης του ασθενούς, αλλαγές στο σώμα, άτομα που παίρνουν ορισμένα φάρμακα και ονομάζονται εξωθεραπευτικές (πλευρικές) επιδράσεις του φαρμάκου. Σε ορισμένες περιπτώσεις, τα PDL είναι ασήμαντα και μπορούν να παραμεληθούν, για παράδειγμα, χρώση των ούρων, σε άλλες περιπτώσεις πρέπει να διορθωθούν, για παράδειγμα, μια πικρή γεύση - προσθέτοντας ζάχαρη στο παρασκεύασμα, διέγερση του πνευμονογαστρικού νεύρου με μορφίνη - συμπερίληψη της ατροπίνης, κλπ.
Εκδηλώσεις τοξικές επιδράσεις των ναρκωτικών, που συμβαίνουν φυσιολογικά σε κάθε άτομο με υπερβολική δόση του φαρμάκου, ανεξάρτητα από το πόσο μικρό είναι το απόλυτο ποσό του, δεν περιλαμβάνονται στην έννοια του PDL και λαμβάνονται υπόψη ξεχωριστά.
Σε ορισμένες περιπτώσεις, τα PDL είναι προσωρινά, δεδομένου ότι το ίδιο αποτέλεσμα του φαρμάκου σε ορισμένες περιπτώσεις θα είναι θεραπευτικό, και σε άλλες - πλευρά. Έτσι, η μείωση της έκκρισης του γαστρικού υγρού υπό την επίδραση της ατροπίνης στην περίπτωση της πεπτικής έλκους είναι θεραπευτική και όταν σταματάει μια επίθεση του βρογχικού άσθματος, είναι μια παρενέργεια. η διεύρυνση της κόρης με την ατροπίνη, που είναι απαραίτητη για τον οπτομέτρη, θα είναι παρενέργεια στη θεραπεία του πεπτικού έλκους.
Τα PDL είναι συνήθως καλά γνωστά για την απελευθέρωση φαρμάκων και υποδεικνύονται στις οδηγίες για τη χρήση του φαρμάκου, ωστόσο, χωρίς εξαίρεση, οι επιδράσεις των φαρμάκων στο ανθρώπινο σώμα σε ένα πείραμα και κατά τη διάρκεια μιας προκαταρκτικής δοκιμής δεν μπορούν να ληφθούν υπόψη. Για παράδειγμα, η ωτοτοξική επίδραση της στρεπτομυκίνης ανιχνεύθηκε μόνο στη θεραπεία ασθενών στην κλινική, και σε ζώα αυτή η ιδιότητα είναι μη ανιχνεύσιμη. Σύμφωνα με τις σύγχρονες οδηγίες, τα φάρμακα που έχουν επανεισαχθεί στην ιατρική πρακτική για 5 χρόνια θεωρούνται νέα και όταν χρησιμοποιούνται, ο γιατρός παρακολουθείται ιδιαίτερα προσεκτικά για τους ασθενείς.
Δεδομένα σχετικά με την παθολογία που οφείλεται στη χρήση φαρμάκων που χρησιμοποιούνται σε θεραπευτικές δόσεις αναγνωρίζονται ως σημαντικά, όπως, για παράδειγμα, υλικά για μετεγχειρητικές επιπλοκές στη χειρουργική επέμβαση.
Ο πιο επικίνδυνος τύπος PDL, βεβαίως, είναι η καταστροφική επίδραση των φαρμάκων στο έμβρυο - τερατογένεση φαρμάκου. Παρόμοιο αποτέλεσμα προσδιορίζεται από την ικανότητα των φαρμάκων να διεισδύσουν στον φραγμό του πλακούντα και να διαταράξουν τον σχηματισμό του εμβρύου σε ορισμένα στάδια της εμβρυϊκής ανάπτυξης (ιδιαίτερα, κατά τη διάρκεια της οργανογένεσης).
Έτσι, εμφανίσθηκαν πολλαπλές συγγενείς δυσπλασίες σε ένα παιδί του οποίου η μητέρα πήρε μεθοτρεξάτη σε θεραπευτική δόση (2,5 mg / ημέρα) μεταξύ της 8ης και 10ης εβδομάδας της εγκυμοσύνης για 5 ημέρες για να τερματίσει την εγκυμοσύνη της. Δεν ήταν δυνατό να τερματιστεί η εγκυμοσύνη: ο τοκετός έλαβε χώρα εγκαίρως. Ένα κορίτσι γεννήθηκε με βάρος 1900 γραμμάρια, που δεν είχε μετωπιαίο οστό, είχαν υποανάπτυκτες οστά των τροχιών και κάτω γνάθου, υπήρχαν πολλαπλές ανωμαλίες των νευρώσεων, δεν υπήρχαν δάκτυλα στο δεξί πόδι με μόνο ένα δάκτυλο στο αριστερό πόδι, παρατηρήθηκαν πολλαπλά οστικά ελαττώματα των δύο ποδιών, δεξτρκαρδία και εξόφθαλμος. Άλλοι λόγοι, πέραν της λήψης του τερατογόνου φαρμάκου, που προκάλεσε μειωμένη εμβρυϊκή ανάπτυξη, δεν εντοπίστηκαν: η γυναίκα ήταν υγιής, η προηγούμενη γέννηση τελείωσε κανονικά.
Ερωτήματα σχετικά με την τερατογένεση φαρμάκων άρχισαν να δίνεται προσοχή από τη στιγμή που ταυτοποιήθηκε κλινικά στη Γερμανία και επιβεβαιώθηκε πειραματικά ο ρόλος του κατασταλτικού ιζήματος θαλιδομίδης (Cantergan) στη γέννηση παιδιών με δυσμορφίες. Οι πιο συνηθισμένες ανωμαλίες στην ανάπτυξη του εμβρύου και των νεογνών είναι παραβιάσεις του σχηματισμού οστών της κρανιακής κοιλότητας και των άκρων, κώφωση, αορτική στένωση, αναπνευστική ανεπάρκεια, αιμολυτική αναιμία κλπ. Φάρμακα κατά του βλαστώματος (εμβιχίνη, 6-μερκαπτοπουρίνη, λευκέρνη, αμινοπτερίνη και κλπ.), χλωροκίνη, ρεσερπίνη, φθοροουρακίλη και κάποιες άλλες. Δυνητικά τερατογόνα ήταν τα κορτικοστεροειδή και αντιισταμινικά σε υψηλές δόσεις.
Δεδομένου ότι δεν υπάρχει ακόμα καμία απόλυτη εγγύηση για την απουσία τερατογόνων ιδιοτήτων σε οποιοδήποτε από τα φάρμακα, συνιστάται να ασκείτε μεγάλη προσοχή όταν συνταγογραφείτε φάρμακα σε έγκυες γυναίκες. Η δυσμενή επίδραση των φαρμάκων είναι πιθανότατα στα αρχικά στάδια της εγκυμοσύνης. Ως εκ τούτου, συνιστάται για τους πρώτους 3-4 μήνες. εγκυμοσύνη, δεν συνταγογραφούν στις γυναίκες χωρίς σοβαρούς λόγους κανένα φάρμακο. Είναι απαραίτητο να εγκαταλείψουμε τη χρήση ναρκωτικών για τη βελτίωση της υγείας της εγκύου γυναίκας: για να εξασφαλιστεί η συναισθηματική άνεση, οι έγκυες γυναίκες δεν πρέπει να συνταγογραφούν καθόλου φάρμακα. Όλα τα φάρμακα συνταγογραφούνται από το γιατρό μόνο για αυστηρές ενδείξεις.
Ένα άλλο σημαντικό τμήμα του PDL είναι η επίδραση των σύγχρονων αντιβακτηριακών φαρμάκων στο σχηματισμό της μολυσματικής διαδικασίας. Στο σώμα ενός άρρωστου, τα αντιβιοτικά καταλήγουν σε πολύ δύσκολες συνθήκες, πολύ διαφορετικές από τις συνθήκες in vitro: ένας παθογόνος μικροοργανισμός που διαπερνά τους ανθρώπινους ιστούς συναντά ένα ολόκληρο σύστημα φυσικών προστατευτικών παραγόντων, με το οποίο το σώμα συνήθως εξουδετερώνει πολλές παθογόνες αρχές, ακόμη και χωρίς την εισαγωγή φαρμάκων. Ένα αντιβακτηριακό φάρμακο, που ενεργεί στη βακτηριακή χλωρίδα, μερικές φορές οδηγεί σε βλάβη όχι μόνο στα παθογόνα μικρόβια, αλλά και στα σαπροφυτία του σώματος και συνεπώς σε μια αλλαγή στη δομή της συνηθισμένης μικροχλωρίδας. Ως αποτέλεσμα, τα μικροβιακά βακτήρια αρχίζουν να εξαπλώνονται στο σώμα. ασυνήθιστους παράγοντες γι 'αυτόν, όπως παθογόνοι μύκητες candida, σταφυλόκοκκοι, Escherichia coli και άλλοι. Επιπλέον, με την τυχαία χρήση αντιβιοτικών, αυτά τα μικρόβια γίνονται ανθεκτικά σε αυτά και, σε πιο σπάνιες περιπτώσεις, αρχίζουν να αντιλαμβάνονται αυτά τα αντιβιοτικά ως διεγέρτες της ανάπτυξης τους (εξαρτώμενα βακτηρίδια). Υπό την επίδραση των φαρμάκων, ολόκληρο το κύτταρο του μικροοργανισμού μπορεί να υποβληθεί σε μετασχηματισμό με το σχηματισμό των μορφών φιλτραρίσματος, των μορφών L κ.λπ. Επιπλέον, η παθογένεια του μικροοργανισμού μπορεί να μειωθεί, αλλά η εξάλειψή του από το σώμα θα επιβραδυνθεί, πράγμα που θα οδηγήσει στον σχηματισμό χρόνιων μορφών της μολυσματικής διαδικασίας.
Δυσβακτηρίωση μπορεί επίσης να αναπτυχθεί υπό την επήρεια φαρμάκων που αποδυναμώνουν τους προστατευτικούς μηχανισμούς ενός ατόμου. Τέτοια φάρμακα περιλαμβάνουν σήμερα ανοσοκατασταλτικά και κυτταροστατικούς παράγοντες, στη θεραπεία των οποίων υπάρχουν επίσης γνωστές περιπτώσεις δυσβαστορίωσης και επιμόλυνσης.
Κλινικές εκδηλώσεις δυσφυόωσης μπορεί να είναι τοπικές (εντεροκολίτιδα μέχρι ομοιάζουσα με τη χολέρα, πνευμονία, κολπίτιδα) και γενική (σήψη).
Η κύρια μέθοδος για την καταπολέμηση των επιπλοκών αυτής της ομάδας είναι η κατηγορηματική απαγόρευση της χρήσης αντιβιοτικών ή συνθετικών χημειοθεραπευτικών φαρμάκων ως συμπτωματικών παραγόντων για οποιαδήποτε αύξηση της θερμοκρασίας, αύξηση της ESR ή της λευκοκυττάρωσης χωρίς προσδιορισμό της διάγνωσης. Οι σημαντικότερες συνθήκες για τη χρήση αντιβιοτικών είναι ο προσδιορισμός του τύπου της παθογόνου χλωρίδας (σπορά) και η ευαισθησία της στο επιλεγμένο φάρμακο, καθορίζοντας την απαραίτητη δόση και συχνότητα χορήγησης. καθώς και τη συνεχή παρακολούθηση της κατάστασης των ασθενών κατά τη διάρκεια της θεραπείας. Η προφυλακτική συνταγογράφηση των αντιμυκητιασικών παραγόντων δεν εγγυάται εντελώς τη δυσβολία και την επιμόλυνση που προκαλούνται από άλλες ομάδες μικροβίων, όπως για παράδειγμα οι σταφυλόκοκκοι.
Η επόμενη σημαντική ομάδα PDL είναι αλλεργικές διεργασίεςπου προκύπτουν από την ευαισθητοποίηση του σώματος του ασθενούς στα φάρμακα. Η κύρια νοσολογική μορφή αυτής της ομάδας είναι η ασθένεια των ναρκωτικών. Κλινικά, εκφράζεται ως αναφυλακτικό σοκ ή ασθένεια ορού.
Αναφυλακτικό σοκ - η πιο τρομερή εκδήλωση μιας νόσου των ναρκωτικών. Εμφανίζεται συνήθως λίγα λεπτά μετά την παρεντερική χορήγηση του φαρμάκου, λιγότερο συχνά μετά τη λήψη του φαρμάκου στο εσωτερικό του. Η αναφυλακτική καταπληξία χαρακτηρίζεται από ξαφνική ερυθρότητα του προσώπου, αίσθημα μη φυσιολογικής κατάστασης, ζάλη, ναυτία, σφίξιμο στο στήθος ή στο λαιμό, κεφαλαλγία, άφθονο εφίδρωση, μούδιασμα διάφορων περιοχών του σώματος κλπ. Στη συνέχεια μπορεί να εμφανιστεί κυάνωση στα χείλη, ασφυξία, διαταραχή του κυκλοφορικού συστήματος συχνές πνευμονικές παλμοί, κατάρρευση, απώλεια αισθήσεων, ακράτεια ούρων και περιττωμάτων, σπασμοί.
Πρέπει να υπογραμμιστεί ότι οι δόσεις φαρμάκων που προκαλούν εκτεταμένες και μάλιστα θανατηφόρες παραλλαγές ιατρικής νόσου συνήθως δεν υπερβαίνουν τις θεραπευτικές και πολύ συχνά υπάρχουν πολύ λιγότερες από αυτές.
Διάγνωση και θεραπεία του αναφυλακτικού σοκ φαρμάκου τυποποιημένο. Η κλινική εκδήλωση μιας ασθένειας φαρμάκου είναι ένας συνδυασμός συμπτωμάτων όπως πυρετός χαμηλού βαθμού σε υπερπυραιμικό πυρετό, ποικιλία δερματικών εξανθημάτων, μεταβολές στο αίμα (λευκοπενία, κοκκιοκυτταροπενία, ηωσινοφιλία, αιμολυτική αναιμία, θρομβοπενία, κλπ.) Αρθραλγία, διευρυμένοι λεμφαδένες, σπλήνα, ήπαρ, κλπ.
Τα δερματικά εξανθήματα (δερματίτιδα) μπορεί να έχουν διαφορετικό σχήμα και επικράτηση. Τις περισσότερες φορές έχουν τον χαρακτήρα κνίδωσης, μοιάζουν με εξάνθημα με οστρακιά ή ιλαρά, συχνά συνοδεύεται από φαγούρα. Μερικές φορές εμφανίζονται ταυτόχρονα εξανθήματα διαφόρων τύπων στο δέρμα. Μια ιδιαίτερα σοβαρή και ταχέως εμφανιζόμενη βλάβη του δέρματος είναι η φυσαλιδώδης δερματίτιδα, που μοιάζει με σοβαρά εγκαύματα (σύνδρομο Lyell). Αυτός ο τύπος δερματίτιδας εξαπλώνεται πολύ γρήγορα στην επιφάνεια του δέρματος και οι ασθενείς πρέπει να νοσηλεύονται επειγόντως. Η δερματίτιδα μπορεί να συνδυαστεί με βλάβη των βλεννογόνων, συχνότερα από το στόμα και τα βλέφαρα, λιγότερο συχνά από τα έντερα, τον κόλπο, κλπ. Υπάρχει μια ευρεία ποικιλία βλαβών του βλεννογόνου: διάβρωση, έλκη, νέκρωση, νέκρωση μάγουλα όπως νóμα ή νέκρωση των κολπικών τοιχωμάτων με σχηματισμό κυστινοειδούς συρίγγου .
Με μια ασθένεια των ναρκωτικών, αναπτύσσεται πολύ συχνά αγγειοοίδημα (όπως το οίδημα του Quincke) διαφόρων περιοχών του σώματος - τα χείλη, η γλώσσα, ο φάρυγγα, το αυτί κ.λπ.
Νόσος των ναρκωτικών του τύπου ορός γάλακτος ενώ είναι λιγότερο γνωστό στους ιατρικούς επαγγελματίες, σε σχέση με τα οποία γίνονται διαγνωστικά σφάλματα κατά την αναγνώρισή του.
Ο ασθενής D., ηλικίας 28 ετών, ξυλόστεγος, ζήτησε ιατρική βοήθεια σε σχέση με μώλωπες των άκρων και του θώρακα κατά τη διάρκεια της εργασίας, επαναλαμβανόμενη οσφυϊκή ραχιαλγία και σπάνια (1-2 φορές το χρόνο) κρυολογήματα (αμυγδαλίτιδα, οξείες αναπνευστικές λοιμώξεις, εστιακή πνευμονία). Για τις ασθένειες αυτές, τα τελευταία 6 χρόνια έχει επανειλημμένα λάβει από του στόματος analgin, βραχυπρόθεσμα και παρατεταμένα σουλφανιλαμίδια, ερυθρομυκίνη. παρεντερική αναλγησία, βιταμίνες Β, πενικιλλίνη, στρεπτομυκίνη, τετραλεόνη, κτλ. σε μη υπολογιζόμενες ποσότητες, καθώς και μερικούς άλλους συμπτωματικούς παράγοντες (αποχρεμπτικό, αλοιφή Βισνέβσκι, νοβοκαϊνη, κλπ.).
Μετά από 3 χρόνια από την έναρξη αυτής της θεραπείας με επαναλαμβανόμενη ενδομυϊκή χορήγηση βιταμίνης Β1, προέκυψε αναφυλακτικό σοκ μέτριας σοβαρότητας. Μετά από αυτό, οι βιταμίνες αυτής της ομάδας δεν είχαν συνταγογραφηθεί πλέον.
Μετά από άλλα 2 χρόνια, η θεραπεία της οξείας αναπνευστικής νόσου με σουλφοναμίδια περιπλέκεται από δερματίτιδα, πυρετό, λευκοπενία (3200), ηωσινοφιλία (16%) και το πρώτο βρογχοσπαστικό σύνδρομο με τη μορφή ξηρού συριγμού στους πνεύμονες. Διαγνωσμένη με δερματίτιδα φαρμάκων. Η λήψη σουλφοναμιδίων διακόπτεται. Η θεραπεία του ασθενούς συνεχίστηκε με διφαινυδραμίνη και ερυθρομυκίνη, 250.000 μονάδες 4 φορές την ημέρα. Την 5η ημέρα της θεραπείας αυτής, ο ασθενής αντιμετώπισε για πρώτη φορά επίθεση βρογχικού άσθματος. Από τότε, χωρίς επαρκή εκτίμηση των συνθηκών ανάπτυξης του σπαστικού συνδρόμου και των σχετικών συμπτωμάτων, ο ασθενής διαγιγνώσκεται με βρογχικό άσθμα μολυσματικής αλλεργικής αιτιολογίας. Εργάστηκε επιθετικά με αντι-μολυσματικούς παράγοντες, αλλά δεν υπήρξε καμία επίδραση. Οι επιθέσεις άσθματος έχουν γίνει συχνές και παρατεταμένες. Ο ασθενής είχε συνταγογραφηθεί στεροειδών ορμονών που ανακούφισαν την κατάστασή του, αλλά δεν σταμάτησαν την ασθένεια. Έξι μήνες αργότερα, ο ασθενής μεταφέρθηκε στην αναπηρία της Ομάδας ΙΙ και έξι μήνες αργότερα, κατά τη διάρκεια της επιδείνωσης του άσθματος και της επίμονης χρήσης φαρμάκων κατά του άσθματος χωρίς να ληφθεί υπόψη ο αριθμός τους, ο ασθενής πέθανε ξαφνικά.
Μία παθολογική μελέτη αποκάλυψε σημεία εμφυσήματος, βρογχόσπασμου και συστηματικής αγγειίτιδας των πνευμονικών αγγείων.
Έτσι, σε ένα 28χρονο ασθενή που είχε υποστεί αναφυλακτικό σοκ στο παρελθόν, το βρογχικό άσθμα συνέβη κατά τη διάρκεια της θεραπείας μιας οξείας αναπνευστικής νόσου με σουλφανιλαμίδη, βιολογικά ενεργά και εξαιρετικά αντιγονικά φάρμακα ταυτόχρονα με άλλες εκδηλώσεις της νόσου του φαρμάκου (δερματίτιδα, μεταβολές αίματος και πυρετού). Σε τέτοιες περιπτώσεις, το βρογχικό άσθμα, ξεκινώντας ως αλλεργικό φάρμακο, αποκτά μια παρατεταμένη και ανθεκτική στη θεραπεία κατά της ασθματικής θεραπείας. Η σωστή διάγνωση σε τέτοιους ασθενείς, όταν οι εκδηλώσεις μιας νόσου φαρμάκου συνδυάζονται με μολυσματική οξεία ή χρόνια διαδικασία, μπορεί να διαπιστωθεί μόνο με μια εμπεριστατωμένη ανάλυση των χαρακτηριστικών της πορείας τόσο των κύριων (μολυσματικών) όσο και των συναφών (μη μολυσματικών) ασθενειών.
Η αναγνώριση μιας ασθένειας φαρμάκου, με χαρακτηριστικό ιστορικό και τυπικές κλινικές εκδηλώσεις της νόσου, συνήθως δεν προκαλεί δυσκολίες. Η επιβεβαίωση της διάγνωσης σε τέτοιες περιπτώσεις είναι η αρκετά ταχεία εξαφάνιση όλων των εκδηλώσεών της όταν ακυρώνεται ένα ανεπαρκώς ανεκτό φάρμακο.
Οι νόσοι των φαρμάκων και άλλες εκδηλώσεις ανοσολογικής παθολογίας ιατρικής φύσεως συμβαίνουν, κατά κανόνα, σε ορισμένες χρονικές στιγμές - την 5η-9η ημέρα της θεραπείας της νόσου με φάρμακα αντιγόνου. Αυτή τη φορά απαιτείται συνήθως για την ευαισθητοποίηση του σώματος.
Μια ειδική ομάδα μεταξύ των PDLs είναι περιπτώσεις εξαιρετικής ευαισθησίας (ή αντίστασης) του σώματος ατόμων στην πρώτη χορήγηση ορισμένων φαρμάκων - ιδιοσυγκρασία φαρμάκων. Όπως έχουν δείξει ειδικές μελέτες, η αιτία αυτής της ευαισθησίας είναι οι γενετικές ανωμαλίες στα βιοχημικά ή ενζυματικά συστήματα του σώματος, οδηγώντας σε μια απότομη παραβίαση του μεταβολισμού ορισμένων ουσιών, συμπεριλαμβανομένων των ναρκωτικών. Η ιδιοσυγκρασία του φαρμάκου, σε αντίθεση με την αλλεργία φαρμάκου, είναι μια ενζυματική παθολογία: δεν υπάρχουν αντισώματα στα φάρμακα σε τέτοια άτομα. Μέχρι σήμερα, είναι γνωστές περισσότερες από 50 κληρονομικές μεταβολικές ασθένειες, οι οποίες χαρακτηρίζονται από εξαιρετικά υψηλή ευαισθησία σε ορισμένα φάρμακα. Έτσι, η απουσία ή ανεπάρκεια του ενζύμου της καταλάσης προκαλεί υψηλή ευαισθησία στο υπεροξείδιο του υδρογόνου, στο σημείο εφαρμογής του οποίου σχηματίζεται νέκρωση και έλκη στο δέρμα και τις βλεννογόνες μεμβράνες. Η ανεπάρκεια του ενζύμου αφυδρογονάση γλυκόζης-6-φωσφορικού στα ερυθρά αιμοσφαίρια οδηγεί στην εμφάνιση αιμολυτικής αναιμίας με την εισαγωγή σουλφα-φαρμάκων και η απουσία χολινεστεράσης στον ορό μπορεί να οδηγήσει σε ξαφνική αναπνευστική ανακοπή κατά τη διάρκεια της αναισθησίας κλπ.
Δεν πρέπει να χρησιμοποιούνται ενδοδερμικές και υποδόριες δοκιμασίες αντοχής στα αντιβιοτικά λόγω των χαμηλών ενδείξεων και της ανασφάλειας τους.
Στην πρόληψη Το PDL είναι υψίστης σημασίας για τους ιατρικούς εργαζόμενους να τηρούν τους κανόνες για τη χρήση των φαρμάκων, καταρχήν μια σταθερή γνώση όλων των ιδιοτήτων και χαρακτηριστικών της δράσης των ναρκωτικών, λαμβάνοντας υπόψη το γεγονός ότι πολλά επώνυμα φάρμακα έχουν διαφορετικά ονόματα (συνώνυμα), ο αριθμός των οποίων σε μεμονωμένα φάρμακα φθάνει τα 80-100.
Πριν από την έναρξη φαρμακευτική αγωγή ο παραϊατρικός θα πρέπει να αμφισβητήσει προσεκτικά τον ασθενή, να διευκρινίσει ποια φάρμακα έλαβε πριν, την ποσότητα, τις μεθόδους χορήγησης και τις ανεπιθύμητες ενέργειες.
Είναι σημαντικό να περιοριστεί η ταυτόχρονη χρήση πολλών φαρμάκων και ο συνδυασμός της πρόσληψης τους με αλκοόλ. Είναι γνωστά περισσότερα από 20 φάρμακα των οποίων η χρήση στην κατανάλωση οδηγεί στην ανάπτυξη του PDL. Αυτά περιλαμβάνουν τα αντιυπερτασικά, τα στεροειδή, τα ηρεμιστικά, τα υπνωτικά, μερικούς αντιβακτηριακούς παράγοντες και τα αντιπηκτικά. Η τοξικότητα των υπνωτικών χαπιών αυξάνεται κατά 50% και η αποτελεσματικότητα των αντιδιαβητικών φαρμάκων μειώνεται σημαντικά αν ληφθούν ταυτόχρονα με το αλκοόλ.
Η πολυφαρμακίαση είναι απαράδεκτη - η ταυτόχρονη χορήγηση 6 ή περισσότερων φαρμάκων. Ταυτόχρονα, προσπαθούν να εξηγήσουν μια τέτοια πρακτική με τις απαιτήσεις της συνολικής θεραπείας. Εν τω μεταξύ, η πολυπλοκότητα της θεραπείας βασίζεται στη χρήση διαφόρων μεθόδων - θεραπευτική αγωγή, θεραπευτική διατροφή, φυσική αγωγή, κλιματική θεραπεία, φυσιοθεραπεία κλπ. Σε αυτό το σύστημα, τα φάρμακα συχνά δεν είναι όλα τα κύρια θεραπευτικά μέτρα. Είναι ιδιαίτερα απαραίτητο να περιοριστεί η υπερβολική άσκηση σε παιδιά.
Σε άτομα με ήδη αλλοιωμένη αντίδραση του σώματος ως αποτέλεσμα ασθενειών (βρογχικό άσθμα, ρευματισμούς, έκζεμα κλπ.) Ή με ένδειξη δυσανεξίας σε φάρμακα, η θεραπεία πρέπει να μελετηθεί προσεκτικά. Σε αυτούς τους ασθενείς, συχνά προκύπτουν παράδοξα και απρόβλεπτες καταστάσεις. Συνεπώς, η θεραπεία τους πρέπει πάντα να γίνεται υπό την άμεση επίβλεψη ενός γιατρού.
Είναι πολύ σημαντικό να περιοριστούν οι ενδείξεις για παρεντερική χορήγηση φαρμάκων, κυρίως συμπτωματικών - βιταμινών, φαρμάκων για πόνο και μερικών άλλων. Για τη χορήγηση φαρμάκων με αυτή τη μέθοδο πρέπει να υπάρχουν ορισμένες ενδείξεις: η απουσία άλλης οδού χορήγησης του φαρμάκου, όπως η ινσουλίνη ή η πενικιλίνη. ταχύτητα δράσης σε καταστάσεις που απειλούν τη ζωή, για παράδειγμα, η εισαγωγή αδρεναλίνης με πτώση της πίεσης ή στρεφθίνη στο οξύ πνευμονικό οίδημα. Η προφυλακτική χρήση αντιβιοτικών αναγνωρίζεται πλέον ως αδικαιολόγητη.
Με έγκαιρο και ακριβή τρόπο, σε περίπτωση ιστορικού και αρχείου εξωτερικών ασθενών, θα πρέπει να σημειώνονται πληροφορίες σχετικά με την ευαισθητοποίηση ορισμένων (και όχι όλων, όπως πιστεύεται μερικές φορές) ναρκωτικών, γενετικών ανωμαλιών κλπ.
Ένας σημαντικός ρόλος στην καταπολέμηση του PDL διαδραματίζει η σωστή διάγνωση οποιασδήποτε, ακόμη και ηπιότερης, ασθένειας, ορθολογικής θεραπείας, καθώς και η έγκαιρη ανίχνευση επιπλοκών που προκαλούνται από τη λήψη φαρμάκων. Είναι απαραίτητο να αναπτυχθεί η ικανότητα της σωστής εκτίμησης της κατάστασης του ασθενούς και η σωστή στάση απέναντι στην επιλογή επαρκούς (και όχι υπερβολικής) θεραπείας ανάλογα με τη φάση της νόσου και την κατάσταση του ασθενούς. Είναι επίσης απαραίτητο να ακυρώσετε τα φάρμακα εγκαίρως, αποτρέποντας την υπερβολικά μεγάλη χορήγηση τους. Πρέπει να υπενθυμίσουμε ότι η έγκαιρη διακοπή της θεραπείας είναι η ίδια ιατρική πράξη με τον σκοπό της στις περιπτώσεις που φαίνονται.
Έτσι, όταν χρησιμοποιούν σύγχρονα φάρμακα, συμπεριλαμβανομένων των αντιβιοτικών, εκτός από την παρακολούθηση της δοσολογίας, του χρόνου θεραπείας και των μεθόδων χορήγησης φαρμάκων, ο ιατρός πρέπει να αιτιολογεί τις ενδείξεις χορήγησης, λαμβανομένων υπόψη των αντενδείξεων και της ατομικής ευαισθησίας των ασθενών στα συνταγογραφούμενα φάρμακα. Σε αυτή την περίπτωση, το όφελος των φαρμάκων που χρησιμοποιούνται θα είναι μέγιστο και οι ανεπιθύμητες συνέπειες θα ελαχιστοποιηθούν.