A hisztamin és a patofiziológiájaH 1hisztamin receptorok
A hisztamin és annak hatása a H1 receptorokon keresztül
Az emberben a H 1 receptorok stimulálása a simaizom tónusának, az érér permeabilitásának, a viszketés megjelenésének, az atrioventrikuláris vezetőképesség lelassulásának, tachycardiának, a légutakba beidegző vagus idegágak aktiválásának, növeli a cGMP szintjét, növeli a prosztaglandinok képződését stb. A táblázatban. A 19-1 lokalizáció látható H 1receptorok és a hisztamin hatása, melyen keresztül közvetítik őket.
19-1. Táblázat.lokalizáció H 1receptorok és a hisztamin hatása, melyen keresztül közvetítik őket
A hisztamin szerepe az allergia patogenezisében
A hisztamin vezető szerepet játszik az atópiás szindróma kialakulásában. Az IgE által közvetített allergiás reakciók során nagy mennyiségű hisztamin jut be a szövetekbe a hízósejtekből, és a következő hatások előidézését okozza a H 1 receptoroknak való kitettség révén.
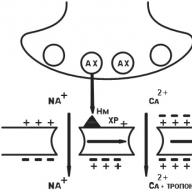
A nagy erek, a hörgők és a belek simaizomzatában a H 1 receptorok aktiválása megváltoztatja a Gp fehérje konformációját, ami viszont a foszfolipáz C aktivációjához vezet, amely katalizálja az inozitol-difoszfát hidrolízisét inozitol-trifoszfáttá és diacil-glicerinné. Az inozitol-trifoszfát koncentrációjának növekedése kalciumcsatornák megnyitásához vezet az EPR-ben ("kalcium depó"), ami kalcium felszabadulását idézi elő a citoplazmában, és növeli annak koncentrációját a sejtben. Ez a miozin könnyű láncainak kalcium / kalmodulin-függő kináz aktiválásához vezet, és ennek megfelelően a simaizomsejtek csökkentéséhez. Egy kísérletben a hisztamin a légcső simaizmok kétfázisú összehúzódását idézi elő, amely gyors fázisú összehúzódást és lassú tonikus komponenst tartalmaz. A kísérletek azt mutatták, hogy ezen simaizmok gyors összehúzódási fázisa az intracelluláris kalciumtól függ, míg a lassú az extracelluláris kalcium bejutásától olyan lassú kalciumcsatornákon keresztül, amelyeket a kalcium antagonisták nem blokkolnak. A H1 receptorokon keresztül hatva a hisztamin csökkenti a légzőrendszer simaizomjait, ideértve a hörgőt is. Több hisztamin H 1 receptor van a felső légutakban, mint az alsóban, ami szignifikáns a hörgőgörcs súlyosságában a hörgőkben a hisztamin ezen receptorokkal való kölcsönhatása során. A hisztamin a bronchus obstrukcióját indukálja közvetlen befolyás a légúti simaizmokba, hisztamin H 1 receptorokkal reagálva. Ezenkívül a H1 receptorokon keresztül a hisztamin növeli a folyadék és az elektrolitok szekrécióját a légutakban és fokozza a nyálkahártya termelést és a légutak ödémáját. A hörgőasztmában szenvedő betegek százszor érzékenyebbek a hisztaminra, mint az egészséges egyének, amikor hisztamin provokációs tesztet végeznek.
A kisméretű erek (kapilláris utáni venulák) endotéliumában a hisztamin értágító hatását a H1 receptorok közvetítik a reagin típusú allergiás reakciók során (a venulák simaizomsejtjeinek H2 receptoraion, az adenilát-cikláz útvonalon keresztül). A H1 receptorok aktiválása (a foszfolipáz útvonal mentén) az intracelluláris kalciumszint emelkedéséhez vezet, amely a diacil-glicerinnel együtt aktiválja a foszfolipáz A2-et, és az alábbi hatásokat okozza.
Az endotélium-relaxáló faktor helyi felszabadulása. Behatol a szomszédos simaizomsejtekbe és aktiválja a guanilát-ciklázt. Ennek eredményeként növekszik a cGMP-t aktiváló cGMP-függő protein-kináz koncentrációja, ami az intracelluláris kalcium csökkenéséhez vezet. A kalciumszint és a cGMP szint egyidejű csökkenésével a kapilláris utáni venulák simaizomsejtjei ellazulnak, ami ödéma és eritéma kialakulásához vezet.
A foszfolipáz A2 aktiválásakor megnő a prosztaglandinok, elsősorban a prosztaciklin értágító anyag szintézise, \u200b\u200bami szintén hozzájárul az ödéma és eritéma kialakulásához.
Az antihisztaminok osztályozása
Az antihisztaminok számos osztályozása (hisztamin H1 receptor blokkolók) létezik, bár egyik sem általánosan elfogadott. Az egyik legnépszerűbb osztályozás szerint antihisztaminok a teremtés idején az I. és a II. generáció gyógyszereire oszlanak. Az I. generációs gyógyszereket szedátoroknak is nevezzük (a domináns mellékhatás alapján), szemben a második nemzedék nem-sedative gyógyszereivel. Az első generációs antihisztaminok a következők: difenhidramin (difenhidramin *), prometazin (diprazin *, pipolfen *), Clemastine, klór-piramin (suprastin *), chifenadine (fenkarol *), szekifenadin (bikarfen *). II. Generációs antihisztaminok: terfenadin *, asztemizol *, cetirizin, loratadin, ebastin, ciproheptadin, oxatomid * 9, azelastin, acrivastine, mebhydroline, dimetinden.
Jelenleg szokásos az antihisztaminok III generációjának elkülönítése. Alapvetően új gyógyszereket - aktív metabolitokat - foglal magában, amelyek mellett a magas antihisztamin aktivitás, a nyugtató hatás hiánya és a második generációs gyógyszerek jellemző kardiotoxikus hatása is jellemző. A fexofenadint (telfast *), a desloratadint az antihisztaminok harmadik generációjának nevezik.
Ezen túlmenően az antihisztaminok kémiai szerkezete több csoportra oszlik (etanolaminok, etilén-diaminok, alkilaminok, alfacarbolin-származékok, kinuklidin, fenotiazin *, piperazin * és piperidin *).
Az antihisztaminok hatásmechanizmusa és főbb farmakodinámiás hatásai
Leggyakrabban használt antihisztaminok specifikus farmakológiai tulajdonságokkal rendelkezik, amelyek különálló csoportként jellemzik őket. Ezek a következő hatásokat tartalmazzák: antipruritikus, dekongesztív, antispastikus, antikolinerg, antiserotonin, nyugtató és helyi érzéstelenítés, valamint a hisztamin által kiváltott hörgőgörcs megelőzése.
Az antihisztaminok a hisztamin H1 receptorok antagonistái, és ezek receptorokkal szembeni affinitása szignifikánsan alacsonyabb, mint a hisztaminé (19-2. Táblázat). Ezért ezek a gyógyszerek nem képesek kiszorítani a receptorhoz kapcsolódó hisztaminot, csak blokkolják a ki nem foglalt vagy felszabadult receptorokat.
19-2. Táblázat.Az antihisztaminok összehasonlító hatékonysága a blokád mértékétől függően H 1hisztamin receptorok
 Ennek megfelelően a blokkolók H 1a hisztamin receptorok a leghatékonyabbak a megelőzésben allergiás reakciók Azonnali típusú, és kialakult reakció esetén megakadályozható a hisztamin új adagjainak felszabadulása. Az antihisztaminok receptorokhoz való kötődése visszafordítható, és a blokkolt receptorok száma közvetlenül arányos a gyógyszer koncentrációjával a receptor helyén.
Ennek megfelelően a blokkolók H 1a hisztamin receptorok a leghatékonyabbak a megelőzésben allergiás reakciók Azonnali típusú, és kialakult reakció esetén megakadályozható a hisztamin új adagjainak felszabadulása. Az antihisztaminok receptorokhoz való kötődése visszafordítható, és a blokkolt receptorok száma közvetlenül arányos a gyógyszer koncentrációjával a receptor helyén.
Az antihisztaminok molekuláris hatásmechanizmusát az alábbiak szerint ábrázolhatjuk: a H1 receptor blokádja - a foszfoinositid út blokádja a sejtben - a hisztamin hatásainak blokkolása. A gyógyszerek kötődése a hisztamin H 1 receptorral receptor blokádhoz vezet, azaz befolyásolja a hisztamin receptorhoz történő kötődését és a kaszkád elindítását a sejtben a foszfoinositid útvonal mentén. Így az antihisztamin gyógyszereknek a receptorhoz történő kötődése lelassítja a foszfolipáz C aktivációját, ami csökkenti az inozit-trifoszfát és a diacil-glicerin képződését a foszfatidil-inozitból, és ennek eredményeként lecsökken a kalcium felszabadulása az intracelluláris depókból. A különböző típusú sejtekben az intracelluláris organellákból a citoplazmába történő kalcium felszabadulásának csökkenése az aktivált enzimek arányának csökkenéséhez vezet, amelyek ezekben a sejtekben a hisztamin hatásait közvetítik. A hörgők simaizmokban (valamint a gyomor-bél traktusban és a nagy erekben) a miozin könnyű láncok kalcium-kalmodulin-függő kinázának aktiválása lelassul. Ez megakadályozza a hisztamin által kiváltott simaizom-összehúzódást, különösen asztmás betegekben. A hörgőasztma esetében azonban a hisztamin koncentrációja a tüdőszövetben olyan magas, hogy a modern N1-blokkolók nem képesek blokkolni a hisztaminnak a hörgőkre gyakorolt \u200b\u200bhatását e mechanizmus révén. Az összes kapszula utáni venula endoteliális sejtjében az antihisztaminok gátolják a hisztamin (közvetlenül és prosztaglandinokon keresztül) érrendszeri hatását a helyi és általános allergiás reakciók során (a hisztamin a simaizomsejtek hisztamin H 2 receptorán keresztül is hat.
venule az adenilát-cikláz út mentén). Ezekben a sejtekben a hisztamin H 1 receptorok blokkolása megakadályozza az intracelluláris kalciumszintek emelkedését, végül lelassítja a foszfolipáz A2 aktiválódását, ami a következő hatások kialakulásához vezet:
Az endotélium-relaxáló faktor helyi felszabadulásának lelassulása, amely behatol a szomszédos simaizomsejtekbe és aktiválja a guanilát-ciklázt. A guanilát-cikláz-aktiváció gátlása csökkenti a cGMP koncentrációját, majd az aktivált cGMP-függő protein-kináz frakciója csökken, ami megakadályozza a kalciumszint csökkenését. Ugyanakkor a kalcium- és cGMP-szint normalizálása megakadályozza a kapilláris utáni venulák simaizomsejtjeinek relaxációját, vagyis megakadályozza a hisztamin által okozott ödéma és eritéma kialakulását;
A foszfolipáz A2 aktivált frakciójának csökkenése és a prosztaglandinok (elsősorban prosztaciklin) szintézisének csökkenése blokkolja az értágítást, amely megakadályozza a hisztamin által okozott ödéma és eritéma kialakulását a második hatásmechanizmusuk révén ezen sejteken.
Az antihisztaminok hatásmechanizmusa alapján ezeket a gyógyszereket kell felírni a reagin típusú allergiás reakciók megelőzése érdekében. Ezeknek a fejlett allergiás reakcióval járó gyógyszerek kinevezése kevésbé hatékony, mivel nem szüntetik meg a kialakult allergia tüneteit, de megakadályozzák megjelenésüket. A hisztamin H 1 receptor blokkolók megakadályozzák a hörgők simaizomjának reakcióját a hisztaminnal, csökkentik a viszketést és megakadályozzák a kis erek tágulását és a hisztamin által közvetített permeabilitását.
Az antihisztaminok farmakokinetikája
Az első generációs hisztamin H 1 receptor blokkolók farmakokinetikája alapvetően különbözik a második generációs gyógyszerek farmakokinetikájától (19-3. Táblázat).
Az első generációs antihisztaminok áthatolása a BBB-n keresztül kifejezett nyugtató hatás megjelenéséhez vezet, amelyet e csoport gyógyszereinek jelentős hátrányának tekintnek, és jelentősen korlátozzák azok használatát.
A II. Generációs antihisztaminokat relatív hidrofilitás jellemzi, ezért nem hatolnak át a BBB-be, és ezért nem okoznak nyugtató hatást. Ismeretes, hogy az asztemizol * 80% -a választódik ki az utolsó adag beadása után 14 nappal, a terfenadin * pedig 12 nap elteltével.
A difenhidramin kifejezett ionizációja fiziológiai pH-értékek mellett és aktív, nem-specifikus kölcsönhatás a szérummal
az orális albumin meghatározza annak hatását a különféle szövetekben található hisztamin H 1 receptorokra, ami e gyógyszer meglehetősen kifejezett mellékhatásainak vezet. A vérplazmában a gyógyszerek maximális koncentrációját 4 órával az alkalmazásuk után meghatározzák, és egyenlő 75-90 ng / l-vel (50 mg-os dózis esetén). Az eliminációs felezési idő 7 óra.
A Clemastine csúcskoncentrációja 3-5 óra múlva érhető el egyszeri 2 mg-os orális adag után. Az eliminációs felezési idő 4-6 óra.
A terfenadint * gyorsan felszívja a lenyelés. Metabolizálódik a májban. A maximális koncentrációt a szövetekben a gyógyszer bevétele után 0,5-1-2 óra múlva határozzák meg, a felezési ideje a
A változatlan asztemizol * maximális szintjét a gyógyszer bevétele után 1-4 órán belül kell megállapítani. Az étel 60% -kal csökkenti az asztemizol * felszívódását. A gyógyszerek maximális koncentrációja a vérben egyetlen orális adagolás mellett 1 óra múlva következik be, a gyógyszer felezési ideje 104 óra, aktív metabolitjai a hidroxi-sztemtemizol és a norastemizol. Az asztemizol * kis mennyiségben átjut a placentán az anyatejbe.
Az oxatomid * maximális koncentrációját a vérben az alkalmazás után 2–4 órával meghatározzák. Az eliminációs felezési idő 32-48 óra, amelynek fő metabolikus útja az aromás hidroxiláció és a nitrogén oxidatív dealkilációja. A felszívódott gyógyszer 76% -a kötődik a plazma albuminhoz, 5-15% -a kiválasztódik az anyatejbe.
19-3. TáblázatEgyes antihisztaminok farmakokinetikai paraméterei
 A vér cetirizin maximális szintjét (0,3 μg / ml) 30-60 perccel meghatározzák, miután ezt a gyógyszert 10 mg-os adagban bevették. vese
A vér cetirizin maximális szintjét (0,3 μg / ml) 30-60 perccel meghatározzák, miután ezt a gyógyszert 10 mg-os adagban bevették. vese
a cetirizin clearance-e 30 mg / perc, a felezési ideje körülbelül 9 óra, a gyógyszer stabilan kötődik a vérfehérjékhez.
Az acrivastin csúcskoncentrációja a plazmában az alkalmazás után 1,4–2 órával érhető el. A felezési idő 1,5-1,7 óra, a gyógyszer változatlan formában kétharmadát a vesék választják ki.
A loratadin jól felszívódik az emésztőrendszerben, 15 perc elteltével meghatározódik a vérplazmában. Az étel nem befolyásolja a gyógyszerek felszívódásának mértékét. A gyógyszer felezési ideje 24 óra.
1. generációs antihisztaminok
A hisztamin I generációs H1 receptorok blokkolóit illetően néhány jellemző jellemző.
Nyugtató hatás.Az első generáció legtöbb antihisztaminja, amely könnyen feloldódik a lipidekben, jól behatol a BBB-n és kötődik az agy H1 receptoraihoz. Nyilvánvaló, hogy egy nyugtató hatás alakul ki a központi szerotonin és m-kolinerg receptorok blokkolásával. A nyugtató hatás kifejlődésének mértéke közepesen súlyosig változik, és fokozódik, ha alkohollal és pszichotróp gyógyszerekkel kombinálják. Néhány ebbe a csoportba tartozó gyógyszert altatókként használnak (doxil-amin). Ritkán a szedálás helyett pszichomotoros agitáció fordul elő (gyakrabban mérsékelt terápiás dózisban gyermekeknél és magas toxikus dózisnál felnőtteknél). A gyógyszerek nyugtató hatása miatt a figyelmet igénylő munka ideje alatt nem használhatók. A hisztamin I generáció összes H1 receptor blokkolója erősíti a nyugtató és hipnotikus gyógyszerek, a narkotikus és nem narkotikus fájdalomcsillapítók, a monoamin-oxidáz inhibitorok és az alkohol hatásait.
Anxiolytikus hatásbenne rejlő hidroxizin. Ez a hatás valószínűleg az agy szubkortikális képződményeinek bizonyos részeinek aktivitásának a hidroxi-zinnel történő elnyomása miatt jön létre.
Atropinszerű hatás.Ez a hatás az m-kolinerg receptorok blokkolásával jár, amelyek leginkább az etanolaminok és etilén-diaminok. Szájszárazság, húgyvisszatartás, székrekedés, tachikardia és látáskárosodás jellemzőek. Nem allergiás nátha ezen gyógyszerek hatékonysága növekszik az m-kolinerg receptorok blokkolása miatt. A bronchialis obstrukció azonban növelhető a köpet viszkozitásának növekedése miatt, ami veszélyes a hörgő asztmában. Az I. generációs hisztamin H 1 receptor blokkolók súlyosbíthatják a glaukómát és akut vizeletvisszatartást okozhatnak a prosztata adenómában.
Antiemetikus és pumpáló hatás.Ezek a hatások ezen gyógyszerek központi m-antikolinerg hatásával is összefügghetnek. Difenhidramin, prometazin, ciklizin *, mekli-
a zine * csökkenti a vestibularis receptorok stimulációját és gátolja a labirintus működését, ezért mozgásbetegség esetén használható.
Egyes hisztamin H 1 receptor blokkolók csökkentik a parkinsonizmus tüneteit a központi m-kolinerg receptorok blokkolása miatt.
Köhögésgátló hatás.A difenhidramin legjellemzőbb tulajdonsága, hogy a medulla oblongata köhögési központjára gyakorolt \u200b\u200bközvetlen hatása révén valósul meg.
Antiserotonin hatás.A ciproheptadin rendelkezik a legjobban, így migrén kezelésére alkalmazzák.
Az 1-adrenalin receptorok blokkolásának perifériás értágítással járó hatása különösen a fenotiazin készítményekre jellemző. Ez átmeneti vérnyomáscsökkenéshez vezethet.
Helyi érzéstelenítésa hatás a legtöbb drog esetében jellemző ebben a csoportban. A difenhidramin és a prometazin helyi érzéstelenítésének hatása erősebb, mint a novokaiiné *.
tachyphylaxis- az antihisztamin hatás csökkenése hosszabb ideig történő alkalmazás esetén, amely megerősíti, hogy 2-3 hetente váltakozó gyógyszerek szükségesek.
A hisztamin I generáció H 1 blokkolóinak farmakodinámiája
Az I. generáció hisztamin I generációjának összes blokkolója lipofil, és a hisztamin H 1 receptorokon kívül blokkolja az m-kolinerg receptorokat és a szerotonin receptorokat is.
A hisztamin-receptor blokkolók felírásakor figyelembe kell venni az allergiás folyamat fázisát. A hisztamin receptorok hisztamin H 1 blokkolóit elsősorban a kórokozási változások megelőzésére kell alkalmazni abban az esetben, ha a beteg várhatóan találkozik allergénnel.
Az első generációs hisztamin H1 receptor blokkolók nem befolyásolják a hisztamin szintézist. Magas koncentrációban ezek a gyógyszerek okozhatnak hízósejtek degranulációját és a hisztamin kilépését tőlük. A hisztamin H 1 receptor blokkolók sokkal hatékonyabbak a hisztamin hatásának megakadályozásában, mint annak hatásainak kiküszöbölésében. Ezek a gyógyszerek gátolják a hörgők simaizmok reakcióját a hisztaminnal, csökkentik a viszketést, megakadályozzák a vaszkuláris hisztamin kiterjedésének növekedését és növelik azok permeabilitását, és csökkentik az endokrin mirigyek szekrécióját. Bebizonyosodott, hogy a hisztamin I generáció H1 receptor blokkolóival közvetlen hörgőtágító hatása van, és ami a legfontosabb: megakadályozzák a hisztamin felszabadulását hízósejtekből és vér basofilekből, amelyet e gyógyszerek alkalmazásának alapjául számítanak.
profilaktikus szerekként. Terápiás adagokban nem befolyásolják szignifikánsan a szív-érrendszert. Kényszerített intravénás alkalmazás esetén a vérnyomás csökkenését okozhatják.
A hisztamin I generáció H1 receptor blokkolói hatékonyak az allergiás rhinitis (hatékonyság kb. 80%), kötőhártya-gyulladás, viszketés, dermatitis és urticaria, angioödéma, egyes ekcéma, anafilaxiás sokk, hipotermia okozta ödéma megelőzésében és kezelésében. Az első generációs hisztamin H 1 receptor blokkolókat szimpatomimetikumokkal együtt alkalmazzák allergiás rhinorrhea esetén. A piperazin * és a fenotiazin * származékait megelőzik a hirtelen mozgások által okozott hányinger, hányás és szédülés, Meniere-kór, érzéstelenítés utáni hányás, sugárbetegség és reggeli hányás terhes nőkben.
Ezeknek a gyógyszereknek a helyi alkalmazása során figyelembe veszik a gyulladásgátló, érzéstelenítő és fájdalomcsillapító hatásaikat. Nem ajánlott hosszú ideig ezeket használni, mivel sokuk túlérzékenységet okozhat és fényérzékenyítő hatású.
Az első generációs hisztamin I-blokkolók farmakokinetikája
A hisztamin I generáció H1 receptor blokkolói rövid időn belül különböznek a második generációs gyógyszerektől a klinikai hatás viszonylag gyors megjelenésével. Ezeknek a gyógyszereknek a hatása átlagosan 30 perccel a gyógyszer bevétele után, és a csúcsot 1-2 órán belül eléri. Az első generációs antihisztaminok hatásának időtartama 4-12 óra. Az első generációs antihisztaminok klinikai hatásának rövid időtartama elsősorban a gyors metabolizmus és kiválasztás a vesén keresztül.
Az első generációs hisztamin H 1 receptor blokkolók többsége jól felszívódik az emésztőrendszerben. Ezek a gyógyszerek behatolnak a BBB-be, a placentába, és átjutnak az anyatejbe. Ezen gyógyszerek legnagyobb koncentrációja a tüdőben, a májban, az agyban, a vesékben, a lépben és az izmokban található.
A hisztamin I generáció H1 receptorának legtöbb blokkolója a májban metabolizálódik 70-90% -kal. Mikroszomális enzimeket indukálnak, amelyek mikor hosszan tartó használat csökkentheti gyógyászati \u200b\u200bhatását, valamint más gyógyszerek hatását. Számos antihisztamin metabolitja 24 órán belül ürül a vizelettel, és csak kis mennyiségben nem változik.
Mellékhatások és ellenjavallatok
A hisztamin I generáció H 1 receptor blokkolóinak által okozott mellékhatásokat a táblázat tartalmazza. 19-4.
19-4. Táblázat.Az első generációs antihisztaminok nem kívánt gyógyszerreakciói
 A hisztamin H 1 receptor blokkolók nagy adagjai agitációt és rohamokat okozhatnak, különösen gyermekeknél. Ezekkel a tünetekkel a barbiturátok nem használhatók, mivel ez additív hatást és a légzőközpont jelentős gátlását fogja eredményezni. A ciklizin * és a klórciklisin * teratogén hatással rendelkezik, így terhes nőknél nem alkalmazhatók hányáshoz.
A hisztamin H 1 receptor blokkolók nagy adagjai agitációt és rohamokat okozhatnak, különösen gyermekeknél. Ezekkel a tünetekkel a barbiturátok nem használhatók, mivel ez additív hatást és a légzőközpont jelentős gátlását fogja eredményezni. A ciklizin * és a klórciklisin * teratogén hatással rendelkezik, így terhes nőknél nem alkalmazhatók hányáshoz.
Gyógyszerkölcsönhatások
Az első generációs hisztamin H1 receptor blokkolók potencírozzák a kábítószer-fájdalomcsillapítók, etanol, altatók, trankvilizátorok hatásait. Fokozhatja a gyermekek központi idegrendszeri stimulánsának hatását. Hosszú távú alkalmazásukkal ezek a gyógyszerek csökkentik a szteroidok, antikoagulánsok, fenilbutazon (butadion *) és más, a májban metabolizálódó gyógyszerek hatékonyságát. Az antikolinerg szerekkel történő együttes alkalmazásuk hatásaik túlzott növekedéséhez vezethetnek. A MAO-gátlók fokozza az antihisztaminok hatását. Néhány első generációs gyógyszer fokozza az adrenalin és a norepinefrin hatását a szív- és érrendszerre. Az hisztamin I generáció H1 receptor blokkolóit az allergiák klinikai tüneteinek, különösen az atópiás hörgő asztmát kísérő rhinitisének megelőzésére írják elő anafilaxiás sokk enyhítésére.
antihisztaminok gyógyszerek II. És III. Generáció
A második generációs gyógyszerek közé tartozik a terfenadin *, az asztemizol *, a cetirizin, a mekvipazin *, a fexofenadin, a loratadin, az ebastin és a hisztamin H1 receptor blokkolók harmadik generációja - a fexofenadin (telfast *).
A hisztamin II és III generációs H1 receptorok blokkolóinak a következő tulajdonságai különböztethetők meg:
Magas specifitás és nagy affinitás a hisztamin H 1 receptorokkal szemben, nincs hatással a szerotonin és az m-kolinerg receptorokra;
A klinikai hatás és a hatás időtartamának gyors megnyilvánulása, amelyet általában magas szintű fehérjekötődés, a gyógyszer vagy metabolitjának a szervezetben történő kumulációja és a késleltetett elimináció eredményezi;
Minimális szedáció, ha gyógyszereket terápiás adagokban használnak néhány betegnél mérsékelt álmosság alakulhat ki, ami ritkán okozza a gyógyszer abbahagyását;
Tachyphylaxia hiánya hosszan tartó alkalmazás esetén;
Az a képesség, hogy blokkolja a szív vezetőrendszerének sejtjeinek káliumcsatornáit, ami az intervallum meghosszabbításával jár Q-Tés a szív ritmusának megsértése (pirouette típusú kamrai tachikardia).
A táblázatban. A 19-5. Ábrák összehasonlító tulajdonságot mutatnak a hisztamin II generációs H1 receptorok egyes blokkolóival szemben.
19-5. TáblázatA H1 receptor hisztamin II generációs blokkolók összehasonlító jellemzői
 Az asztal vége. 19-5
Az asztal vége. 19-5
 A hisztamin II generáció H-receptor blokkolóinak farmakodinámiája
A hisztamin II generáció H-receptor blokkolóinak farmakodinámiája
Az asztemizol * és a terfenadin * nem mutat kolin- és β-blokkoló hatást. Az asztemizol * csak nagy adagokban blokkolja az α-adreno- és szerotonin receptorokat. A gén II hisztamin H 1 receptor blokkolói gyenge terápiás hatást gyakorolnak a hörgő asztmában, mivel nemcsak a hisztamin, hanem a leukotriének, a vérlemezke aktiválási faktor, a citokinek és a betegség kialakulását okozó más mediátorok is érintik a hörgők és a hörgőmirigyek simaizmát. Kizárólag hisztamin H1 receptor blokkolók használata nem garantálja az allergiás genezis bronchospasmusának teljes megkönnyebbülését.
A hisztamin II generáció H1 receptor blokkolóinak farmakokinetikájaAz összes II. Generációs hisztamin H 1 receptor blokkoló hosszú ideig (24-48 óra) hat, és a hatás kifejlődésének ideje kicsi - 30-60 perc. Az asztemizol * körülbelül 80% -a ürül 14 nappal az utolsó adag után, és a terfenadin * 12 nap után. Ezeknek a gyógyszereknek a kumulatív hatása - a központi idegrendszer működésének megváltoztatása nélkül - lehetővé teszi széles körű felhasználását járóbeteg-gyakorlatban pollinosis, urticaria, rhinitis, neurodermatitis stb. A II. Generációs hisztamin H1 receptor blokkolókat bronchiális asztmában szenvedő betegek kezelésére alkalmazzák, egyedi adag kiválasztásával.
A második generációs hisztamin H 1 receptor blokkolói esetében a blokk által kiváltott kardiotoxikus hatás
a cardiomyocyták káliumcsatornáit, és az intervallum meghosszabbításával fejezik ki Q-Tés aritmia egy elektrokardiogramon.
Ennek a mellékhatásnak a kockázata növekszik az antihisztaminok kombinációjával a citokróm P-450 3A4 izoenzim gátlóival (1.3. Függelék): gombaellenes gyógyszerek (ketokonazol és intrakonazol *), makrolidok (eritromicin, oleandomicin és klaritromicin-metrolin-fluorin-etoxin-tromino-trinometrin-etoxin-etoxin-tricin-etoxi-tricin-etoxin-etoxin-etoxin-etoxin-etoxin-tricin-etoxin , grapefruit juice alkalmazásával, valamint súlyos károsodott májműködésű betegek esetén. A fenti makrolidok asztemizollal * és terfenadinnel * együttes használata az esetek 10% -ában kardiotoxikus hatást eredményez, amely az intervallum meghosszabbításával jár. Q-T.Az azitromicin és a diritromicin * makrolidok, amelyek nem gátolják a 3A4 izoenzimet, és ezért nem okoznak hosszabb intervallumot Q-Tmiközben a második generációs hisztamin H 1 receptorokat blokkolókkal veszi.
IV Smolenov, N.A. Smirnov
Klinikai Farmakológiai Tanszék, Volgogradi Orvostudományi Akadémia
Az elmúlt években jelentősen megnőtt az allergiás betegségek és reakciók gyakorisága és súlyossága. Ennek oka a környezetszennyezés, az ózonkoncentráció növekedése és az emberek életmódjának megváltozása. Az atópiás asztmában, allergiás rhinitisben és az atópiás dermatitisben szenvedő betegek kezelésének költségei szintén jelentősen növekednek. Ezek a állapotok általában nem veszélyeztetik az életet, de aktív terápiás beavatkozást igényelnek, amelynek hatékonynak, biztonságosnak és a betegek által jól tolerálhatónak kell lennie.
Az allergiás reakciók kialakulásában jelentős szerepet játszanak a különféle kémiai szerkezetek mediátorjai - biogén aminok (hisztamin, szerotonin), leukotriének, prosztaglandinok, kininek, kemotoxikus faktorok, kationos fehérjék stb. Az utóbbi években új, meditációt gátló gyógyszereket szintetizáltak és teszteltek - a leukotrién receptorok antagonistái. (zafirlukast, montelukaszt), 5-lipoxigenáz inhibitorok (zeliuton), anthemhemotoxikus szerek. Az antihisztamin hatású gyógyszerek azonban a klinikai gyakorlatban a legszélesebb körben alkalmazhatók.
Az antihisztaminok alkalmazhatóságának lehetősége különféle allergiás betegségek esetén (csalánkiütés, atópiás dermatitisz, allergiás nátha és kötőhártya-gyulladás, allergiás gastropathia) a hisztamin sokféle hatásának köszönhető. Ez a mediátor hatással lehet a légzőrendszerre (az orr nyálkahártyájának duzzanatára, hörgőgörcsre, nyálkahártya túlzott szekréciójára), a bőrre (viszketés, hólyag-hiperemikus reakció), a gyomor-bél traktusra (bélkólika, gyomor szekréció stimulálása) és a szív-érrendszerre (kapillárisok kiszélesedése) erek, fokozott érrendszeri permeabilitás, hipotenzió, szívritmuszavar), simaizmok (görcs).
Az első olyan gyógyszereket, amelyek versenyképes módon blokkolják a hisztamin receptorokat, 1947-ben vezették be a klinikai gyakorlatba. Azokat a gyógyszereket, amelyek a célszervek H 1 receptorának szintjén versenyeznek a hisztaminnal, H 1 blokkolóknak, H 1 receptor blokkolóknak vagy antihisztaminoknak kell besorolni. Az ebbe az osztályba tartozó gyógyszerek gyengén befolyásolják a H 2 és H 3 receptorokat.
Az antihisztaminok gátolják a hisztamin endogén felszabadulásával kapcsolatos tüneteket, gátolják a hiperreaktivitás kialakulását, de nem befolyásolják az allergének szenzibilizáló hatását, és nem befolyásolják a nyálkahártyák eozinofilek általi beszivárgását. Az antihisztaminok késői adagolásakor, amikor az allergiás reakció már jelentősen kifejeződik, és a legtöbb hisztamin-receptor társul, ezeknek a gyógyszereknek a klinikai hatékonysága alacsony.
Az utóbbi évtizedekben olyan gyógyszereket hoztak létre, amelyek nemcsak a H1 receptorokat blokkolhatják, hanem kiegészítő hatást gyakorolnak az allergiás gyulladás folyamataira is. A modern antihisztaminok kiegészítő farmakodinámiás hatásainak alapja volt a három fő generációra történő felosztásuk (1. táblázat).
Az első generációs antihisztaminok hatékonyságát allergiás rhinoconjunctivitis, urticaria és más allergiás betegségek kezelésében már régóta bebizonyították. Bár ezek a gyógyszerek gyorsan (általában 15-30 percen belül) enyhítik az allergia tüneteit, legtöbbjüknek kifejezett nyugtató hatású, és az ajánlott adagokban nemkívánatos reakciókat okozhatnak, valamint kölcsönhatásba léphetnek más gyógyszerekkel és alkohollal. A nyugtató hatás annak köszönhető, hogy az első generációs antihisztaminok átjutnak a vér-agy gáton. Használatuk gastrointestinalis manifesztációk előfordulását is okozhatja: émelygés, hányás, székrekedés és hasmenés.
Jelenleg az első generációs antihisztaminokat főként az akut allergiás reakciók enyhítésére használják olyan helyzetekben, amikor az allergiás gyulladás korai szakaszában a reakciók dominálnak, és további allergiaellenes hatás jelenléte nem kötelező:
akut allergiás csalánkiütés;
anafilaxiás vagy anafilaktoid sokk, allergiás Quincke ödéma (parenterálisan, kiegészítő eszközként);
a gyógyszerek által okozott allergiás és ál-allergiás reakciók megelőzése és kezelése;
szezonális allergiás nátha (epizodikus tünetek vagy a pattanások időtartama)<2 недель);
ételekkel kapcsolatos akut allergiás reakciók;
szérumbetegség.
Néhány első generációs antihisztamin kifejezett antikolinerg hatású, és képes blokkolni a muszkarin kolinerg receptorokat. Emiatt az 1. generációs gyógyszerek a következő helyzetekben is hatékonyak lehetnek:
|
Az ARVI-val(antikolinerg hatású gyógyszereknek "száradó" hatása van a nyálkahártyákra): |
|
Fenilamin ( Avil); Fervex). Prometazin ( Pipolphen, Diprazin); Paracetamol + dextrometorfán ( Coldrex Nite). Klór-piramin ( Suprastin). klórfenamin; Paracetamol + aszkorbinsav ( Antigrippin); Paracetamol + pszeudoefedrin ( Theraflu, Antiflu); Biclotimol + fenilefrin ( Hexapneumine); Fenilpropanolamin ( CONTAC 400); + fenilpropanolamin + acetil-szalicilsav (HL-hideg). Difenhidramin ( Dimedrol). |
|
Köhögéscsillapításra: |
|
Difenhidramin ( Dimedrol) Prometazin ( Pipolphen, Diprazin) |
|
Az alvási rendellenességek javítására(javítja az elaludást, az alvás mélységét és minőségét, de a hatás legfeljebb 7-8 napig tarthat): |
|
Difenhidramin ( Dimedrol); Paracetamol ( Efferalgan éjszakai gondozás). Az étvágy serkentése: Ciproheptadin ( Peritol); Astemizole ( Histamal). |
|
A labirinitisz vagy a Meniere-kór okozta hányinger és szédülés megelőzésére, valamint a mozgási betegség megnyilvánulásainak csökkentésére: |
|
Difenhidramin ( Dimedrol) Prometazin ( Pipolphen, Diprazin) |
|
Terhes hányás kezelésére: |
|
Difenhidramin ( Dimedrol) |
|
A fájdalomcsillapítók és a helyi érzéstelenítők (szedálás, a litikus keverékek egyik alkotóeleme) hatásának fokozása: |
|
Difenhidramin ( Dimedrol) Prometazin ( Pipolphen, Diprazin) |
|
Kicsi vágások, égési sérülések, rovarcsípések kezelésére(a gyógyszerek helyileg történő alkalmazásának hatékonyságát nem szigorúan bebizonyították, a helyi irritáció megnövekedett kockázata miatt nem ajánlott 3 hétnél hosszabb ideig alkalmazni): Bamipin ( Soventol). |
A második generációs antihisztaminok előnyei között szerepel a felhasználási javak széles skálája (hörgő asztma, atópiás dermatitisz, széna láz, allergiás nátha) és további antiallergén hatások: a hízósejt-membránok stabilizálásának képessége, elnyomja az PAT által kiváltott eozinofilek felhalmozódását a légutakban.
A második generációs antihisztaminok klinikai hatékonyságának gondolata azonban a hörgő asztma és az atópiás dermatitis kezelésében kevés ellenőrizetlen vizsgálaton alapszik. A ketotifent számos országban (különösen az USA-ban) nem regisztrálták, mivel annak hatékonyságáról nem szolgáltak meggyőző adatokkal. A gyógyszer hatása meglehetősen lassan (4-8 héten belül) alakul ki, és a 2. generációs gyógyszerek farmakodinámiás hatása csak főként in vitro bizonyított. között mellékhatások A ketotifen nyugtató hatást, diszpeptikus tüneteket, megnövekedett étvágyat és trombocitopéniát észlelt.
Az utóbbi időben a 3. generációs antihisztaminokat szignifikáns szelektivitással fejlesztették ki, amelyek csak a perifériás H 1 receptorokra hatnak. Ezek a gyógyszerek nem haladnak át a vér-agy gáton, ezért nem jelentenek mellékhatásokat a központi idegrendszerből. Ezenkívül a modern antihisztaminok további jelentős antiallergén hatásokkal rendelkeznek: csökkentik a tapadási molekulák (ICAM-1) expresszióját és elnyomják az epiteliális sejtekből az IL-8, GM-CSF és a sICAM-1 eozinofil által kiváltott szekrécióját, csökkentik az allergén által kiváltott hörgőgörcs súlyosságát, csökkentheti a hörgők túlzott reakcióképességét.
A harmadik generációs antihisztaminok használata igazolhatóbb az allergiás betegségek hosszú távú kezelése során, amelyek kialakulásában az allergiás gyulladás késői fázisának közvetítői játszanak jelentős szerepet:
egész évben allergiás nátha;
szezonális allergiás nátha (kötőhártya-gyulladás), amelynek szezonális pattanásainak időtartama meghaladja a 2 hetet;
krónikus csalánkiütés;
atópiás dermatitis;
allergiás kontakt dermatitis;
korai atópiás szindróma gyermekeknél.
Az antihisztaminok farmakokinetikai tulajdonságai jelentősen eltérnek. A legtöbb első generációs gyógyszer rövid hatású (4-12 óra), és többszörös adagolást igényel. A modern antihisztaminok hatásának hosszú időtartama van (12-48 óra), amely lehetővé teszi számukra napi 1-2 alkalommal történő felírást. A maximális eliminációs felezési idő az astemizol (kb. 10 nap), amely 6-8 héten keresztül gátolja a hisztaminra és az allergénekre adott bőrreakciókat.
Két súlyos kardiotoxikus mellékhatást, súlyos szívritmuszavarok formájában, leírtak két harmadik generációs antihisztamin (terfenadin és astemizol) esetében. Ezen mellékhatások kialakulásának valószínűsége növekszik, ha a gyógyszereket makrolidokkal (eritromicin, oleandomicin, azitromicin, klaritromicin), gombaellenes szerekkel (ketokanozol és intrakanozol), antiaritmiás szerekkel (kinidin, novokainamid, disopiramid) és néhány antidepresszáns betegséggel, valamint antidepresszáns betegségekkel, egyidejűleg adják be. és hyperkalemia. Ha a fenti gyógyszercsoportokkal egyidejűleg kell alkalmaznia a terfenadint vagy az asztemizolt, akkor a gombaellenes szerekre előnyben részesítik a flukonazolt (diflucan) és a terbenafint (lamisil), a paroxetene és sertraline antidepresszánsokat, az antiaritmiás szereket és más csoportok antibiotikumait. A modern antihisztaminok tulajdonságait, adagolásának jellemzőit és a kezelés összehasonlító költségeit a 2. táblázat mutatja.
A „régi” és az „új” készítmények affinitása a H1 hisztamin receptorokkal szemben nagyjából megegyezik. Ezért a gyógyszer megválasztása a kezelés átváltási sebességének, a mellékhatások valószínűségének és a gyógyszerben található további antiallergén hatások klinikai megvalósíthatóságának köszönhető. A 3. táblázat információkat tartalmaz az antihisztaminok racionális kiválasztásának kritériumairól.
Az utóbbi években a topikális antihisztaminok, különösen az aceklasztin (allergodil) jelentős helyet foglaltak el az allergiás nátha kezelésében. Ez a gyógyszer gyors (20-30 percen belül) tüneti hatással rendelkezik, javítja a mucociliaris clearance-t, nincs jelentős szisztémás mellékhatása. Klinikai hatékonysága az allergiás rhinitis kezelésében legalább összehasonlítható a 3. generációs orális antihisztaminokkal.
A legígéretesebb orális antihisztaminokat (a kezelés "arany" színvonalát) méltányosan loratadinná és cetirizinné kell tekinteni.
A loratadin (claritin) a leggyakrabban felírt „új” antihisztamin, amelynek nincs nyugtató hatása, jelentős gyógyszerkölcsönhatások, ideértve az alkohollal való kölcsönhatást is, és minden korcsoportban ajánlott. A klaritin kiváló biztonsági profilja lehetővé tette a gyógyszer felvételét az OTC gyógyszerek listájába.
A cetirizin (zyrtec) az egyetlen olyan gyógyszer, amely hatásosnak bizonyult az enyhe hörgő asztma kezelésében, és ez lehetővé teszi alapvető gyógyszerként való felhasználását, különösen kisgyermekek esetén, ha a belélegzéses felírás nehéz. Kimutatták, hogy a cetirizin hosszú távú beadása korai atópiás szindrómában szenvedő gyermekek számára csökkentheti az atopiás állapotok előrehaladásának kockázatát a jövőben.
Irodalom.
Jelentés a rhinitis diagnosztizálásával és kezelésével kapcsolatos nemzetközi konszenzusról. Orosz rhinológia. - 1996. - 4. szám. - S. 2-44.
Ament P., Paterson A. Kábítószer-kölcsönhatások a nem megszilárdító antihisztaminokkal. \\\\ amerikai családorvos. - 1997. - 56. v. - N1.- 223-228.
Berman S. Gyermekgyógyászati \u200b\u200bdöntéshozatal. Második kiadás. Philadelphia .: B.C. Decker, Inc. 1991.480.
Canonica W. Az antiallergiás kezelés mechanizmusai. \\\\ ACI News, 1994. Supl.3.p.11-13.
Davies R. Rhinitis: Mechanizmusok és menedzsment. In: Mackay I. Az Orvostudományi Szolgáltató Kft. Királyi társasága. 1989.
Peggs J., Shimp L., Opdycke R. Antihisztaminok: a régi és az új. \\\\ amerikai családorvos. - 1995. - 52. v. - N.2. - 593-600.
(P. Creticos, 1993).
1. generáció - perifériás és központi H 1 hisztamin receptorokra hat, nyugtató hatást vált ki, nincs további allergiaellenes hatás.
- bamipin ( Soventolkenőcs)
- dimetinden ( Fenistil)
- difenhidramin ( Dimedrol, Benadryl)
- clemastine ( Tavegyl)
- mebhidrolin ( Diazolin, Omeril)
- oxatomid ( Tinset)
- prometazin ( Pipolphen, Diprazin)
- feniramin ( Avil)
- chifenadine ( Phencarol)
- klór-piramin ( Suprastin)
antiserotonin hatással
- dimebon ( Dimebone)
- setastin ( Loderix)
- ciproheptadin ( Peritol)
2. generáció - hat a hisztamin receptorokra és stabilizálja az hízósejt membránt.
- ketotifen ( Zaditen et al.)
3. generáció - csak a perifériás H 1 hisztamin receptorokra hat, nem okoz nyugtató hatást, stabilizálja a hízósejt membránt és további allergiaellenes hatással rendelkezik.
- acrivastin ( Semprex)
- astemizole ( Hismanal, Histalong, Astemisan, Astelong)
- terfenadin ( Trexyl, Teridin, Tofrin)
- fexofenadin ( Telfastnak)
- loratadin ( Claritine)
- cetirizin ( Zyrtec)
- ebastin ( Kestine)
- acelasztin ( Allergodil)
- levocabastine ( Histimet)
2. táblázat A modern antihisztaminok jellemzése.
3. táblázat Az antihisztaminok kiválasztásának kritériumai
1. További allergiaellenes hatású gyógyszer kiválasztásának megvalósíthatósága:
- egész évben allergiás nátha;
- szezonális allergiás nátha (kötőhártya-gyulladás), amelynek szezonális pattanásainak időtartama meghaladja a 2 hetet;
- krónikus csalánkiütés;
- atópiás dermatitis;
- allergiás kontakt dermatitis;
- korai atópiás szindróma gyermekeknél.
2. A betegnek speciális problémái vannak:
- gyermekek 12 éves kor alatt:
- loratadin ( Claritine)
- cetirizin ( Zyrtec)
- terfenadin ( Trexyl)
- astemizole ( Histamal)
- dimetinden ( Fenistil)
- 1-4 éves gyermekek korai atópiás szindrómában:
- cetirizin ( Zyrtec)
- loratadin ( Claritine)
- terhes nők:
- loratadin ( Claritine)
- fexofenadin ( Telfastnak)
- astemizole ( Histamal)
- nők szoptatás alatt:
- clemastine ( Tavegyl)
- feniramin ( avil)
- veseelégtelenségben szenvedő betegek:
- loratadin ( Claritine)
- astemizole ( Histamal)
- terfenadin ( Trexyl)
- károsodott májfunkciójú betegek:
- loratadin ( Claritine)
- cetirizin ( Zytrec)
- fexofenadin ( Telfastnak)
· Antihisztaminok
- ... történelmileg az „antihisztaminok” kifejezés olyan gyógyszereket jelent, amelyek blokkolják a H1-hisztamin receptorokat, és olyan gyógyszereket, amelyek hatással vannak a H2-hisztamin receptorokra, és amelyeket szekréciógátló gyógyszerekként használnak (cimetidin, ranitidin, famotidin stb.) H2-nek hívják. - hisztamin-blokkolók.
1942-ben létrehozták az első N-receptor antagonistákat, amelyek megfeleltek a gyógyszerek. Ettől az időtől kezdődött az antihisztaminok széles körű alkalmazásának korszak a széles orvosi gyakorlatban.
Klasszikus N-receptor antagonisták (vagy 1. generációs gyógyszerek) elsősorban az etanol-aminból, fenotiazinból, etilén-diaminból, alkilaminból, piperazinból, piperidinből származó kémiai vegyületek 6 csoportja képviseli. Ugyanakkor ezeknek a gyógyszereknek akár több tucatja is jelen volt a globális gyógyszerpiacon.
Ezt a helyzetet az első generáció H-receptor antagonistáinak néhány általános tulajdonsága okozta. Ezek közül a legfontosabb az alábbiak szerint foglalható össze. Ezek a gyógyszerek terápiás adagokban viszonylag gyengén kötik a H-receptorokat, mivel kompetitív hisztamin-antagonisták, és ez magyarázza a hatásuk viszonylag rövid távú hatását és a napi ismételt terápiás adagok alkalmazásának szükségességét.
Az I generációs gyógyszereknek nincs nagyon magas szelektivitása, ezért terápiás adagokban blokkolhatják más mediátorok (M-kolinerg receptorok, 5HT receptorok, α-adrenerg receptorok, D-receptorok) receptorait, ami számos nemkívánatos hatással jár mellékhatások (a szív-érrendszeren, a gyomor-bél traktuson, látáson, nyálkahártyákon stb.). Ezen gyógyszerek központi hatásai, amelyek átjutnak a vér-agy gáton, nyugtató hatásúak, és serkentik az étvágyat, jól ismertek. Az első generációs gyógyszerek nagyon fontos nemkívánatos tulajdonsága a tachyphylaxis, vagyis az antihisztamin hatás csökkentése hosszabb (több mint 7-10 nap) használat esetén. Ezért volt szükség a H-receptor antagonisták nagyszámú jelenlétére a gyógyszerpiacon annak érdekében, hogy az egyik gyógyszert helyettesítsék a másikkal a hosszan tartó kezelés során.
Az említett első generációs H-receptor antagonisták nemkívánatos tulajdonságai ellenére ezeket a gyógyszereket még mindig széles körben használják, és bizonyos esetekben fejlett orvosi okokból is. A klinikai és farmakológiai tapasztalatok felhalmozódásával kiderült, hogy bizonyos klinikai helyzetekben a szokásos körülmények között nemkívánatos tulajdonságok (nyugtató hatás, más típusú receptorok blokkoló képessége, rövid hatástartam) felhasználhatók terápiás célokra, amikor a dózis-frakcionitás alkalmazható. az első generációs H-receptorok antagonistáinak kétségtelen előnye a sokféleség adagolási formák, beleértve az injekciót. Ezenkívül nem szabad csak figyelembe venni a kolosszális orvosi tapasztalatokat, valamint ezen gyógyszerek viszonylag alacsony árait, összehasonlítva a legújabb generáció gyógyszereivel.
1. generációs antihisztaminok: difenhidramin (difenhidramin, benadril, allergén), klemasztin (tavegil), doxil-amin (dekaprin, donormil), difenil-pirin, bróm-difenhidramin, dimenhidrinát (dedalon, dramamin), klór-piramin (szuprastin), pirilamin, antephenamin, antephenamin, antephenamin, antephenamin, antephenamin, antephenamine, amin feniramin (üllő), mebhidrolin (diazolin), quifenadin (fenkarol), szekifenadin (bikarfen), prometazin (fenergan, diprazin, pipolfen), trimeprazin (teralen), oxemazin, alimemazin, ciklizin, hidroxi-zin (atizin) ciproheptadin (peritol).
Az 1. generáció antihisztaminjaira (nyugtatók) a következő farmakológiai tulajdonságok jellemzik leginkább:
Nyugtató hatásmeghatározását az a tény határozza meg, hogy az első generáció legtöbb antihisztaminja, amely könnyen oldódik lipidekben, jól áthatol a vér-agy gáton, és kötődik az agy H1 receptoraihoz. Nyugtató hatásuk talán a központi szerotonin- és acetilkolin-receptorok blokkolásából áll. Az első generációs nyugtató hatás megnyilvánulásának mértéke a különféle gyógyszereken és különböző betegeknél változik, közepesen súlyosig, és fokozódik, ha alkohollal és pszichotróp gyógyszerekkel kombinálják. Néhányat altatókként használnak (doxil-amin). Ritkán a szedálás helyett pszichomotoros agitáció fordul elő (gyakrabban mérsékelt terápiás dózisban gyermekeknél és magas toxikus dózisnál felnőtteknél). A nyugtató hatás miatt a legtöbb gyógyszer nem használható a figyelmet igénylő munka során. Az összes első generációs gyógyszer fokozza a nyugtató és hipnotikus gyógyszerek, a narkotikus és nem narkotikus fájdalomcsillapítók, a monoamin-oxidáz-gátlók és az alkohol hatásait.
Anxiolytikus hatásA hidroxizinre jellemző karakterisztikát a központi idegrendszer subkortikális régiójának bizonyos területein az aktivitás elnyomása okozhatja.
Atropin-szerű reakciókA gyógyszerek antikolinerg tulajdonságaival kapcsolatos leginkább az etanolaminok és etiléndiaminok jellemzik. Nyilván szájszárazság és nyaki garat, vizelet-visszatartás, székrekedés, tachikardia és látáskárosodás. Ezek a tulajdonságok biztosítják a tárgyalt gyógyszerek hatékonyságát nem allergiás nátha esetén. Ugyanakkor fokozhatják a bronchiális asztma obstrukcióját (a köpet viszkozitásának növekedése miatt), a glaukóma súlyosbodását okozhatják, és a prosztata adenoma infravörös obstrukciójához vezethetnek stb.
Hányásgátló és köhögésgátló hatásvalószínűleg a gyógyszerek központi antikolinerg hatásával is összefüggésben állnak. Egyes antihisztaminok (difenhidramin, prometazin, ciklizin, keresizin) csökkentik a vestibularis receptorok stimulációját és gátolják a labirintus működését, ezért felhasználhatók mozgási betegségek kezelésére.
Számos H1-hisztamin-blokkoló csökkenti a parkinsonizmus tüneteitaz acetilkolin hatásainak központi gátlása miatt.
Köhögésgátló hatása difenhidraminra jellemző leginkább jellemző, hogy a medulla oblongata köhögésközpontjára gyakorolt \u200b\u200bközvetlen hatásnak köszönhetően valósul meg.
Antiserotonin hatás- amely elsősorban a ciproheptadinra jellemző - meghatározza annak migrénben történő alkalmazását.
α1 blokkoló hatása perifériás értágítás, amely különösen az antihisztamin-fenotiazin-sorozatban rejlik, átmeneti vérnyomáscsökkenéshez vezethet érzékeny egyéneknél.
Helyi érzéstelenítő (kokain-szerű) hatása legtöbb antihisztaminra jellemző (a membránok nátrium-ionok permeabilitásának csökkenése miatt fordul elő). A difenhidramin és a prometazin erősebb helyi érzéstelenítők, mint a novokaiin. Szisztémás kinidin-hatásúak, amelyek a refrakter szakasz meghosszabbításával és a kamrai tachikardia kialakulásával jelentkeznek.
tachyphylaxis: az antihisztamin aktivitás csökkenése hosszabb ideig történő alkalmazás esetén, megerősítve, hogy a gyógyszereket 2-3 hetente kell váltakozni.
Meg kell jegyeznihogy az első generáció antihisztaminjai a rövid expozíció időtartamában és a klinikai hatás viszonylag gyors megjelenésében különböznek a második generációtól. Sokuk parenterális formában kapható.Az új antihisztaminok létrehozásának stratégiája megváltozott, miután a H-receptorok heterogenitását a 60-as évek végén megállapították. Kiderült, hogy az allergia külső megnyilvánulásait a hisztamin az 1. típusú receptorra gyakorolt \u200b\u200bhatása közvetíti. Noha ezeknek a receptoroknak négy típusa ismertté vált, továbbra is egyértelmű, hogy az allergiás reakció külső megnyilvánulásai a hisztaminnak az 1. típusú receptorokra (H1 receptorokra) gyakorolt \u200b\u200bhatásának következményei. Ezért a feladat egy nagyon szelektív H1 receptor blokkolók létrehozása volt más receptorok blokkolásának hiánya és más nemkívánatos tulajdonságok, különösen a szedáció és a tachyphylaxia elvesztése hiányában.
A 70-es évek végén egy vegyületet (terfenadint) találtak, amely véletlenül teljesítette a fenti követelményeket. Ezt követően az ilyen tulajdonságokkal rendelkező vegyületek felsorolását új szerekkel egészítették ki, amelyek a második generációs H1 receptor antagonisták csoportját alkotják, amelyek abban az időben az asztemizolt, a loratadint, a citinizint és az ebastint tartalmazták. A terfenadin és az asztemizol elhagyták a gyógyszerpiacot a kardiovaszkuláris rendszer ismert nemkívánatos mellékhatása miatt.
A különféle típusú vegyületekhez tartozó második generációs gyógyszerek valamennyi képviselője hasonló tulajdonságokkal rendelkezik, jelezve előnyeiket az első generációs gyógyszerekkel szemben. A II. Generációs gyógyszerek nagy affinitással rendelkeznek a H1 receptorok iránt, legtöbbjük nem versenyképes blokkolók. ez utóbbi tulajdonság rövid magyarázatot igényel. A hipotézis, miszerint a blokád nem versenyképes a H1 receptor szelektív kötődése miatt, ésszerűnek tűnik, de nem a hisztaminhoz való kötődésért felelős aktív központok régiójában, hanem más területeken. Ezért a hisztamin nem tudja kiszorítani a receptorhoz kötődő antagonistát, amelyet hosszú ideig tart fenn egy kötött állapotban, megakadályozva ezzel a receptor konformációját, amely akkor fordul elő, amikor a mediátorral (hisztamin) kölcsönhatásba lép, és amely szükséges a jel továbbításához a sejtbe.
Tehát a második generációs drogokra jellemző magas affinitás a H1 receptorral szemben. Az antagonista H1 receptorral való kötőképessége biztosítja a hatás időtartamát, és így a gyógyszer egyetlen adagjának a lehetőségét a nap folyamán. A pontosan a H1 receptorok blokkolásának magas szelektivitása miatt a második generációs gyógyszerek terápiás adagokban nem blokkolják más mediátorok receptorait, és ennek megfelelően nem mutatnak nemkívánatos mellékhatásokat, amelyek jellemzőek az első generációs H1 receptorok antagonistáira. A második generációs gyógyszerek fizikai-kémiai tulajdonságai gyakorlatilag kiküszöbölhetik vagy jelentősen csökkenthetik a vér-agy gáton keresztüli behatolást, és így kiküszöbölhetik a központi hatásokat, beleértve a szedációt. Még a cetirizin esetében is, amely számos tanulmányban az esetek kissé nagyobb százalékában nyugtató hatást mutatott, mint a placebo csoportban, ez a hatás összehasonlíthatatlanul kevésbé kifejezett, mint a cetirizin prekurzorának - a hidroxi-zinnek. Végül, ezek a gyógyszerek nagyrészt nem mutatnak tachyphylaxiát, vagyis a betegek hosszú ideig használhatják azokat anélkül, hogy más antihisztaminokkal helyettesítenék. Ezeket a gyógyszereket szélesebb körű klinikai indikációkhoz is lehet alkalmazni: krónikus allergiás állapotokban anélkül, hogy egy antagonistát a másikra cserélnének, hörgőasztmában, olyan megnyilvánulásokkal kombinálva, amelyek megkövetelik a H1 receptor antagonisták kinevezését. végül, a második generációs H1 receptorok antagonistáinak létrehozásával megnyílt annak lehetősége, hogy az antihisztaminokat olyan emberek használják, akik fokozott figyelmet igénylő tevékenységekben vesznek részt, ami különösen fontos korunkban.
Az első generációs gyógyszerek némelyike \u200b\u200begyedi tulajdonságai szerint közel áll a második generációs gyógyszerekhez. Tehát például az akrivastin, amelynek használata részlegesen (naponta háromszor) történik, meglehetősen erősen szelektív H1 receptorok blokkolója, csak részben metabolizálódik, és ritkán van nyugtató hatású. A hazai kutatók (M. D. Mashkovsky, M. E. Kaminka) által létrehozott antihisztaminok eredeti osztálya kinuklidin származékok. E csoport jól ismert gyógyszere, a fenkarol (chifenadin) szintén hasonló a második generációs gyógyszerekhez, nagy affinitású a H1 receptorokhoz, alacsony szedáció és jó biztonsági profil. A H1 receptorokra kifejtett antagonista hatás mellett fokozza a diaminoxidáz (hisztamináz) aktivitását, ezért további allergiaellenes hatású, mivel az allergiás reakció során felszabaduló hisztamin elpusztul.
II. Generációs antihisztaminok: acrivastin (semprex), asztemizol (gismanal), dimetinden (fenistil), oxatomid (vékonykészlet), terfenadine (bronz, histadin), azelastine (allerodil), levocabastine (histimet), misolastine, loratadine (claritin), epine, epine bastin (kestin), bamipin (soventol).
A II. Generációs antihisztaminokhoz (nem nyugtató) a leggyakoribb a következő tulajdonságok:
Magas specifitás és nagy affinitás a H1 receptorok iránta kolin- és szerotoninreceptorokra gyakorolt \u200b\u200bhatás hiányában.
A klinikai hatás gyors megjelenése és a hatás időtartama. A meghosszabbítás a magas fehérjekötődés, a gyógyszer és metabolitjainak a szervezetben történő kumulációja és a késleltetett kiválasztás miatt érhető el.
Minimális szedációgyógyszerek terápiás adagokban történő alkalmazásakor Ezt a vér-agy gát gyenge áthaladása magyarázza ezen ágensek szerkezeti jellemzői miatt. Néhány különösen érzékeny személynél mérsékelt álmosság alakulhat ki, ami ritkán okozza a gyógyszer abbahagyását.
A tachyphylaxis hiányahosszantartó használat esetén.
Az a képesség, hogy blokkolja a szívizom káliumcsatornáit, amely a QT-intervallum meghosszabbodásával és a szívritmuszavarral jár együtt. E mellékhatás kockázata növekszik az antihisztaminok gombaellenes (ketokonazol és intrakonazol), makrolidok (eritromicin és klaritromicin), antidepresszánsok (fluoxetin, sertralin és paroxetin) kombinációjával, grapefruit juice alkalmazásával, valamint súlyos májfunkciójú betegek esetén.
Parenterális forma hiányaezek közül néhány (azelasztin, levocabastine, bamipin) beszerezhető helyi alkalmazás.III. Generációs antihisztaminok (metabolitok). A H1 receptorok antagonistáinak továbbfejlesztésének további módjait sajnos negatív körülmények ösztönzik. A helyzet az, hogy az ebben a sorozatban szereplő gyógyszerek többsége előgyógyszer volt, vagyis a farmakológiailag aktív metabolitok a kezdeti formában képződnek a testben, amelyek metabolikus hatással rendelkeznek. Ha a kiindulási vegyület, a metabolitjaitól eltérően, nemkívánatos hatásokat váltott ki, akkor az a körülmény, hogy a szervezetben a koncentrációja megnőtt, súlyos következményekkel járhat. Pontosan ez történt egyszerre a terfenadin és az asztemizol gyógyszerekkel. Az akkoriban ismert H1 receptor antagonisták közül csak a cetirizin nem volt előgyógyszer, hanem a tényleges gyógyszer. Ez a gyógyszer végső farmakológiailag aktív metabolitja az első hidroxizin-generációban. Példaként a cetirizint alkalmazva kimutatták, hogy az eredeti molekula enyhe metabolikus módosítása lehetővé teszi, hogy minőségileg új farmakológiai készítményt kapjunk. Hasonló megközelítést alkalmaztak egy új antihisztamin, fexofenadin előállítására, amelyet a terfenadin végső farmakológiailag aktív metabolitja alapján állítottak elő. Így az alapvető különbség a III. Generációs antihisztaminok között az, hogy ezek a korábbi generációs antihisztaminok aktív metabolitjai. Fő jellemzőjük a QT-intervallum befolyásolására való képtelenség. Jelenleg a harmadik generációs készítményeket cetirizin és fexofenadin képviselik. Ezek a gyógyszerek nem haladnak át a vér-agy gáton, ezért nem képeznek mellékhatásokat a központi idegrendszerből. Ezenkívül a modern antihisztaminok további jelentős antiallergén hatásokkal rendelkeznek: csökkentik a tapadási molekulák (ICAM-1) expresszióját és elnyomják az epiteliális sejtekből az IL-8, GM-CSF és a sICAM-1 eozinofil által kiváltott szekrécióját, csökkentik az allergén által kiváltott hörgőgörcs súlyosságát, csökkentheti a hörgők túlzott reakcióképességét.
III. Generációs antihisztaminok: cetirizin (zirtec), fexofenadine (telfast).
Ilyen módon, az antihisztaminok valóban kiaknázatlan lehetőségek allergiaellenes szerek. Kutatási erőfeszítések irányítása egyrészről ezeknek a vegyületeknek a H1 receptorokhoz való affinitására, másrészről a célsejtek működésének gátlására való képesség kiterjesztése és fokozása lehetővé teszi számunkra, hogy hatékonyan megvalósítsuk az antiallergikus multifunkcionális gyógyszerek ötletét, amelyek a glükokortikoszteroidokat jobban ki tudják szüntetni, mint jobb biztonságú profil.
L.A. professzor Goryachkina
RMAPO, Moszkva
60 évig antihisztaminok (AGP) a következő allergiás betegségek kezelésére használják:
- allergiás rhinitis (szezonális és egész évben)
- allergiás kötőhártya-gyulladás
- allergiás bőrbetegségek (atópiás dermatitis, akut és krónikus csalánkiütés, Quincke ödéma stb.)
- allergiás reakciók a rovarok harapására és csípésére
- a szövődmények megelőzése a SIT-sel és másokkal.
Az újonnan kapott antihisztaminok kísérlete a logikusan indokoltnál szélesebb körben alkalmazni még azokat a gyógyszereket is diskreditálja, amelyek hatékonysága rendkívül magas a histaminergikus tünetek kezelésében.
Az allergiás betegségek, különösen az allergiás nátha, az atópiás asztma, a krónikus idiopátiás urticaria, az atópiás dermatitisz az emberek leggyakoribb kóros állapotai. Bár ezek a betegségek általában nem jelentenek veszélyt az életre, mindazonáltal jelentősen ronthatják a betegek életminőségét. Az allergiás betegségek hasonló patogenezisűek, és valójában a szisztémás allergiás gyulladás helyi megnyilvánulásainak tekinthetők. A hisztamin az allergiás reakciók egyik fő közvetítője, ezért a H1 hisztamin receptor blokkolói továbbra is a választott eszközök az allergiás betegségek, különösen a rhinitis és a krónikus urticaria kezelésében.