Patofizika histamina iH 1histaminski receptori
Histamin i njegovi učinci posreduju putem H1 receptora
Stimulacija H1 receptora u ljudi dovodi do povećanja tonusa glatkih mišića, vaskularne propusnosti, pojave svrbeža, usporavanja atrioventrikularne provodljivosti, tahikardije, aktiviranja grana vagusnog živca koji inerviraju dišne \u200b\u200bputove, povećava razinu cGMP, povećava stvaranje prostaglandina itd. U tablici. 19-1 prikazana lokalizacija H 1receptore i učinke histamina posredovanih putem njih.
Tablica 19-1.lokalizacija H 1receptore i učinke histamina posredovanih putem njih
Uloga histamina u patogenezi alergija
Histamin ima vodeću ulogu u razvoju atopijskog sindroma. U alergijskim reakcijama posredovanim IgE, velika količina histamina ulazi u tkiva iz mastocita, što uzrokuje pojavu sljedećih učinaka izlaganjem H1 receptorima.
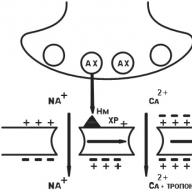
U glatkim mišićima velikih žila, bronha i crijeva aktiviranje H1 receptora uzrokuje promjenu konformacije proteina Gp, što zauzvrat dovodi do aktivacije fosfolipaze C, što katalizira hidrolizu inozitol-difosfata u inozitol-trifosfat i diacilglicerole. Povećanje koncentracije inozitol-trifosfata dovodi do otvaranja kalcijevih kanala u EPR-u ("kalcijevo depo"), što uzrokuje otpuštanje kalcija u citoplazmi i povećanje njegove koncentracije unutar stanice. To dovodi do aktivacije kinaze svjetlosnih lanaca miozina ovisnih o kalciju / kalmodulinu i, prema tome, do smanjenja stanica glatkih mišića. U eksperimentu, histamin uzrokuje dvofaznu kontrakciju glatkih mišića traheje, koja se sastoji od brze kontrakcije faze i sporog toničnog sastava. U eksperimentima je pokazano da brza faza kontrakcije ovih glatkih mišića ovisi o unutarćelijskom kalcijumu, a spora ovisi o ulasku vanćelijskog kalcija kroz sporo kalcijeve kanale koje kalcijevi antagonisti ne blokiraju. Djelujući kroz H1 receptore, histamin uzrokuje smanjenje glatkih mišića dišnih putova, uključujući bronhije. U gornjim dišnim putevima postoji više histaminskih receptora H1 nego u donjem, što je značajno u težini bronhospazma u bronhiolama tijekom interakcije histamina s tim receptorima. Histamin izaziva opstrukciju bronha kao rezultat izravan utjecaj do glatkih mišića dišnih putova, reagirajući s histaminskim receptorima H1. Pored toga, histamin preko H1 receptora povećava izlučivanje tekućine i elektrolita u dišnim putovima i uzrokuje pojačanu proizvodnju sluzi i edeme dišnih putova. Pacijenti s bronhijalnom astmom 100 puta su osjetljiviji na histamin od zdravih pojedinaca kada provode test provokacije histamina.
U endotelu malih posuda (post-kapilarne venule), vazodilatacijski učinak histamina posreduje preko H1 receptora u alergijskim reakcijama tipa reagina (preko H2 receptora stanica glatkih mišića venula, putem puta adenilata ciklaze). Aktivacija receptora H1 dovodi (uz put fosfolipaze) do povećanja unutarćelijske razine kalcija, što zajedno s diacilglicerolom aktivira fosfolipazu A2, izazivajući sljedeće učinke.
Lokalno oslobađanje endotelnog opuštajućeg faktora. Prodire u susjedne stanice glatkih mišića i aktivira gvanilat ciklazu. Kao rezultat, povećava se koncentracija cGMP koja aktivira cGMP ovisna protein kinaza, što dovodi do smanjenja unutarćelijskog kalcija. Uz istodobni pad razine kalcija i porast razine cGMP, stanice glatkih mišića postkapilarnih venula se opuštaju, što dovodi do razvoja edema i eritema.
Kada se aktivira fosfolipaza A2, povećava se sinteza prostaglandina, uglavnom vazodilatatora prostaciklina, što također doprinosi stvaranju edema i eritema.
Klasifikacija antihistaminika
Postoji nekoliko klasifikacija antihistaminika (blokatori histaminskih receptora H1), iako nijedan nije općeprihvaćen. Prema jednoj od najpopularnijih klasifikacija, antihistaminici u trenutku stvaranja dijele se na lijekove I i II generacije. Lijekovi I generacije također se nazivaju sedativima (po dominantnoj nuspojavi), za razliku od nesedativnih lijekova druge generacije. Antihistaminici prve generacije uključuju: difenhidramin (difenhidramin *), promethazin (diprazin *, pipolfen *), klemastin, kloropiramin (suprastin *), kifenadin (fenkarol *), sekvifenadin (bikarfen *). II generacija antihistaminika: terfenadin *, astemizol *, cetirizin, loratadin, ebastin, ciproheptadin, oksatomid * 9, azelastin, akrivastin, mebhidrolin, dimetinden.
Trenutno je uobičajeno izolirati antihistaminike III generacije. Uključuje temeljno nove lijekove - aktivne metabolite, koji su karakterizirani osim visokim antihistaminskim djelovanjem, nedostatkom sedativnog učinka i kardiotoksičnim učinkom karakterističnim za lijekove druge generacije. Feksofenadin (telfast *), desloratadin odnose se na treću generaciju antihistaminika.
Pored toga, kemijska struktura antihistaminika podijeljena je u nekoliko skupina (etanolamini, etilendiamini, alkilamini, derivati \u200b\u200balfakarbolina, kinuklidina, fenotiazina *, piperazin * i piperidin *).
Mehanizam djelovanja i glavni farmakodinamički učinci antihistaminika
Najviše se koristi antihistaminici ima specifična farmakološka svojstva, što ih karakterizira kao zasebnu skupinu. Oni uključuju sljedeće učinke: antipruritic, dekongestija, antispastic, antiholinergic, antiserotonin, sedativ i lokalna anestezija, kao i sprječavanje histaminom izazvanog bronhospazma.
Antihistaminici su antagonisti histaminskih H1 receptora, a njihov afinitet prema tim receptorima je značajno niži nego kod histamina (tablica 19-2). Zbog toga ti lijekovi nisu u stanju istisnuti histamin povezan s receptorom, oni samo blokiraju neaktivne ili oslobođene receptore.
Tablica 19-2.Usporedna učinkovitost antihistaminika prema stupnju blokade H 1histaminski receptori
 Prema tome, blokatori H 1histaminski receptori najučinkovitiji su u prevenciji alergijske reakcije neposrednog tipa, a u slučaju razvijene reakcije sprječava se oslobađanje novih porcija histamina. Vezanje antihistaminika na receptore je reverzibilno, a broj blokiranih receptora izravno je proporcionalan koncentraciji lijeka na mjestu receptora.
Prema tome, blokatori H 1histaminski receptori najučinkovitiji su u prevenciji alergijske reakcije neposrednog tipa, a u slučaju razvijene reakcije sprječava se oslobađanje novih porcija histamina. Vezanje antihistaminika na receptore je reverzibilno, a broj blokiranih receptora izravno je proporcionalan koncentraciji lijeka na mjestu receptora.
Molekularni mehanizam djelovanja antihistaminika može se predstaviti u obliku sheme: blokada receptora H1 - blokada puta fosfoinozida u stanici - blokada učinaka histamina. Vezanje lijekova na histaminski receptor H1 dovodi do blokade receptora, tj. interferira sa vezanjem histamina na receptor i pokretanjem kaskade u stanici duž fosfoinozidnog puta. Stoga vezanje antihistaminskih lijekova na receptor uzrokuje usporavanje aktivacije fosfolipaze C, što dovodi do smanjenja stvaranja inozitola trifosfata i diacilglicerola iz fosfatidilinozitola, i, kao rezultat, usporava se oslobađanje kalcija iz unutarćelijskih skladišta. Smanjenje otpuštanja kalcija iz unutarćelijskih organela u citoplazmu u različitim vrstama stanica dovodi do smanjenja udjela aktiviranih enzima koji posreduju učincima histamina u tim stanicama. U glatkim mišićima bronha (kao i u gastrointestinalnom traktu i velikim žilama) usporava se aktiviranje o kalcijem-kalmodulinu ovisne kinaze svjetlosnih lanaca miozina. To sprječava kontrakciju glatkih mišića izazvano histaminom, posebno u bolesnika s astmom. Međutim, s bronhijalnom astmom, koncentracija histamina u plućnom tkivu je toliko visoka da moderni N1-blokatori nisu u mogućnosti blokirati učinke histamina na bronhije ovim mehanizmom. U endotelnim stanicama svih postkapilarnih venula antihistaminici inhibiraju vazodilatacijski učinak histamina (izravnim i putem prostaglandina) u lokalnim i generaliziranim alergijskim reakcijama (histamin djeluje i preko histaminskih H2 receptora stanica glatkih mišića
venula na putu adenilata ciklaze). Blokada histaminskih H1 receptora u ovim stanicama sprječava povećanje razine unutarćelijskog kalcija, što u konačnici usporava aktivaciju fosfolipaze A2, što dovodi do razvoja sljedećih učinaka:
Usporava lokalno oslobađanje endotelnog opuštajućeg faktora, koji prodire u susjedne stanice glatkih mišića i aktivira gvanilat ciklazu. Inhibicija aktiviranja gvanilat ciklaze smanjuje koncentraciju cGMP, tada se smanjuje udio aktivirane proteine \u200b\u200bkinaze ovisne o gGMP, što sprečava smanjenje razine kalcija. Istodobno, normalizacija kalcija i cGMP sprječava opuštanje stanica glatkih mišića postkapilarnih venula, odnosno sprečava razvoj edema i eritema uzrokovanih histaminom;
Smanjenje aktivirane frakcije fosfolipaze A2 i smanjenje sinteze prostaglandina (uglavnom prostaciklin) blokira vazodilataciju, što svojim drugim mehanizmom djelovanja na ove stanice sprječava pojavu edema i eritema uzrokovanih histaminom.
Na temelju mehanizma djelovanja antihistaminika, te lijekove treba propisati kako bi se spriječile alergijske reakcije tipa reagina. Imenovanje ovih lijekova s \u200b\u200brazvijenom alergijskom reakcijom je manje učinkovito, jer oni ne uklanjaju simptome alergije koji su se razvili, ali sprječavaju njihov izgled. Blokatori receptora Histamina H1 sprječavaju reakciju glatkih mišića bronha na histamin, smanjuju svrbež i sprječavaju širenje malih žila i njihovu propusnost posredovanu histaminom.
Farmakokinetika antihistaminika
Farmakokinetika blokatora receptora histaminskih receptora prve generacije bitno se razlikuje od farmakokinetike lijekova druge generacije (Tablica 19-3).
Prodiranje antihistaminika prve generacije kroz BBB dovodi do pojave izraženog sedativnog učinka, što se smatra značajnim nedostatkom lijekova ove skupine i značajno ograničava njihovu upotrebu.
Antihistaminike II generacije karakterizira relativna hidrofilnost i stoga ne prodiru u BBB i, prema tome, ne izazivaju sedativni učinak. Poznato je da se 80% astemizol * izlučuje 14 dana nakon posljednje doze, a terfenadin * - nakon 12 dana.
Naglašena ionizacija difenhidramina pri fiziološkim pH vrijednostima i aktivna nespecifična interakcija s serumom
oralni albumin određuje njegov učinak na histaminske H1 receptore smještene u raznim tkivima, što dovodi do prilično izraženih nuspojava ovog lijeka. U krvnoj plazmi maksimalna koncentracija lijekova određuje se 4 sata nakon njegove primjene i iznosi 75-90 ng / l (u dozi od 50 mg). Poluvrijeme eliminacije je 7 sati.
Najviša koncentracija klemastina postiže se 3-5 sati nakon pojedinačne oralne doze od 2 mg. Poluvrijeme eliminacije je 4-6 sati.
Terfenadin * se brzo apsorbira gutanjem. Metabolizira se u jetri. Maksimalna koncentracija u tkivima određuje se nakon 0,5-1-2 sata nakon uzimanja lijeka, poluživot je
Maksimalna razina nepromijenjenog astemizola * primjećuje se unutar 1-4 sata nakon uzimanja lijeka. Hrana smanjuje apsorpciju astemizola * za 60%. Najviša koncentracija lijekova u krvi jednom oralnom primjenom događa se nakon 1 sata, poluživot lijeka je 104 sata. Hidroksiatemizol i norastemizol su njegovi aktivni metaboliti. Astemizol * prelazi placentu, u malim količinama, u majčino mlijeko.
Maksimalna koncentracija oksatomida * u krvi određena je 2-4 sata nakon primjene. Poluvrijeme eliminacije je 32-48 sati. Glavni metabolički put je aromatična hidroksilacija i oksidativna alkilacija dušikom. 76% apsorbiranog lijeka vezano je za albumin u plazmi, a od 5 do 15% se izluči u majčinom mlijeku.
Tablica 19-3.Farmakokinetički parametri nekih antihistaminika
 Maksimalna razina cetirizina u krvi (0,3 µg / ml) određuje se 30-60 minuta nakon uzimanja ovog lijeka u dozi od 10 mg. bubreg
Maksimalna razina cetirizina u krvi (0,3 µg / ml) određuje se 30-60 minuta nakon uzimanja ovog lijeka u dozi od 10 mg. bubreg
klirens cetirizina je 30 mg / min, polu-život je oko 9 sati. Lijek se stabilno veže na proteine \u200b\u200bu krvi.
Najviša koncentracija akrivastina u plazmi postiže se 1,4 do 2 sata nakon primjene. Poluvrijeme života je 1,5-1,7 sati, Dvije trećine lijeka u nepromijenjenom obliku izlučuju se bubrezima.
Loratadin se dobro apsorbira u probavnom traktu i nakon 15 minuta utvrđuje se u krvnoj plazmi. Hrana ne utječe na stupanj apsorpcije lijekova. Poluvrijeme lijeka je 24 sata.
Antihistaminici 1. generacije
Za blokatore H1 receptora histaminskih I generacija karakteristične su neke karakteristike.
Sedativno djelovanje.Većina antihistaminika prve generacije, lako se otapajući u lipidima, dobro prodire kroz BBB i veže se za H1 receptore u mozgu. Navodno se sedativni učinak razvija blokadom centralnih serotoninskih i m-kolinergičkih receptora. Stupanj razvoja sedativnog učinka varira od umjerenog do teškog i pojačan je u kombinaciji s alkoholom i psihotropnim lijekovima. Neki lijekovi iz ove skupine koriste se kao tablete za spavanje (doksilamin). Rijetko, umjesto sedacije, dolazi do psihomotorne agitacije (češće u umjerenim terapijskim dozama u djece i u visokim toksičnim dozama u odraslih). Zbog sedativnog učinka lijekova, oni se ne mogu koristiti tijekom perioda rada koji zahtijeva pažnju. Svi blokatori H1 receptora generacije histamina I pojačavaju djelovanje sedativnih i hipnotičkih lijekova, narkotičkih i ne-opojnih analgetika, inhibitora monoamin oksidaze i alkohola.
Anksiolitički učinaksvojstven hidroksizinu. Ovaj učinak, moguće, nastaje zbog suzbijanja aktivnosti pojedinih dijelova potkortikalnih formacija mozga hidroksizinom.
Djelovanje nalik atropinu.Taj je učinak povezan s blokadom m-kolinergičkih receptora, što je najkarakterističnije za etanolamine i etilendiamine. Karakteristične su suha usta, zadržavanje mokraće, zatvor, tahikardija i oštećenje vida. U nealergijskom rinitisu, učinkovitost ovih lijekova povećava se zbog blokade m-kolinergičkih receptora. Međutim, moguće je pojačati bronhijalnu opstrukciju zbog povećanja viskoznosti sputuma, što je opasno za bronhijalnu astmu. Blokatori histaminskih receptora generacije I mogu pogoršati glaukom i izazvati akutno zadržavanje mokraće u adenomu prostate.
Antiemetičko i protiv pumpanje djelovanje.Ovi učinci mogu biti povezani i sa središnjim m-antiholinergičkim djelovanjem ovih lijekova. Difenhidramin, promethazin, ciklizin *, mekli-
zin * smanjuje stimulaciju vestibularnih receptora i inhibira funkciju labirinta, te se zbog toga može koristiti za bolesti pokreta.
Neki blokatori histaminskih H1 receptora smanjuju simptome parkinsonizma zbog blokade centralnih m-kolinergičkih receptora.
Antitusivno djelovanje.Najkarakterističniji za difenhidramin, ostvaruje se zbog izravnog djelovanja na središte kašlja u obdužnoj meduli.
Antiserotonin djelovanje.Ciproheptadin ga posjeduje najviše, pa se koristi za migrene.
Učinak blokade 1-adrenalinskih receptora s perifernom vazodilatacijom posebno je karakterističan za fenotiazinske pripravke. To može dovesti do prolaznog smanjenja krvnog tlaka.
Lokalni anestetikdjelovanje je karakteristično za većinu lijekova u ovoj skupini. Učinak lokalne anestezije difenhidramina i promethazina jači je od učinka novokaina *.
tahifilaksija- smanjenje antihistaminskog učinka s produljenom uporabom, što potvrđuje potrebu za izmjeničnim lijekovima svaka 2-3 tjedna.
Farmakodinamika H1 blokatora histamina I generacije
Svi blokatori H1 receptora histamina I generacije I su lipofilni i, osim H1 receptora histamina, blokiraju i m-holinergičke receptore i serotoninske receptore.
Prilikom propisivanja blokatora histaminskih receptora, mora se uzeti u obzir fazni tijek alergijskog procesa. Blokatori histaminskih receptora Histamina H1 trebaju se koristiti uglavnom za prevenciju patogenetskih promjena u slučaju pacijentovog očekivanog susreta s alergenom.
Blokatori histaminskih receptora 1. generacije ne utječu na sintezu histamina. U velikim koncentracijama ovi lijekovi mogu izazvati degranulaciju mastocita i izlazak histamina iz njih. Blokatori receptora za histamin H1 učinkovitiji su u sprečavanju djelovanja histamina nego u uklanjanju učinaka njegovih učinaka. Ovi lijekovi inhibiraju reakciju glatkih mišića bronha na histamin, smanjuju svrbež, sprečavaju povećanje vaskularnog širenja histamina i povećavaju njihovu propusnost, te smanjuju lučenje endokrinih žlijezda. Dokazano je da blokatori H1 receptora generacije histamina I imaju izravan bronhodilatacijski učinak, i što je najvažnije, sprečavaju oslobađanje histamina iz mastocita i bazofila u krvi, što se smatra osnovom za upotrebu ovih lijekova
kao profilaktička sredstva. U terapijskim dozama ne utječu značajno na kardiovaskularni sustav. Prisilnom intravenskom primjenom mogu uzrokovati smanjenje krvnog tlaka.
Blokatori H1 receptora generacije histamina I učinkoviti su u prevenciji i liječenju alergijskog rinitisa (učinkovitost oko 80%), konjuktivitisa, pruritusa, dermatitisa i urtikarije, angioedema, nekih vrsta ekcema, anafilaktičkog šoka, s edemima uzrokovanim hipotermijom. Blokatori histaminskih receptora prve generacije koriste se zajedno sa simpatomimeticima kod alergijske rinoreje. Derivati \u200b\u200bpiperazina * i fenotiazina * koriste se za sprječavanje mučnine, povraćanja i vrtoglavice izazvane naglim pokretima, s Meniereovom bolešću, povraćanjem nakon anestezije, radijacijskom mučninom i jutarnjim povraćanjem kod trudnica.
Lokalna primjena ovih lijekova uzima u obzir njihove antipruritičke, anestetske i analgetske učinke. Ne preporučuje se njihova dulja upotreba, jer su mnogi od njih sposobni izazvati preosjetljivost i imaju fotosenzibilizacijski učinak.
Farmakokinetika histaminskih I blokatora prve generacije
Blokatori H1 receptora generacije histamina I razlikuju se od lijekova druge generacije u kratkom trajanju djelovanja, s relativno brzim početkom kliničkog učinka. Učinak ovih lijekova nastaje u prosjeku 30 minuta nakon uzimanja lijeka, dostižući vrhunac u roku od 1-2 sata. Trajanje djelovanja antihistaminika prve generacije je 4-12 sati. Kratko trajanje kliničkog učinka antihistaminika prve generacije povezano je, prije svega, s brzim metabolizam i izlučivanje putem bubrega.
Većina blokatora receptora histamina H1 prve generacije dobro se apsorbira u probavnom traktu. Ti lijekovi prodiru u BBB, placentu, a također prelaze u majčino mlijeko. Najveća koncentracija ovih lijekova nalazi se u plućima, jetri, mozgu, bubrezima, slezini i mišićima.
Većina blokatora H1 receptora generacije histamina I metabolizira se u jetri za 70-90%. Oni induciraju mikrosomske enzime, koji kada produljena upotreba može umanjiti njihov terapeutski učinak, kao i učinak drugih lijekova. Metaboliti mnogih antihistaminika izlučuju se u roku od 24 sata mokraćom, a samo male količine nepromijenjene su.
Nuspojave i kontraindikacije
Nuspojave koje uzrokuju blokatori H1 receptora histamina I generacije prikazani su u tablici. 19-4.
Tablica 19-4.Neželjene reakcije lijekova antihistaminicima prve generacije
 Velike doze blokatora histaminskih receptora H1 mogu izazvati uznemirenost i napade, posebno kod djece. Uz ove simptome, barbiturati se ne mogu koristiti, jer će to izazvati aditivni učinak i značajno inhibirati respiratorni centar. Ciklizin * i klorociklizin * imaju teratogene učinke, pa se ne mogu koristiti za povraćanje u trudnica.
Velike doze blokatora histaminskih receptora H1 mogu izazvati uznemirenost i napade, posebno kod djece. Uz ove simptome, barbiturati se ne mogu koristiti, jer će to izazvati aditivni učinak i značajno inhibirati respiratorni centar. Ciklizin * i klorociklizin * imaju teratogene učinke, pa se ne mogu koristiti za povraćanje u trudnica.
Interakcije s lijekovima
Blokatori histaminskih receptora 1. generacije pojačavaju učinke opojnih analgetika, etanola, hipnotika, sredstva za smirenje. Može pojačati djelovanje stimulansa CNS-a kod djece. Uz dugotrajnu upotrebu, ovi lijekovi smanjuju učinkovitost steroida, antikoagulansa, fenilbutazona (butadiona *) i drugih lijekova koji se metaboliziraju u jetri. Njihova kombinirana primjena s antikolinergicima može dovesti do pretjeranog porasta njihovih učinaka. MAO inhibitori pojačavaju učinak antihistaminika. Neki lijekovi prve generacije potenciraju učinke adrenalina i norepinefrina na kardiovaskularni sustav. Blokatori H1 receptora generacije histamina I propisani su za prevenciju kliničkih simptoma alergija, posebno rinitisa, koji često prate atopijsku bronhijalnu astmu, za ublažavanje anafilaktičkog šoka.
antihistaminici lijekovi II i III generacije
Lijekovi druge generacije uključuju terfenadin *, astemizol *, cetirizin, mekvipazin *, feksofenadin, loratadin, ebastin, a treća generacija blokatora histaminskih receptora H1 - feksofenadin (telfast *).
Slijede sljedeće značajke blokatora H1 receptora histamina II i III generacije:
Visoka specifičnost i visoki afinitet histaminskih H1 receptora bez učinka na serotoninske i m-holinergičke receptore;
Brzi početak kliničkog učinka i trajanja djelovanja, što se obično postiže visokim stupnjem vezivanja proteina, kumulacijom lijeka ili njegovog metabolita u tijelu i odgođenom eliminacijom;
Minimalna sedacija kod upotrebe lijekova u terapijskim dozama; neki pacijenti mogu osjetiti umjerenu pospanost, što je rijetko uzrok povlačenja lijekova;
Nedostatak tahifilaksije uz dugotrajnu upotrebu;
Sposobnost blokiranja kalijevih kanala stanica provodnog sustava srca, koja je povezana s produljenim intervalom Q-Ti kršenje ritma srca (ventrikularna tahikardija tipa pirouette).
U tablici. 19-5 prikazuje komparativnu karakteristiku nekih blokatora H1 receptora histamina II generacije.
Tablica 19-5.Uporedne karakteristike blokatora histamina II generacije receptora H1 receptora
 Kraj tablice. 19-5
Kraj tablice. 19-5
 Farmakodinamika blokatora H-receptora histamina II generacije
Farmakodinamika blokatora H-receptora histamina II generacije
Astemizol * i terfenadin * nemaju aktivnost kolina i β-blokiranja. Astemizol * blokira α-adreno- i serotoninske receptore samo u velikim dozama. Blokatori receptora za histamin H 1 gena imaju slab terapeutski učinak kod bronhijalne astme, jer ne samo histamin, već i leukotrieni, faktor aktivacije trombocita, citokini i drugi posrednici koji uzrokuju razvoj bolesti utječu na glatke mišiće bronha i bronhijalnih žlijezda. Upotreba samo blokatora histaminskih receptora H1 ne jamči potpuno ublažavanje bronhospazma alergijske geneze.
Farmakokinetika blokatora H1 receptora histamina II generacijeSvi blokatori histaminskih receptora II generacije djeluju duže vrijeme (24-48 sati), a vrijeme za razvoj učinka je malo - 30-60 minuta. Oko 80% astemizol * izlučuje se 14 dana nakon posljednje doze, a terfenadin * - nakon 12 dana. Kumulativni učinak ovih lijekova, nastavljajući se bez promjene funkcija središnjeg živčanog sustava, omogućava njihovu široku primjenu u ambulantnoj praksi kod bolesnika s polinozom, urtikarijom, rinitisom, neurodermatitisom itd. Blokatori histaminskih H1 receptora II generacije koriste se u liječenju bolesnika s bronhijalnom astmom s pojedinačnim odabirom doze.
Za blokatore H1 receptora histamina druge generacije, kardiotoksični učinak zbog bloka
kalijevih kanala kardiomiocita i izražava se produženjem intervala Q-Ti aritmija na elektrokardiogramu.
Rizik ovog nuspojava povećava kombinacijom antihistaminika s inhibitorima citokrom P-450 3A4 (pl 1.3.): Antifungalni lijekova (ketokonazol i itrakonazol *), makrolide (eritromicin, oleandomicin i klaritromicin), antidepresivi (fluoksetin, sertralin i paroksetin) , uz uporabu soka od grejpa, kao i u bolesnika s teškim oštećenjem funkcije jetre. Kombinirana uporaba gornjih makrolida s astemizolom * i terfenadinom * u 10% slučajeva dovodi do kardiotoksičnog učinka povezanog s produljenjem intervala Q-T.Azitromicin i diritromicin * su makrolidi koji ne inhibiraju 3A4 izoenzim i, prema tome, ne uzrokuju produženje intervala Q-Ttijekom uzimanja histaminskih receptora druge generacije s blokatorima.
IV Smolenov, N.A. Smirnov
Zavod za kliničku farmakologiju, Medicinska akademija Volgograd
Posljednjih godina došlo je do značajnog porasta učestalosti i ozbiljnosti alergijskih bolesti i reakcija. To je zbog onečišćenja okoliša, povećanja koncentracije ozona i promjene u načinu života ljudi. Troškovi liječenja pacijenata s atopijskom astmom, alergijskim rinitisom i atopijskim dermatitisom također se značajno povećavaju. Ti uvjeti u pravilu nisu opasni po život, ali zahtijevaju aktivnu terapijsku intervenciju, koju bi pacijenti trebali biti učinkoviti, sigurni i dobro podnijeti.
Značajnu ulogu u razvoju alergijskih reakcija igraju posrednici različitih kemijskih struktura - biogeni amini (histamin, serotonin), leukotrieni, prostaglandini, kinini, kemotoksični faktori, kationski proteini itd. Posljednjih godina sintetizirani su i testirani novi lijekovi s anti-posredničkim učinkom - antagonisti leukotrienskih receptora (zafirlukast, montelukast), inhibitori 5-lipoksigenaze (zeliuton), antihemotoksični agensi. Međutim, lijekovi s antihistaminskim učinkom našli su najšire primjene u kliničkoj praksi.
Izvodljivost upotrebe antihistaminika za razne alergijske bolesti (urtikarija, atopijski dermatitis, alergijski rinitis i konjuktivitis, alergijska gastropatija) nastaje zbog širokog raspona učinaka histamina. Ovaj posrednik može utjecati na respiratorni trakt (izaziva oticanje nosne sluznice, bronhospazam, hipersekreciju sluzi), kožu (svrbež, blister-hiperemička reakcija), gastrointestinalni trakt (crijevna kolika, stimulacija želučane sekrecije), kardiovaskularni sustav (širenje kapilara krvne žile, povećana propusnost krvnih žila, hipotenzija, poremećaj srčanog ritma), glatki mišići (spazam).
Prvi lijekovi koji konkurentno blokiraju histaminske receptore uvedeni su u kliničku praksu 1947. godine. Lijekovi koji se natječu s histaminom na razini H1 receptora ciljnih organa klasificiraju se kao blokatori H1, blokatori receptora H1 ili antihistaminici. Lijekovi ove klase imaju slab učinak na H2 i H3 receptore.
Antihistaminici inhibiraju simptome povezane s endogenim oslobađanjem histamina, inhibiraju razvoj hiperreaktivnosti, ali ne utječu na senzibilizirajući učinak alergena i ne utječu na infiltraciju sluznice eozinofilima. U slučaju kasne primjene antihistaminika, kada je alergijska reakcija već značajno izražena i povezana je većina histaminskih receptora, klinička učinkovitost ovih lijekova je niska.
Posljednjih desetljeća stvoreni su lijekovi koji ne samo da mogu blokirati H1 receptore, već imaju i dodatni učinak na procese alergijske upale. Prisutnost dodatnih farmakodinamičkih učinaka u modernim antihistaminicima poslužila je kao osnova za njihovo razdvajanje u tri glavne generacije (tablica 1).
Učinkovitost antihistaminika prve generacije u liječenju alergijskog rinokonjunktivitisa, urtikarije i drugih alergijskih bolesti utvrđena je već duže vrijeme. Međutim, iako svi ti lijekovi brzo (obično u roku od 15-30 minuta) ublažavaju simptome alergija, većina njih ima izražen sedativni učinak i mogu izazvati neželjene reakcije u preporučenim dozama, kao i interakciju s drugim lijekovima i alkoholom. Sedativni učinak nastaje zbog sposobnosti antihistaminika prve generacije da prodiru kroz krvno-moždanu barijeru. Njihova upotreba može uzrokovati i pojavu gastrointestinalnih manifestacija: mučnina, povraćanje, zatvor i proljev.
Trenutno se antihistaminici prve generacije koriste uglavnom za ublažavanje akutnih alergijskih reakcija u situacijama u kojima prevladavaju reakcije rane faze alergijske upale, a prisutnost dodatnog antialergijskog učinka nije potrebna:
akutna alergijska urtikarija;
anafilaktički ili anafilaktoidni šok, alergijski Quinckeov edem (parenteralno, kao dodatni alat);
prevencija i liječenje alergijskih i pseudoalergijskih reakcija uzrokovanih lijekovima;
sezonski alergijski rinitis (epizodni simptomi ili trajanje pogoršanja)<2 недель);
akutne alergijske reakcije na hranu;
serumska bolest.
Neki antihistaminici prve generacije imaju izraženo antiholinergičko djelovanje, kao i sposobnost blokiranja muskarinskih holinergičkih receptora. Zbog toga lijekovi 1. generacije mogu biti učinkoviti i u sljedećim situacijama:
|
Sa ARVI(lijekovi s antikolinergičkim učinkom imaju učinak "sušenja" na sluznici): |
|
Feniramin ( Avil); Fervex). Prometazin ( Pipolfhen, Diprazin); Paracetamol + dekstrometorfan ( Coldrex nite). Kloropiramin ( Suprastin). klorfenamin; Paracetamol + askorbinska kiselina ( Antigrippin); Paracetamol + pseudoefedrin ( Theraflu, Antiflu); Biklotimol + fenilefrin ( Hexapneumine); Fenilpropanolamin ( CONTAC 400); + fenilpropanolamin + acetilsalicilna kiselina (HL-hladan). Difenhidramin ( Dimedrol). |
|
Za suzbijanje kašlja: |
|
Difenhidramin ( Dimedrol) Prometazin ( Pipolfhen, Diprazin) |
|
Za ispravljanje poremećaja spavanja(poboljšati san, dubinu i kvalitetu sna, ali učinak traje najviše 7-8 dana): |
|
Difenhidramin ( Dimedrol); Paracetamol ( Noćna njega Efferalgan). Za poticanje apetita: Ciproheptadin ( Peritol); Astemizol ( Hismanal). |
|
Za prevenciju mučnine i vrtoglavice zbog labirintitisa ili Meniereove bolesti, kao i za smanjenje manifestacija kretnje: |
|
Difenhidramin ( Dimedrol) Prometazin ( Pipolfhen, Diprazin) |
|
Za liječenje povraćanja trudnica: |
|
Difenhidramin ( Dimedrol) |
|
Da biste pojačali učinke analgetika i lokalnih anestetika (sedacija, komponenta litičkih smjesa): |
|
Difenhidramin ( Dimedrol) Prometazin ( Pipolfhen, Diprazin) |
|
Za liječenje sitnih posjekotina, opeklina, uboda insekata(učinkovitost lokalnog uzimanja lijekova nije strogo dokazana, ne preporučuje se upotreba\u003e 3 tjedna zbog povećanog rizika od lokalne iritacije): Bamipin ( Soventol). |
Prednosti antihistaminika druge generacije uključuju širi raspon indikacija za uporabu (bronhijalna astma, atopijski dermatitis, sijena groznica, alergijski rinitis) i prisutnost dodatnih antialergijskih učinaka: sposobnost stabiliziranja membrane mastocita, suzbijanje nakupljanja eozinofila izazvanih PAT-om u dišnim putovima.
Međutim, ideja kliničke učinkovitosti antihistaminika druge generacije u liječenju bronhijalne astme i atopijskog dermatitisa temelji se na malom broju nekontroliranih studija. Ketotifen nije registriran u velikom broju zemalja (posebno u SAD-u), jer nisu bili uvjerljivi podaci o njegovoj učinkovitosti. Djelovanje lijeka razvija se polagano (unutar 4-8 tjedana), a farmakodinamički učinci lijekova druge generacije dokazuju se uglavnom uglavnom in vitro. među nuspojave ketotifen bilježi sedativni učinak, dispeptičke simptome, povećani apetit, kao i trombocitopeniju.
Nedavno su razvijeni antihistaminici 3. generacije sa značajnom selektivnošću, koji djeluju samo na periferne H1 receptore. Ti lijekovi ne prolaze krvno-moždanu barijeru i stoga nemaju nuspojave iz središnjeg živčanog sustava. Pored toga, moderni antihistaminici imaju neke značajne dodatne antialergijske učinke: smanjuju ekspresiju adhezijskih molekula (ICAM-1) i suzbijaju izlučivanje IL-8, GM-CSF i sICAM-1 izazvanih eozinofilima iz epitelnih stanica, smanjuju ozbiljnost bronhospazma izazvanog alergenom, smanjiti fenomen bronhijalne hiperreaktivnosti.
Primjena antihistaminika treće generacije opravdano je tijekom dugotrajne terapije alergijskih bolesti, u čijoj genezi posrednici kasne faze alergijske upale igraju značajnu ulogu:
cjelogodišnji alergijski rinitis;
sezonski alergijski rinitis (konjuktivitis) s trajanjem sezonskih egzacerbacija\u003e 2 tjedna;
kronična urtikarija;
atopijski dermatitis;
alergijski kontaktni dermatitis;
rani atopijski sindrom u djece.
Farmakokinetička svojstva antihistaminika značajno se razlikuju. Većina lijekova prve generacije ima kratko trajanje djelovanja (4-12 sati) i zahtijevaju višestruko doziranje. Moderni antihistaminici imaju dugotrajno djelovanje (12-48 sati), što im omogućuje da se propisuju 1-2 puta dnevno. Maksimalni poluživot eliminacije ima astemizol (oko 10 dana), koji inhibira reakcije kože na histamin i alergene u trajanju od 6-8 tjedana.
Opisane su ozbiljne kardiotoksične nuspojave u obliku teških srčanih aritmija za dva antihistaminika 3. generacije (terfenadin i astemizol). Vjerojatnost nastanka ovih nuspojava povećava se istodobnom primjenom lijekova s \u200b\u200bmakrolidima (eritromicin, oleandomicin, azitromicin, klaritromicin), protiv gljivičnih sredstava (ketocanozol i intracanozol), antiaritmika (kinidin, novokainamid, disopiramidna bolest, neke bolesti protiv jetre) i hiperkalemija. Ako je potrebno, istodobna primjena terfenadina ili astemizola s gore navedenim skupinama lijekova, prednost daje antifungalnim agensima flukonazol (diflukan) i terbenafin (lamisil), antidepresivi paroksetin i sertralin, antiaritmike i antibiotike drugih skupina. Karakteristike modernih antihistaminika, značajke njihova doziranja i komparativni troškovi liječenja prikazani su u tablici 2.
Stupanj afiniteta "starih" i "novih" pripravaka za H1 histaminske receptore približno je isti. Stoga je izbor lijeka zbog tečaja liječenja, vjerojatnosti nuspojava i kliničke izvedivosti prisutnosti dodatnih antialergijskih učinaka u lijeku. Tablica 3 prikazuje podatke o kriterijima za racionalni izbor antihistaminika.
Posljednjih godina tematski antihistaminici, posebno aceclastin (allergodil), zauzimaju značajno mjesto u liječenju alergijskog rinitisa. Ovaj lijek ima brzi (unutar 20-30 minuta) simptomatski učinak, poboljšava mukocilijarni klirens, nema značajne sistemske nuspojave. Njegova klinička učinkovitost u liječenju alergijskog rinitisa najmanje je usporediva s oralnim antihistaminicima treće generacije.
Najperspektivnijim oralnim antihistaminicima („zlatnim“ standardom terapije) zasluženo se smatraju loratadin i cetirizin.
Loratadin (klaritin) je najčešće propisani "novi" antihistaminik koji nema sedativni učinak, značajne interakcije lijekova, uključujući interakcije s alkoholom, i preporučuje se za upotrebu pacijentima svih dobnih skupina. Izvrsni sigurnosni profil klaritina omogućio je da se lijek uvrsti na popis OTC lijekova.
Cetirizin (zyrtec) jedini je lijek koji se pokazao učinkovit u liječenju blage bronhijalne astme, što mu omogućuje da se koristi kao osnovni lijek, posebno kod male djece kada je otežan način propisivanja inhaliranim putem. Pokazano je da dugotrajna primjena cetirizina u djece s ranim atopijskim sindromom može umanjiti rizik od napredovanja atopijskih stanja u budućnosti.
Literatura.
Izvještaj o međunarodnom konsenzusu o dijagnozi i liječenju rinitisa. Ruska rinologija. - 1996. - br. 4. - S. 2-44.
Ament P., Paterson A. Interakcije lijekova s \u200b\u200bnesedirajućim antihistaminicima. \\\\ Američki obiteljski liječnik. - 1997. - s. 56. - N1.- str.223-228.
Berman S. Pedijatrijsko donošenje odluka. Drugo izdanje. Philadelphia .: B.C. Decker, Inc. 1991.480 str.
Canonica W. Mehanizmi antialergijskog liječenja. \\\\ ACI News, 1994. Supl.3.p.11-13.
Davies R. Rhinitis: Mehanizmi i upravljanje. U: Mackay I. Royal Society of Medicine Services Limited. 1989.
Peggs J., Shimp L., Opdycke R. Antihistaminici: stari i novi. \\\\ Američki obiteljski liječnik. - 1995. - v. 52. - N.2. - p. 593-600.
(P. Creticos, 1993.).
1. generacija - djeluju na periferne i centralne histaminske receptore H1, izazivaju sedativni učinak, nemaju dodatni antialergijski učinak.
- bamipin ( SoventolMast)
- dimetinden ( Fenistil)
- difenhidramin ( Dimedrol, benadryl)
- klemastin ( Tavegyl)
- mebhidrolin ( Diazolin, Omeril)
- oksatomid ( Tinset)
- promethazin ( Pipolphen, Diprazin)
- feniramin ( Avil)
- kifenadin ( Phencarol)
- kloropiramin ( Suprastin)
s antiserotoninskim djelovanjem
- dimebon ( Dimebone)
- setastin ( Loderix)
- ciproheptadin ( Peritol)
2. generacija - djeluju na histaminske receptore i stabiliziraju membranu mastocita.
- ketotifen ( Zaditen et al.)
3. generacija - djeluju samo na periferne histaminske receptore H1, ne izazivaju sedativni učinak, stabiliziraju membranu mastocita i imaju dodatni antialergijski učinak.
- akrivastin ( Semprex)
- astemizol ( Hismanal, Histalong, Astemisan, Astelong)
- terfenadin ( Trexyl, Teridin, Tofrin)
- feksofenadin ( Telfast)
- loratadin ( Claritine)
- cetirizin ( zyrtec)
- ebastin ( Kestine)
- acelastin ( Allergodil)
- levokabastin ( Histimet)
Tablica 2. Karakterizacija modernih antihistaminika.
Tablica 3. Kriteriji za odabir antihistaminika
1. Izvodljivost izbora lijeka s dodatnim antialergijskim učinkom:
- cjelogodišnji alergijski rinitis;
- sezonski alergijski rinitis (konjuktivitis) s trajanjem sezonskih egzacerbacija\u003e 2 tjedna;
- kronična urtikarija;
- atopijski dermatitis;
- alergijski kontaktni dermatitis;
- rani atopijski sindrom u djece.
2. Pacijent ima specifične probleme:
- djeca mlađa od 12 godina:
- loratadin ( Claritine)
- cetirizin ( zyrtec)
- terfenadin ( Trexyl)
- astemizol ( Hismanal)
- dimetinden ( Fenistil)
- djeca 1-4 godine s ranim atopijskim sindromom:
- cetirizin ( zyrtec)
- loratadin ( Claritine)
- trudnice:
- loratadin ( Claritine)
- feksofenadin ( Telfast)
- astemizol ( Hismanal)
- žene tijekom dojenja:
- klemastin ( Tavegyl)
- feniramin ( avil)
- pacijenti s bubrežnim zatajenjem:
- loratadin ( Claritine)
- astemizol ( Hismanal)
- terfenadin ( Trexyl)
- bolesnici s oštećenom funkcijom jetre:
- loratadin ( Claritine)
- cetirizin ( Zytrec)
- feksofenadin ( Telfast)
· Antihistaminici
- ... povijesno, termin "antihistaminici" znači lijekovi koji blokiraju H1-histaminske receptore, a lijekovi koji djeluju na H2-histaminske receptore i koji se koriste kao antisekretorni lijekovi (cimetidin, ranitidin, famotidin, itd.) nazivaju se H2 - blokatori histamina.
1942. Stvoreni su prvi antagonisti N-receptora koji su udovoljili zahtjevima za lijekovi, Od ovog razdoblja započela je era masovne uporabe antihistaminika u širokoj medicinskoj praksi.
Klasični antagonisti N-receptora (ili lijekovi 1. generacije) zastupljeno uglavnom sa 6 skupina kemijskih spojeva dobivenih iz etanolamina, fenotiazina, etilendiamina, alkilamina, piperazina, piperidina. Istodobno, do nekoliko desetaka ovih lijekova bilo je prisutno na svjetskom farmaceutskom tržištu.
Ovu su situaciju uzrokovala neka zajednička posebna svojstva antagonista H-receptora prve generacije. Najvažnije od njih može se sažeti na sljedeći način. Ovi lijekovi u terapijskim dozama relativno slabo vežu H receptore, konkurentni su antagonisti histamina, što objašnjava relativno kratkoročni učinak njihovog djelovanja i potrebu za primjenom ponovljenih terapijskih doza tijekom dana.
Lijekovi I generacije nemaju vrlo visoku selektivnost djelovanja, te stoga u terapijskim dozama mogu blokirati receptore drugih medijatora (M-kolinergički receptori, 5HT receptori, α-adrenergički receptori, D-receptori), što je povezano s nizom nepoželjnih nuspojave (na kardiovaskularni sustav, gastrointestinalni trakt, vid, sluznicu itd.). Poznati su središnji učinci ovih lijekova koji prelaze krvno-moždanu barijeru i imaju sedativni učinak, kao i potiču apetit. Vrlo važno nepoželjno svojstvo lijekova prve generacije je tahifilaksa, to jest smanjenje antihistaminskog učinka s produljenom (više od 7-10 dana) upotrebom. Zbog toga je bila potrebna prisutnost velikog broja antagonista H-receptora na farmaceutskom tržištu kako bi se jedan lijek mogao zamijeniti drugim tijekom dugotrajnog liječenja.
Unatoč nepoželjnim svojstvima spomenutih antagonista H-receptora prve generacije, ovi se lijekovi i dalje široko koriste, a u nekim slučajevima čak i zbog naprednih medicinskih razloga. Nagomilavanjem kliničkog i farmakološkog iskustva pokazalo se da se u određenim kliničkim situacijama svojstva koja su nepoželjna u uobičajenim uvjetima (sedativni učinak, sposobnost blokiranja drugih vrsta receptora, kratko trajanje djelovanja) mogu koristiti u terapijske svrhe, kada se može rabiti frakcionalnost doze. nesumnjiva prednost antagonista H-receptora prve generacije je raznolikost oblici doziranja, uključujući injekcije Pored toga, ne može se ne uzeti u obzir i ogromno medicinsko iskustvo, kao i relativno niska cijena ovih lijekova u usporedbi s lijekovima najnovije generacije.
Antihistaminici 1. generacije: Difenhidramin (difenhidramin, Benadryl, allergin), klemastin (Tavegil), doksilamin (dekaprin, donormil), difenilpiralin, bromodifenhidramin, dimenhidrinat (dedalon, Dramamine) kloropiramin (Suprastinum), pirilamin, antazolin, mepiramin, bromfeniramin, chloropheniramine, deksklorfeniramin, feniramin (avil), mebhidrolin (diazolin), kifenadin (fenkarol), sekvifenadin (bikarfen), promethazin (fenergan, diprazin, pipolfen), trimeprazin (teralen), oksemazin, alimemazin, ciklizin, hidroksizin (atyz) ciproheptadin (peritol).
Sljedeća farmakološka svojstva su najkarakterističnija za antihistaminike prve generacije (sedativi):
Sedativno djelovanje, određeno je činjenicom da većina antihistaminika prve generacije, lako se otapajući u lipidima, dobro prodire kroz krvno-moždanu barijeru i veže se za H1 receptore u mozgu. Možda se njihov sedativni učinak sastoji u blokiranju centralnih receptora za serotonin i acetilkolin. Stupanj očitovanja sedativnog učinka prve generacije varira kod različitih lijekova i kod različitih bolesnika od umjerenih do teških i povećava se u kombinaciji s alkoholom i psihotropnim lijekovima. Neke od njih koriste se kao tablete za spavanje (doksilamin). Rijetko, umjesto sedacije, dolazi do psihomotorne agitacije (češće u umjerenim terapijskim dozama u djece i u visokim toksičnim dozama u odraslih). Zbog sedativnog učinka, većina lijekova se ne može koristiti tijekom rada na koji je potrebna pažnja. Svi lijekovi prve generacije pojačavaju djelovanje sedativnih i hipnotičkih lijekova, opojnih i ne-opojnih analgetika, inhibitora monoamin oksidaze i alkohola.
Anksiolitički učinakkarakteristično za hidroksizin može biti posljedica supresije aktivnosti u određenim područjima potkotičke regije središnjeg živčanog sustava.
Atropinske reakcijepovezana s antiholinergičkim svojstvima lijekova su najkarakterističnija za etanolamine i etilendiamine. Manifestira se suhim ustima i nazofarinksom, zadržavanjem mokraće, konstipacijom, tahikardijom i oštećenjem vida. Ova svojstva pružaju učinkovitost predmetnih lijekova za nealergijski rinitis. Istodobno, mogu pojačati opstrukciju kod bronhijalne astme (uslijed povećanja viskoznosti sputuma), uzrokovati pogoršanje glaukoma i dovesti do infarvezikalne opstrukcije u adenomu prostate itd.
Antiemetički i protiv kašlja efektvjerojatno povezano s središnjim antikolinergičkim učinkom lijekova. Neki antihistaminici (difenhidramin, promethazin, ciklizin, meklizin) smanjuju stimulaciju vestibularnih receptora i inhibiraju rad labirinta, pa se mogu koristiti za bolesti pokreta.
Brojni blokeri H1-histamina smanjuju simptome parkinsonizmazbog središnje inhibicije učinaka acetilkolina.
Antitusivno djelovanjenajkarakterističniji za difenhidramin, ostvaruje se zbog izravnog djelovanja na centar kašlja u obdužnoj meduli.
Antiserotoninski učinak, prvenstveno karakteristično za ciproheptadin, određuje njegovu uporabu u migreni.
efekt blokiranja α1s perifernom vazodilatacijom, posebno svojstvenom antihistaminskim fenotiazinskim nizom, može dovesti do prolaznog smanjenja krvnog tlaka kod osjetljivih osoba.
Lokalno anestetičko (nalik kokainu) djelovanjekarakterističan za većinu antihistaminika (javlja se zbog smanjenja propusnosti membrana za natrijeve ione). Difenhidramin i promethazin jači su lokalni anestetici od novokaina. Međutim, oni imaju sistemske učinke slične kinidinu, koji se očituju produženjem refraktarne faze i razvojem ventrikularne tahikardije.
tahifilaksija: smanjenje aktivnosti antihistaminika uz produljenu upotrebu, što potvrđuje potrebu za izmjenom lijekova svaka 2-3 tjedna.
Treba napomenutida se antihistaminici prve generacije razlikuju od druge generacije u kratkom trajanju izlaganja s relativno brzim početkom kliničkog učinka. Mnogi od njih su dostupni u parenteralnim oblicima.Strategija stvaranja novih antihistaminika promijenila se nakon uspostave heterogenosti H receptora u kasnim 60-ima. Pokazalo se da su vanjske manifestacije alergije posredovane djelovanjem histamina na 1. tip receptora. Iako su danas poznate 4 vrste ovih receptora, ostaje jasno da su vanjske manifestacije alergijske reakcije rezultat djelovanja histamina na 1. vrstu receptora (H1 receptora). Stoga je zadatak bio stvoriti visoko selektivne blokatore H1 receptora u nedostatku blokade drugih receptora i gubitka drugih nepoželjnih svojstava, posebice sedacije i tahifilaksije.
U kasnim 70-ima nađeno je spoj (terfenadin) koji je slučajno ispunio gore navedene zahtjeve. Nakon toga, popis spojeva s takvim svojstvima nadopunjen je novim sredstvima koja su činila skupinu antagonista receptora Hl druge generacije, koji su u to vrijeme uključivali astemizol, loratadin, citerizin, ebastin. Terfenadin i astemizol napustili su farmaceutsko tržište zbog poznatog nepoželjnog nuspojava na kardiovaskularni sustav.
Svi predstavnici druge generacije lijekova koji pripadaju različitim vrstama kemijskih spojeva dijele slična svojstva, što ukazuje na njihove prednosti u odnosu na lijekove prve generacije. Lijekovi druge generacije imaju visoki afinitet za H1 receptore, većina njih je nekonkurentni blokatori. potonje svojstvo zahtijeva kratko objašnjenje. Hipoteza da blokada nije konkurentna zbog selektivnog vezanja H1 receptora čini se razumnom, ali ne u regiji aktivnih centara odgovornih za vezanje na histamin, već u ostalim područjima. Zbog toga, histamin ne može istisnuti antagonist vezan za receptor, koji se drži u vezanom stanju dulje vrijeme, ometajući konformaciju receptora koja nastaje pri interakciji s medijatorom (histaminom) i potreban je za prijenos signala u stanicu.
Dakle, za lijekove druge generacije karakteristično je visoki afinitet za H1 receptor. Snaga vezanja antagonista s H1 receptorom osigurava trajanje njegovog djelovanja, a samim tim i mogućnost jedne doze lijeka tijekom dana. Zbog velike selektivnosti blokade upravo H1 receptora, lijekovi druge generacije u terapijskim dozama ne blokiraju receptore drugih medijatora i, prema tome, nemaju nepoželjne nuspojave karakteristične za antagoniste H1 receptora prve generacije. Fizikalno-kemijska svojstva lijekova druge generacije mogu praktički eliminirati ili značajno smanjiti njihov prodor kroz krvno-moždanu barijeru i tako eliminirati središnje učinke, uključujući sedaciju. Čak i za cetirizin, koji je u brojnim istraživanjima pokazao sedativni učinak u nešto većem postotku slučajeva nego u placebo skupinama, taj je učinak neusporedivo manje izražen nego u prekursoru cetirizina - hidroksizina. Konačno, ti lijekovi većinom ne pokazuju tahifilaksu, odnosno pacijenti ih mogu dugo upotrebljavati bez zamjene s drugim antihistaminicima. Također, ovi se lijekovi mogu koristiti za šire kliničke indikacije: u kroničnim alergijskim stanjima bez promjene jednog antagonista na drugog, u bronhijalnoj astmi, u kombinaciji s manifestacijama koje zahtijevaju imenovanje antagonista receptora H1. naposljetku, stvaranjem antagonista H1 receptora druge generacije, otvorila se mogućnost upotrebe antihistaminika od strane ljudi koji se bave aktivnostima koje zahtijevaju povećanu pažnju, što je posebno važno u naše vrijeme.
Neki lijekovi prve generacije po svojim individualnim svojstvima bliski su lijekovima druge generacije, Na primjer, akrivastin, čija upotreba uključuje frakcijsku upotrebu (3 puta dnevno), prilično je visoko selektivan blokator H1 receptora, samo se djelomično metabolizira i rijetko ima sedativni učinak. Izvorna klasa antihistaminika koju su stvorili domaći istraživači (M. D. Mashkovsky, M. E. Kaminka) su derivati \u200b\u200bkinuklidina. Dobro poznati lijek iz ove skupine, fenkarol (chifenadin) također nalikuje lijekovima druge generacije u visokom afinitetu za H1 receptore, niskoj sedaciji i dobrom sigurnosnom profilu. Uz antagonistički učinak na H1 receptore, povećava aktivnost diaminoksidaze (histaminaze) i stoga ima dodatni antialergijski učinak zbog uništavanja histamina koji se oslobađa tijekom alergijske reakcije.
II generacije antihistaminika: akrivastin (semprex), astemizol (gismanal), dimetinden (fenistil), oksatomid (tinset), terfenadin (bronal, histadin), azelastin (alergodil), levokabastin (histimet), misolastin, loratadin (klaritin), epin bastin (kestin), bamipin (soventol).
Sljedeća svojstva su najčešći antihistaminici II generacije (ne-sedativni):
Visoka specifičnost i visoki afinitet H1 receptorau nedostatku utjecaja na holine i serotoninske receptore.
Brz nastup kliničkog učinka i trajanje akcije. Produljenje se može postići zbog visokog vezanja bjelančevina, nakupljanja lijeka i njegovih metabolita u tijelu i odgođenog izlučivanja.
Minimalna sedacijakod upotrebe lijekova u terapijskim dozama. Objašnjava to slab prolazak krvno-moždane barijere zbog strukturnih značajki ovih uzročnika. Neki posebno osjetljivi pojedinci mogu osjetiti umjerenu pospanost, što je rijetko uzrok prestanka uzimanja lijekova.
Nedostatak tahifilaksijes produljenom uporabom.
Sposobnost blokiranja kalijevih kanala srčanog mišića, koja je povezana s produženjem QT intervala i poremećajem srčanog ritma. Rizik od ove nuspojave povećava se kombinacijom antihistaminika s antifungalnim (ketokonazol i intrakonazol), makrolidima (eritromicin i klaritromicin), antidepresivima (fluoksetin, sertralin i paroksetin), uz uporabu soka od grejpa, kao i kod bolesnika s ozbiljnom funkcijom jetre.
Nedostatak parenteralnog oblikameđutim, neki od njih (azelastin, levokabastin, bamipin) dostupni su u obliku aktualna primjena.III generacija antihistaminika (metaboliti), Daljnji načini poboljšanja antagonista H1 receptora bili su, nažalost, potaknuti negativnim okolnostima. Činjenica je da su većina lijekova iz ove serije bili prolijekovi, tj. Farmakološki aktivni metaboliti nastaju u tijelu iz početnog oblika koji imaju metabolički učinak. Ako je početni spoj, za razliku od njegovih metabolita, dao neželjene učinke, tada bi pojava uvjeta pod kojima je povećala njegovu koncentraciju u tijelu mogla dovesti do ozbiljnih posljedica. Upravo se to u jednom trenutku dogodilo s lijekovima terfenadin i astemizol. Od tada poznatih antagonista H1 receptora, samo cetirizin nije lijek, već stvarni lijek. To je konačni farmakološki aktivni metabolit lijeka prve generacije hidroksizina. Koristeći cetirizin kao primjer, pokazano je da mala metabolička modifikacija izvorne molekule omogućava dobivanje kvalitativno novog farmakološkog pripravka. Sličan pristup korišten je za dobivanje novog antihistaminika, feksofenadina, stvorenog na osnovi konačnog farmakološki aktivnog metabolita terfenadina. Dakle, temeljna razlika između antihistaminika III generacije je u tome što su oni aktivni metaboliti antihistaminika prethodne generacije. Glavna im je značajka nemogućnost utjecaja na QT interval. Trenutno su pripravci treće generacije zastupljeni cetirizinom i feksofenadinom. Ti lijekovi ne prolaze krvno-moždanu barijeru i stoga nemaju nuspojave iz središnjeg živčanog sustava. Pored toga, moderni antihistaminici imaju neke značajne dodatne antialergijske učinke: smanjuju ekspresiju adhezijskih molekula (ICAM-1) i suzbijaju izlučivanje IL-8, GM-CSF i sICAM-1 izazvanih eozinofilima iz epitelnih stanica, smanjuju ozbiljnost bronhospazma izazvanog alergenom, smanjiti fenomen bronhijalne hiperreaktivnosti.
III generacije antihistaminika: cetirizin (zirtec), feksofenadin (telfast).
Na ovaj način, antihistaminici su antialergijski agensi doista neiskorištenih mogućnosti. Usmjeravanje istraživačkih napora za povećanje afiniteta ovih spojeva prema H1 receptorima, s jedne strane, i širenje i povećanje sposobnosti inhibicije funkcije ciljnih stanica, s druge strane, omogućit će nam da produktivno realiziramo ideju o antialergijskim multifunkcionalnim lijekovima, koji mogu zamijeniti glukokortikosteroide kao lijekove s boljim sigurnosnim profilom.
Profesor L.A. Goryachkina
RMAPO, Moskva
Već 60 godina antihistaminici (AGP) koristi se u liječenju sljedećih alergijskih bolesti:
- alergijski rinitis (sezonski i tijekom cijele godine)
- alergijski konjuktivitis
- alergijske kožne bolesti (atopijski dermatitis, akutna i kronična urtikarija, Quinckeov edem itd.)
- alergijske reakcije na ubode insekata i uboda
- prevencija komplikacija s SIT-om i drugima.
Pokušaji korištenja novonabavljenih antihistaminika šire od logički opravdanog diskreditiraju čak i one lijekove čija je učinkovitost u liječenju histaminergičkih simptoma izuzetno velika.
Alergijske bolesti, posebice alergijski rinitis, atopijska astma, kronična idiopatska urtikarija, atopijski dermatitis, su među najčešćim patološkim stanjima kod čovjeka. Iako ove bolesti obično ne predstavljaju prijetnju po život, ipak mogu značajno narušiti kvalitetu života pacijenata. Alergijske bolesti imaju sličnu patogenezu i, u stvari, mogu se smatrati lokalnim manifestacijama sistemske alergijske upale. Histamin je jedan od glavnih posrednika alergijskih reakcija, stoga blokatori H1 histaminskih receptora ostaju izborno sredstvo u liječenju alergijskih bolesti, posebno rinitisa i kronične urtikarije.