روش داخل وریدی ارائه سریع و هدفمند داروهای درمانی به بدن بیمار. از آن (به ندرت - داخل شریانی) استفاده می شود اگر داروها به اندازه کافی از روده جذب نشوند ، مخاط آن را به طرز چشمگیری تحریک کرده و هنگام عبور از دستگاه گوارش به سرعت از هم جدا شوند.
تزریق گسترده داروها از طریق تزریق ، غلظت پایدار در خون را تضمین می کند. این به دلیل تأثیر فوری در این حالت ، داروی معرفی شده ، به طور کامل به بافتها و گیرنده های مورد نظر می رسد.
با تجویز داخل وریدی دوز دقیق دارو تأمین می شود ، تحویل حجم زیادی از ترکیبات درمانی از جمله تحریک مخاط ، امکان پذیر است. نیاز به چنین داروهایی ، حلالیت کامل آنها در آب و عدم وجود اثر مضر بر آن است. به هر حال خطر عوارض جانبی با تجویز داروی داخل وریدی بیشتر از روشهای دیگر این روش برای آماده سازی روغنی یا کمی محلول در آب مناسب نیست.
چرا داروها به صورت داخل وریدی تجویز می شوند؟
روش داخل وریدی برای همه کاربردی ندارد و عمدتاً فقط برای درمانهای بستری استفاده می شود.
با سزایس و اندوکاردیت عفونی ، بهتر است دارو را به ورید تزریق کنید.
علاوه بر این ، انتخاب محل تزریق ممکن است به ساختار بدن انسان بستگی داشته باشد. پرستاران حتی بیماران را به عنوان "بدون عضله" و "بدون رگ" طبقه بندی می کنند. علاوه بر این ، انتخاب محل تزریق ممکن است به مهارت و حرفه ای بودن کارکنان بستگی داشته باشد ، زیرا ورود دارو به ورید "هوازی" بالاتر از تزریق های زیر جلدی یا عضلانی است.
نوع خاصی از تزریق داخل وریدی در صورت عدم امکان خوردن غذا از طریق معده ، مواد مغذی را در اختیار بیمار قرار می دهد. در این حالت ، تعدادی از مشکلات وجود دارد. طرح تغذیه تزریقی بیمار باید براساس حجم عظیمی از داده ها که هنوز نیاز به تعیین دارد محاسبه شود.
داروهای داخل وریدی و روشهای تزریق
شما باید وزن آن ، میزان مایعات منتشر شده در روز ، داده های الکترولیت و آزمایش خون عمومی ، داده های ادرار را بدانید. تمام الکترولیتهای لازم (پتاسیم ، منیزیم ، سدیم ، کلر و آب) باید به بدن بیمار تحویل داده شود. برای این کار از محلول Ringer-Lock ، تریسول ، کوارتوزول و موارد مشابه استفاده می شود. راه حل دیگر شور. داشتن کربوهیدرات کوتاه ، گلوکز را تأمین می کند. غلظت پروتئین توسط لیوفیزات پروتئین یا آمینو اسیدها پشتیبانی می شود. چربی ها توسط امولسیفایر اسیدهای چرب تأمین می شوند. اگر کنترل تعادل یونی خون امکان پذیر نباشد ، آنها فقط به محلول نمکی یا رینگر محدود می شوند.
سخنرانی شماره 15. 15/05/2013 سال.
موضوع: مسیرهای تجویز داروهای بدن.
مجموعه سرنگ محلول دارویی از آمپول و ویال.
برنامه:
راه های ورود دارو به بدن انسان. مزایا و مضرات.
محلول دارویی را از طریق آمپول و ویال در سرنگ قرار دهید. الگوریتم ها
1. مسیر ورودی - معرفی داروی داخل از طریق:
- دهان (در هر سیستم عامل) ، یا به صورت خوراکی؛
- زیر زبان (زیر زبان) ، یا زیر زبانی ،
- به داخل روده (در راست روده) یا به صورت راست.
مصرف دارو از طریق دهان (در هر واحد).
مزایا: سهولت استفاده؛ نیاز به شرایط استریل ندارد ، عدم وجود عوارض ذاتی در تجویز تزریقی است.
مضرات: توسعه آهسته یک اثر درمانی ، وجود اختلافات فردی در سرعت و کامل بودن جذب ، تأثیر مواد غذایی و سایر داروها بر جذب ، تخریب در لومن معده و روده ها یا هنگام عبور از کبد ، اثرات سوء بر مخاط مخاطی معده و روده ها دارد.
مواد دارویی را در داخل به شکل محلول ، پودر ، قرص ، کپسول و قرص مصرف کنید.
برنامه زیر زبان (زیر زبانه) (زیر زبان).
این دارو وارد حلقه بزرگی از گردش خون می شود و با عبور از دستگاه گوارش و کبد ، شروع به عمل می کند که پس از مدت کوتاهی ، از طریق مخاط مخاطی دهان جذب می شود.
مضرات: لیست کوچکی از داروها.
آشنایی با روده (به صورت راست).
مزایا: غلظت بالاتری ایجاد می کند مواد داروییاز زمان خوراکی تجویز می شود.
شمع ها (شیاف ها) و مایعات را با استفاده از جوش ها وارد کنید.
معایب: ناراحتی در استفاده ، مشکلات روانی.
قبل از ورود داروها به داخل روده ، باید یک ورم \u200b\u200bپاک کننده انجام شود!
2. مسیر تزریق انواع تزریق است. 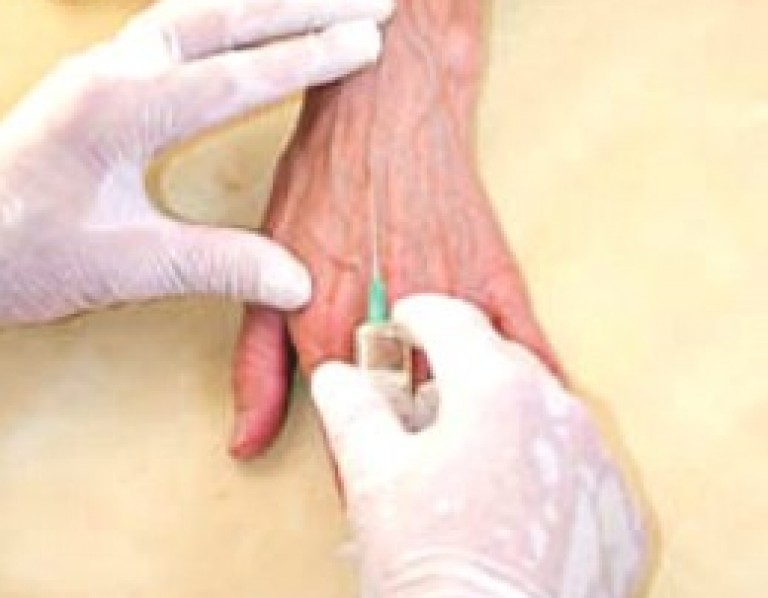

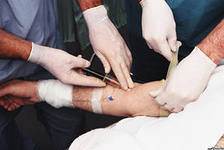
تزریق داخل وریدی (IV). داروها به صورت محلول های آبی تجویز می شوند.
مزایا: ورود سریع به خون ، اگر یک عارضه جانبی رخ دهد ، می توان سریع عمل را متوقف کرد. امکان استفاده از موادی که از بین می روند ، غیر قابل جذب از دستگاه گوارش هستند.
مضرات: با یک مسیر طولانی مدت تزریق داخل ورید ، درد و ترومبوز عروقی ممکن است رخ دهد.
تزریق عضلانی (IM). محلول های آبی ، روغنی و تعلیق مواد دارویی را معرفی کنید. اثر درمانی طی 10 تا 30 دقیقه اتفاق می افتد. حجم ماده تجویز شده نباید بیش از 10 میلی لیتر باشد.
مضرات: احتمال ایجاد درد موضعی ، هماتوما ، نفوذ ، آبسه ها ، خطر وارد شدن تصادفی سوزن به رگ خونی.
تجویز زیر جلدی (s / c). محلول های آبی و روغنی معرفی می شوند.
شما نمی توانید محلولهای زیر جلدی و عضلانی از مواد تحریک کننده که می تواند نکروز بافت را ایجاد کند ، وارد کنید.
3. راه استنشاق مصرف. 
 گازهای تزریقی (بیهوشی های بی ثبات) ، آئروسل ها را تزریق کنید. مزایا: 1. عمل به طور مستقیم در محل روند پاتولوژیک در دستگاه تنفسی. 2- با استنشاق آئروسل ، غلظت بالایی از داروها در برونشها با دور زدن کبد حاصل می شود.
گازهای تزریقی (بیهوشی های بی ثبات) ، آئروسل ها را تزریق کنید. مزایا: 1. عمل به طور مستقیم در محل روند پاتولوژیک در دستگاه تنفسی. 2- با استنشاق آئروسل ، غلظت بالایی از داروها در برونشها با دور زدن کبد حاصل می شود.
در این مقاله مروری بر تقریباً تمام داروهای مدرن وجود دارد که در صورت بروز بحران فشار خون بالا در بیمار توصیه می شود.
توجه! این مقاله تنها داروهایی را توصیف می کند که برای بحران فشار خون بالا استفاده می شوند ، یعنی در شرایط اضطراری. برای یک درمان "منظم" از فشار خون بالا - داروها کاملاً متفاوت هستندآنها در مقالات دیگر تشریح شده اند. در سایت ما دقیق ترین اطلاعات در مورد داروهای فشار خون بالا را خواهید یافت. کلیه مطالب به زبانی ساده و قابل فهم نوشته شده اند. این دانش به شما کمک می کند تا به طور موثر با پزشک همکاری کنید که قرص هایی را برای شما انتخاب می کند.
بازار داروسازی دائماً با محصولات جدید دوباره پر می شود داروها، از جمله مواردی که برای کمک به بحران فشار خون بالا طراحی شده اند. بررسی ما نه تنها جدیدترین داروها را شامل می شود ، بلکه داروهایی نیز دارد که از قبل در کشورهای توسعه یافته مورد استفاده قرار می گیرد ، زیرا پزشکان ما هنوز به طور گسترده ای از آنها استفاده می کنند: تری متیل کامیسیلات (آرفوناد) ، کلونیدین (کلونیدین) ، پنتامین ، دیباازول.

در مورد درمان بیماریهای مرتبط با فشار خون بالا بخوانید:
با یک بحران پیچیده فشار خون بالا ، هر گونه تاخیر در درمان می تواند عواقب جبران ناپذیری به همراه داشته باشد. بیمار در بخش مراقبت های ویژه بستری است و بلافاصله تجویز داخل وریدی یکی از داروهای ذکر شده در جدول را آغاز می کند.
داروهای تجویز داخل وریدی در بحرانهای پیچیده فشار خون بالا
| نام دارو | مسیر مصرف ، دوز | شروع عمل | مدت زمان عمل | یادداشت ها |
|---|---|---|---|---|
| داروهایی که رگهای خونی را شل می کنند | ||||
| نیتروپروساید سدیم | به صورت داخل وریدی ، 0.25-10 میکروگرم / کیلوگرم در دقیقه (50-100 میلی لیتر در 250-500 میلی لیتر گلوکز 5٪) رها کنید | فوراً | 1-3 دقیقه | برای کاهش فشار فوری در بحران های فشار خون از هر نوع مناسب است. فقط با استفاده از دستگاه پخش كننده مخصوص با فشار مداوم فشار خون وارد كنید |
| نیتروگلیسیرین | به صورت داخل وریدی ، قطره قطره ، 50-200 میکروگرم بر دقیقه | 2-5 دقیقه | 5-10 دقیقه | نیتروگلیسیرین به ویژه در نارسایی حاد قلبی ، انفارکتوس میوکارد موثر است |
| نیکاردیپین | به صورت داخل وریدی ، قطره ای ، 5-15 میلی گرم در ساعت | 5-10 دقیقه | از 15 دقیقه تا 12 ساعت با تجویز طولانی مدت | در بیشتر بحران های فشار خون بالا موثر است. برای بیماران مبتلا به نارسایی قلبی مناسب نیست. احتیاط کنید بیماران مبتلا به بیماری عروق کرونر قلب. |
| وراپامیل | به صورت داخل وریدی 5-10 میلی گرم ، قطره داخل وریدی می تواند ادامه یابد ، 3-25 میلی گرم در ساعت | 1-5 دقیقه | 30-60 دقیقه | منع مصرف آن در بیمارانی که نارسایی قلبی دارند و افرادی که مسدود کننده بتا هستند ، منع مصرف دارد |
| هیدرالازین | به صورت داخل وریدی ، بولوس (جریان) ، 10-20 میلی گرم به ازای هر 20 میلی لیتر محلول ایزوتونیک ، یا داخل وریدی 0.5 میلی گرم در دقیقه یا به صورت داخل عضلانی 10-50 میلی گرم قطره کنید | 10-20 دقیقه | 2-6 ساعت | بیشتر با اکلامپسی. می توانید مقدمه را بعد از 2-6 ساعت تکرار کنید. |
| انالاپریلات | داخل وریدی ، 1.25-5 میلی گرم | 15-30 دقیقه | 6-12 ساعت | در نارسایی حاد بطن چپ مؤثر است |
| نموديپين | به صورت داخل وریدی ، قطره ، 15 میلی گرم بر کیلوگرم در هر ساعت ، سپس 30 میلی گرم بر کیلوگرم در هر ساعت | 10-20 دقیقه | 2-4 ساعت | همراه با خونریزی زیر فرخمدار |
| فنولدوپام | به صورت داخل وریدی ، قطره قطره ، 0.1-0.3 میلی گرم / کیلوگرم در دقیقه | 1-5 دقیقه | 30 دقیقه | در بیشتر بحران های فشار خون بالا موثر است |
| مسدود کننده های آدرنرژیک | ||||
| Labetalol | به صورت داخل وریدی ، بولوس (جریان) ، 20-80 میلی گرم با سرعت 2 میلی گرم در دقیقه یا تزریق عضلانی 50-300 میلی گرم | 5-10 دقیقه | 4-8 ساعت | در بیشتر بحران های فشار خون بالا موثر است. منع مصرف در بیمارانی که نارسایی قلبی دارند. |
| پروپرانولول | قطره داخل وریدی 2-5 میلی گرم با سرعت 0.1 میلی گرم در دقیقه | 10-20 دقیقه | 2-4 ساعت | بیشتر با جداشدن آنوریسم آئورت و سندرم عروق کرونر |
| اسمولول | به طور داخل وریدی 250-500 میکروگرم / کیلوگرم / دقیقه به مدت 1 دقیقه ، سپس 50-100 میکروگرم / کیلوگرم به مدت 4 دقیقه قطره کنید | 1-2 دقیقه | 10-20 دقیقه | این دارو انتخابی برای آنوریسم طبقه بندی شده آئورت و بحران فشار خون بالا بعد از عمل است |
| Trymhafan camphylate | قطره داخل وریدی ، 1-4 میلی گرم در دقیقه (1 میلی لیتر محلول 0.05-0.1 in در 250 میلی لیتر محلول 5٪ گلوکز یا محلول کلرید سدیم ایزوتونیک) | فوراً | 1-3 دقیقه | در بحرانهای دارای ادم ریوی یا مغز ، آنوریسم طبقه بندی شده آئورت |
| کلونیدین (کلونیدین) | به صورت داخل وریدی 0.5-1.0 میلی لیتر یا به صورت داخل عضلانی 0.5-2.0 ml محلول 0.01٪ | 5-15 دقیقه | 2-6 ساعت | نامطلوب سکته مغزی |
| آزامیتونیوم برمید | به صورت داخل صفر 0.2-0.75 میلی لیتر (دوز را به تدریج افزایش دهید تا نتیجه حاصل شود) یا به صورت عضلانی 0.3-1 میلی لیتر محلول 5٪ | 5-15 دقیقه | 2-4 ساعت | در بیماران مسن منع مصرف دارد. باعث افت فشار خون می شود. |
| پنتول آمین | به صورت داخل وریدی یا عضلانی ، 5-15 میلی گرم (1-3 میلی لیتر از محلول 0.5٪) | 1-2 دقیقه | 3-10 دقیقه | بیشتر با فئوکروموسیتوم ، سندرم ترک کلونیدین |
| داروهای دیگر | ||||
| فوروزمید | به صورت داخل وریدی ، بولوس (جت) ، 40-200 میلی گرم | 5-30 دقیقه | 6-8 ساعت | بیشتر در بحران فشار خون بالا با نارسایی حاد قلب یا کلیه است |
| سولفات منیزیم | به صورت داخل وریدی ، بولوس (جت) ، 5-20 میلی لیتر محلول 25٪ | 30-40 دقیقه | 3-4 ساعت | با تشنج ، اکلامپسی زنان باردار |
اگر تجویز فوری داروهای داخل وریدی غیرممکن است ، باید از زیر داروهای سریع اقدام به کاهش فشار خون استفاده کنید: نیترات ، کاپتوپریل ، نیفدیپین ، مسدود کننده های آدرنرژیک و / یا تزریق عضلانی کلونیدین ، \u200b\u200bفنول آمین یا دیبازول.
اولویت باید به داروهای کوتاه مدت (نیتروپروساید سدیم ، نیتروگلیسیرین ، کامیسیلات تری متافان) داده شود ، زیرا آنها باعث کاهش فشار خون می شوند. داروهای طولانی مدت برای رشد احتمالی فشار خون کنترل نشده خطرناک هستند. کاهش شدید فشار خون ، خطر عوارض را افزایش می دهد: کاهش گردش خون مغزی (تا توسعه کما) ، عدم خونرسانی به قلب (حملات آنژین ، آریتمی و گاهی انفارکتوس میوکارد). خطر عوارض به ویژه با کاهش ناگهانی فشار خون در افراد مسن مبتلا به آترواسکلروز شدید رگهای مغزی بسیار زیاد است.
در مرحله اول درمان ، هدف این است که تا حدی فشار را تا حد مطمئن کاهش دهیم - لزوماً به حالت عادی. بیشتر اوقات ، فشار خون 20-25٪ کاهش می یابد. 
 |
 |
 |
افزودنیهای اثربخش و مقرون به صرفه برای عادی سازی فشار:
اطلاعات بیشتر در مورد روش در مقاله "" " نحوه سفارش مکمل های فشار خون بالا از ایالات متحده. فشار خود را به حالت عادی برگردانید بدون اینکه عوارض جانبی مضر قرص های شیمیایی ایجاد کند. عملکرد قلب خود را بهبود ببخشید. آرام تر باشید ، از اضطراب خلاص شوید ، شب مانند کودک بخوابید. منیزیم با ویتامین B6 برای فشار خون بالا شگفتی می کند. شما از سلامتی عالی ، حسادت همسالان برخوردار خواهید بود.
داروها برای درمان بحران فشار خون بدون عارضه
در مورد بحران فشار خون بدون عارضه ، به طور معمول ، نیازی به تجویز داخل وریدی داروها نیست. داروهای کاهش فشار خون را از طریق خوراکی (از طریق دهان) تجویز کنید اقدام سریع یا تزریق عضلانی
کلونیدین (کلونیدین)
استفاده موثر از کلونیدین (کلونیدین) ، که باعث تاکی کاردی نمی شود ، باعث افزایش برون ده قلبی نمی شود ، بنابراین می توان آنژین صدری را توصیه کرد. علاوه بر این ، این دارو برای بیمارانی که نارسایی کلیوی دارند ، قابل تجویز است. تأثیر استفاده از کلونیدین 5-15 دقیقه پس از تزریق داخل وریدی و 30-60 دقیقه پس از تجویز خوراکی رخ می دهد. در صورت لزوم ، دارو هر ساعت تکرار می شود تا اثر به دست آید.
عوارض جانبی اصلی ناشی از یک اثر آرام بخش آرام بخش (آرام بخش) است ، به همین دلیل این دارو در بیمارانی که مظهر بروز یک بحران فشار خون بالا از طرف سیستم عصبی مرکزی هستند منع مصرف دارد: یک اثر آرام بخش می تواند علائم را تضعیف کرده و ارزیابی عینی شدت بیماری بیمار را دشوار کند. کلونیدین (کلونیدین) نباید برای بیماران با اختلال در هدایت قلبی ، به ویژه برای کسانی که گلیکوزیدهای قلبی دریافت می کنند ، توصیه نمی شود.
نیفدیپین
از نیفدیپین نیز استفاده می شود که توانایی استراحت رگ های خونی ، افزایش برون ده قلبی و جریان خون کلیوی را دارد. کاهش فشار خون در حال حاضر 15-30 دقیقه پس از تجویز آن مشاهده می شود ، اثر آن به مدت 4-6 ساعت ادامه می یابد. کپسول نیفدیپین را باید جوید و بلعید. 5-10 میلی گرم نیفدیپین معمولاً کافی است. اگر اثری وجود نداشته باشد ، پس از 30-60 دقیقه تکرار تجویز می شود.
نیفدیپین در برخی از بیماران می تواند باعث سردرد شدید ، و همچنین افت فشار خون شریانی کنترل نشده (به ویژه در ترکیب با سولفات منیزیم) شود ، بنابراین استفاده از آن باید محدود به مواردی باشد که بیماران نسبت به این دارو به موقع ، در طول درمان برنامه ریزی شده ، به خوبی پاسخ دهند.
لازم به ذکر است که کمیته ملی فشار خون بالا در ایالات متحده ، استفاده از نیفدیپین را در زمان بحران فشار خون بالا نامناسب می داند. واقعیت این است که سرعت و درجه کاهش فشار خون هنگام مصرف دارو زیر زبان دشوار است تا از خطر ابتلا به ایسکمی مغزی یا کرونر جلوگیری شود.
کاپتوپریل
مهارکننده کاپتوپریل ACE فشار خون را در طی 30-40 دقیقه پس از تجویز به دلیل جذب سریع در معده کاهش می دهد. اگر از کاپتوپریل استفاده شود ، پس از کاهش فشار خون ، جریان خون مغزی بدتر نمی شود. گاهی اوقات ، این دارو باعث کاهش بیش از حد فشار خون ، به ویژه در بیماران با نارسایی کلیوی یا کاهش حجم گردش خون می شود.
یک اثر درمانی مثبت نیز با تزریق عضلانی کلونیدین (کلونیدین) یا دیبازول مشاهده می شود. در صورت افزایش عرق کردن ، احساس اضطراب ، آرامبخشی به ویژه مشتقات بنزودیازپین وجود دارد که می تواند به صورت خوراکی یا به صورت تزریق عضلانی و همچنین داروییدول تجویز شود. ترکیبی از 2 یا 3 دارو موثر است (برای مثال ، نیفدیپین + متوپرولول یا نیفدیپین + کاپتوپریل).
داروها برای درمان فوری بحرانهای فشار خون بالا - یک مرور کلی
به طور معمول ، برای درمان بحران های فشار خون بالا با استفاده از تزریق داخل وریدی می توان دو گروه از داروها را تشخیص داد: دسته اول داروهای جهانی مناسب برای متوقف کردن بیشتر بحران ها ، دسته دوم داروهای خاص هستند که نشانه های خاصی دارند.
گروه اول شامل نیتروپروساید سدیم ، هیدرالازین ، کامیسیلات تری متافان ، برمید آزامتیونیوم ، لاباتالول ، آنالاپریلات ، نیکاردیپین است. به دوم - نیتروگلیسیرین ، اسموول ، فنتول آمین.
نیتروپروساید سدیم
نیتروپروسید سدیم تأثیر سریع و به راحتی کنترل شده در کاهش فشار خون دارد که بلافاصله پس از شروع مصرف آن تجلی پیدا می کند و چند دقیقه پس از قطع تجویز پایان می یابد. بدیهی است که استفاده از دارو باید تحت نظارت دقیق فشار خون انجام شود. نیتروپروساید سدیم در همه انواع بحرانهای فشار خون بالا ، خصوصاً در انسفالوپاتی فشار خون حاد ، خونریزی بعد از عمل یا نارسایی حاد بطن چپ مؤثر است. این ماده در اکلامپسی به دلیل خطر مسمومیت جنین با سیانورها منع مصرف دارد.
نیتروپروسید سدیم در ترکیب خود دارای یک گروه NO (فاکتور آرامش بخش وابسته به اندوتلیوم) است که با جدا شدن در بدن باعث گسترش شریان ها و رگ ها می شود. این منجر به شل شدن رگ های خونی ، کاهش جریان خون به قلب و کاهش حجم سکته مغزی می شود. ضربان قلب افزایش می یابد. با توجه به آرامش قابل توجه رگ های خونی ، توزیع مجدد جریان خون با کاهش آن در مناطق ایسکمیک (سندرم سرقت) اتفاق می افتد. از این نظر ، نیتروپروساید سدیم می تواند جریان خون کرونر را در بیماران مبتلا به بیماری عروق کرونر قلب مختل کند.
با توجه به گسترش شریان های بزرگ مغزی ، سدیم نیتروپروساید باعث افزایش جریان خون مغزی می شود و می تواند فشار داخل جمجمه را افزایش دهد. با این حال ، کاهش فشار خون سیستمیک این اثر را کاهش می دهد ، به همین دلیل بیشتر بیماران مبتلا به آنسفالوپاتی دارو را به خوبی تحمل می کنند.
نیتروپروسید سدیم توسط گروه های سولفیدریل گلبول های قرمز به سیانید و سپس - در کبد - به تیوسیانات از بین می رود. غلظت بالای دومی ، اگر چند روز در خون باقی بماند ، به عنوان حالت تهوع ، ضعف ، تعریق ، بی نظمی ، روان پریشی ، اثر سمی دارد. خطر مسمومیت با تیوسیانات با افزایش می یابد استفاده طولانی مدت دارو (بیش از 24 ساعت) و در دوزهای زیاد (بیش از 10 میکروگرم بر کیلوگرم در مدت زمان 1 دقیقه). در صورت مسمومیت از نیترات سدیم (4-6 میلی گرم) و تیو سولفات سدیم (50 میلی لیتر محلول 25٪) به عنوان پادزهر استفاده می شود.
نیتروگلیسیرین
بدون توجه به وجود یا عدم وجود فشار خون بالا ، نیتروگلیسیرین به صورت داخل وریدی برای بیماران مبتلا به ایسکمی میوکارد تزریق می شود. این دارو انتخابی برای بحران فشار خون بالا است که همراه با آنژین صدری ، انفارکتوس میوکارد یا نارسایی حاد بطن چپ و همچنین بعد از پیوند بای پس عروق کرونر است. نیتروگلیسیرین در متوقف کردن یک بحران فشار خون بالا مانند سدیم نیتروپروساید همان مزایا را دارد: شروع سریع و قطع سریع عمل ، احتمال افزایش تدریجی دوز برای به دست آوردن تأثیر مطلوب در کاهش فشار خون.
مانند نیتروپروساید سدیم ، نیتروگلیسیرین باعث ایجاد آرامش عروقی از طریق تشکیل NO می شود. با این حال ، بر خلاف نیتروپروسید سدیم ، نیتروگلیسیرین یک اهدا کننده NO غیرمستقیم است. دوم از طریق یک سری از واکنشهای آنزیمی از نیتروگلیسیرین در بدن تشکیل می شود.
اثر اصلی درمانی نیتروگلیسیرین آرامش عروقی است. در همان زمان ، ابتدا شریان های بزرگ ، سپس شریان های متوسط \u200b\u200bگسترش می یابند و با افزایش بیشتر دوز ، شریانی ها می شوند.
شل شدن رگ های بزرگ به کاهش جریان وریدی ، حجم سکته مغزی و ظاهر تاکی کاردی رفلکس کمک می کند. در بیماران مبتلا به نارسایی قلبی ، برعکس ، تجویز نیتروگلیسیرین با عادی سازی نسبت فشار به حجم در حفره های قلب ، حجم سکته مغزی را افزایش می دهد.
بر خلاف نیتروپروساید سدیم ، نیتروگلیسیرین باعث ایجاد سندرم سرقت نمی شود: افزایش خونرسانی به بخش های غیر ایسکمیک عضله قلب به ضرر ایسکمیک نیست.
در دوزهای بالاتر ، نیتروگلیسیرین شریان های کوچک را گشاد می کند ، به کاهش فشار خون سیستمیک کمک می کند. پاسخ سیستمیک به دوز دارو و حساسیت فرد به آن بستگی دارد.
دیازوکسید
دیازوکسید شریانهای مقاوم را بدون اینکه روی رگهای خازنی تأثیر بگذارد ، گشاد می کند. کاهش فشار خون تحت تأثیر دیازوکسید ممکن است با احتباس مایعات ، گرگرفتگی صورت ، سرگیجه همراه باشد. برای به حداقل رساندن این پدیده ها ، دارو به آرامی قطره ای یا با دوزهای کم به صورت داخل بطنی بولوس (جت) هر 5-10 دقیقه و به همراه داروهای ادرارآور تزریق می شود. در حال حاضر ، به دلیل ظهور تعداد زیادی از داروهای جدید که به سرعت فشار خون را کاهش می دهند ، منسوخ شده است.
هیدرالازین
هیدرالازین (دی هیدرالازین) - شریانها را بدون تأثیر در رگ های خازنی شل می کند. کاهش در کل مقاومت عروق محیطی تحت تأثیر هیدرالازین باعث تاکی کاردی و افزایش برون ده قلبی می شود. این دارو همچنین به دلیل افزایش فشار داخل جمجمه می تواند باعث سردرد شود.
هیدرالازین به صورت داخل وریدی در یک بولوس (جریان) یا قطره ای تزریق می شود. گاهی اوقات - به طور عضلانی. برای جلوگیری از تاکی کاردی ، یک بتا بلاکر به آن اضافه می شود. معمولاً یک دیورتیک (فوروزمید) نیز لازم است ، زیرا هیدرالازین باعث حفظ مایعات می شود. اگر علائم کمبود آب بدن به دلیل استفراغ یا خروج بیش از حد ادرار ناشی از افزایش شدید فشار خون مشاهده شود ، دیورتیک تجویز نمی شود.
هیدرالازین برای زنان باردار مبتلا به اکلامپسی داروی مورد نظر است. گردش خون را در رحم بهبود می بخشد و بر جنین تأثیر منفی نمی گذارد. منع مصرف در ایسکمی حاد میوکارد و آنوریسم طبقه بندی شده آئورت. همچنین برای رفع بحرانهای همراه با عوارض مغزی نیز توصیه نمی شود ، زیرا باعث افزایش فشار داخل جمجمه می شود و به دلیل ظهور مناطق پرفشار و کم فشار می تواند گردش مغزی را بدتر کند.
Trymhafan camphylate
Trimethafan camsylate یک داروی مسدود کننده گانگلیون با یک عمل کوتاه و به راحتی کنترل شده است. به صورت داخل وریدی تجویز می شود. باعث انسداد گانگلیون سمپاتیک و پاراسمپاتیک می شود. با توجه به خطر ابتلا به آتونی مثانه و انسداد روده ، استفاده از آن در دوره بعد از عمل توصیه نمی شود.
پیش از این ، کامیسیلات تری متافان (در ترکیب با بتا بلاکر) به دلیل توانایی آن در کاهش ضربان قلب و برون ده قلبی ، داروی مورد نظر برای آنوریسم حاد طبقه بندی شده حاد بود. در عمل بالینی امروز بیشتر از داروهای مدرن استفاده می شود ، به ویژه از بتا-مسدود کننده اسمولول عمل اولتراورتورت ، که بیشترین مورد در نظر گرفته می شود داروی مؤثر با آنوریسم طبقه بندی شده آئورت (در ترکیب با نیتروپروساید سدیم).
کامیمیلات Trimethafan نسبت به نیتروپروساید سدیم سمی تر است ، که دلیل آن محاصره عمومی سیستم عصبی اتونوم است. با استفاده مکرر ، اثربخشی آن کاهش می یابد - تاکیفیلاکسی ایجاد می شود.
آزامیتونیوم برمید
در صورت عدم وجود داروهای مؤثرتر و ایمن تر ، از برمید آزامیتونیوم استفاده می شود. به عنوان یک مسدود کننده گانگلیونی ، برمید azamethonium رگ ها و شریان ها را شل می کند و بدین ترتیب بار قلب را کاهش می دهد. این برای تسکین بحران های فشار خون بالا ، همراه با نارسایی حاد بطن چپ استفاده می شود. به صورت داخل وریدی به شکل تزریق کسری مکرر (0.3-0.5-1 میلی لیتر) خیلی آهسته وارد کنید.
Azamethonium bromide همچنین می تواند برای انواع دیگر بحرانهای فشار خون بالا (ترجیحا تزریق عضلانی) استفاده شود. مضرات دارویی همان عارضه کامیمیلات تری متافان است. علاوه بر این ، دارای اثر طولانی مدت (4-8 ساعت) است ، که انتخاب فردی یک دوز مؤثر را پیچیده می کند. این بیماری می تواند باعث کاهش شدید فشار خون تا بروز فروپاشی شود.
پنتول آمین
پنتول آمین در صورت بروز بحران فشار خون در اثر مصرف بیش از حد کاتکول آمین ها (فئوکروموسیتوم ، لغو ناگهانی کلونیدین (کلونیدین) و غیره) مورد استفاده قرار می گیرد. تجویز داخل وریدی فنل آمین باعث انسداد موثر و کوتاه مدت گیرنده های آلفا -1 و آلفا -2 آدرنرژیک می شود. این دارو فشار خون را بیش از 15 دقیقه پس از تجویز داخل وریدی بولوس (جت) کاهش می دهد. عمل آن با تاکی کاردی رفلکس همراه است ، که می تواند ایسکمی میوکارد را تشدید کند (تا سکته قلبی) یا باعث ظهور آریتمی شدید شود.
Labetalol
Labetalol - مسدود کننده گیرنده های بتا-1 ، بتا 2 و آلفا-1-آدرنرژیک ، توسط بسیاری از نویسندگان به عنوان داروی انتخاب برای اکثر بحران های فشار خون بالا در نظر گرفته شده است. این ماده مؤثر و ایمن است ، اثرات سمی ندارد ، باعث تاکی کاردی یا افزایش فشار داخل جمجمه مانند وازودیلاتورهای مستقیم نمی شود. عمل لاباتولول با تجویز داخل وریدی پس از 5 دقیقه آغاز می شود و 3-6 ساعت طول می کشد ، لیابتالول برای هر نوع بحران فشار خون بالا به جز موارد نارسایی حاد بطن چپ قلب مؤثر است. در حالت دوم ، استفاده از دارو به دلیل اثر برجسته کاهش قدرت انقباضات قلب به دلیل محاصره گیرنده های بتا-آدرنرژیک ، نامطلوب است.
اسمولول
اسمولول بتا مسدودکننده قلب و عروق است. به سرعت توسط آنزیم های خون از بین می رود ، در نتیجه آن نیمه عمر بسیار کمی (حدود 9 دقیقه) و بر این اساس ، مدت زمان کوتاهی از عمل (حدود 30 دقیقه) دارد. مخصوصاً برای بیهوشی و آنوریسم طبقه بندی شده آئورت مشخص شده است (در حالت دوم در ترکیب با نیتروپروساید سدیم یا داروی دیگری که رگهای خونی را شل می کند) استفاده می شود.
انالاپریلات
Enalaprilat در مواردی مورد استفاده قرار می گیرد که مهار کننده های ACE در مقایسه با سایر داروهای ضد فشار خون ، به ویژه با نارسایی شدید قلبی ، مزیت دارند. Enalaprilat اثر خفیفی بر جریان خون مغزی دارد ، که در صورت عدم وجود علائم کمبود در خون رسانی به مغز حتی با کاهش قابل توجه در فشار خون بیان می شود.
نیکاردیپین و سایر آگونیست های کلسیم
نیکاردیپین از نظر اثربخشی با نیتروپروساید سدیم قابل مقایسه است ، در حالی که بهتر توسط بیماران تحمل می شود. یکی دیگر از آگونیست های کلسیم دی هیدروپیریدین - nimodipine - دارای اثر انتخابی روی عروق مغزی است ، به همین دلیل از آن برای از بین بردن اسپاسم این عروق در بیماران مبتلا به خونریزی زیر قطبی استفاده می شود. از دیگر آنتاگونیست های کلسیم ، وراپامیل نیز استفاده می شود ، که برای بحران های فشار خون بالا به صورت داخل وریدی تجویز می شود.
فنولدوپام
فنولدوپام آگونیست گیرنده دوپامین انتخابی جدید است. ارائه دهنده اقدام مستقیم برای استراحت رگهای خونی و کاهش فشار خون ، مشابه سدیم نیتروپروساید ، اما با عوارض جانبی کمتری دارد. همراه با کاهش فشار خون ، فنولدوپام به طور قابل توجهی ادرار ، دفع سدیم از بدن را بهبود می بخشد و ترشح کراتینین را افزایش می دهد ، به همین دلیل این دارو در بیماران با نارسایی کلیوی دارو انتخابی است. این بیماری برای هر نوع بحران فشار خون بالا نشان داده شده است. تجربه استفاده از آن تا به امروز اندک است.
دیورتیک برای متوقف کردن بحرانهای فشار خون
دیورتیک ها ، معمولاً loopback - furosemide یا bumetanide - در مواردی که علائم احتباس مایعات وجود داشته باشد ، بخصوص در بیمارانی که نارسایی احتقانی قلب دارند یا در هنگام درمان با داروهای آرامش بخش عروق خونی و باعث احتباس مایعات انجام می شوند. بیماران مبتلا به کاهش حجم خون در گردش به دلیل استفراغ یا ادرار بیش از حد ، برای داروهای دیورتیک توصیه نمی شوند. در این موارد ، کاهش فشار خون ، برعکس ، با بازیابی حجم گردش خون با استفاده از تجویز داخل وریدی یک محلول ایزوتونیک حاصل می شود.
سولفات منیزیم
سولفات منیزیم برای پیشگیری و تسکین سندرم تشنج در بیماران مبتلا به پره اکلامپسی و اکلامپسی و همچنین سایر فرم های بالینی انسفالوپاتی فشار خون بالا استفاده می شود. سولفات منیزیم خاصیت ضد تشدید کننده ، ضد آب ، ضد اسپاسم دارد و باعث مهار مرکز وازوموتور می شود که باعث کاهش فشار خون می شود.
این دارو به صورت داخل وریدی یا عضلانی تجویز می شود. با تجویز داخل وریدی ، افزایش غلظت یون های منیزیم در خون می تواند منجر به مهار مرکز تنفس و دستگیری تنفسی شود. پادزهر سولفات منیزیم کلرید کلسیم است که در اولین علائم نارسایی تنفسی به صورت داخل وریدی تجویز می شود. تزریق عضلانی می تواند باعث ایجاد آبسه شود.
آیا اطلاعات مورد نظر خود را پیدا نکردید؟
سوال خود را اینجا مطرح کنید.
چگونه به خودی خود فشارخون را درمان کنیم
در 3 هفته ، بدون داروهای مضر گران ،
رژیم "گرسنگی" و تربیت بدنی شدید:
دستورالعمل گام به گام رایگان.
یا برعکس ، از کیفیت مطالب سایت انتقاد کنید
در درمان تعدادی از بیماری ها از تجویز وریدی استفاده می شود. مواد مخدر. تزریق در ورید به دارو کمک می کند تا در بدن پخش شود و بهبودی را آغاز کند. با این حال ، توصیه می شود چندین ویتامین را به طور همزمان مصرف کنید ، این به گروه ویتامین B اشاره دارد ، که توسط پزشکان به عنوان تزریق تجویز می شوند. یکی از دلایل تزریق داخل وریدی محدودیت در رژیم غذایی است که از ورود ویتامین ها به بدن جلوگیری می کند.
معرفی داروهای داخل وریدی
انجام تزریق داخل وریدی با مهارت و دقیق یک هنجار و قاعده است. بنابراین یک پرستار باتجربه تزریق می کند. اگر وضعیتی ایجاد شود که در آن هیچ پرستار وجود نداشته باشد ، این عمل به خودی خود انجام می شود. طبق قوانین ضد عفونی کننده:
- سرنگ یکبار مصرف استریل مصرف کنید.
- ضد عفونی کننده پوست را در محل تزریق انجام دهید.
- قبل از عمل دست ها را با صابون بشویید.
عروق وریدی ، که کانتور آن قابل لمس است ، در خم آرنج مکانی ایده آل برای تزریق است. دلیل این امر همچنین در لایه نازکی از پوست که روی آنها پوشانده شده است. تزریق را می توان در هر رگ قابل لمس روی بدن انجام داد. بصورت شماتیک ، رگها به انواع زیر تقسیم می شوند:
- قابل لمس نیست ، قابل رویت نیست ، اما گاهی اوقات اندکی قابل مشاهده عروق وریدی - یک ورید کنترل نشده.
- قابل لمس ، قابل مشاهده و بیرون زدگی از ورید پوست نیست - کاملاً محصور؛
- قابل رؤیت و کاملاً بیرون زده از زیر پوست - به خوبی محصور شده است.
توجه! تزریق داخل وریدی توسط پزشک معالج تجویز می شود.
روش تزریق دارو به داخل ورید
انجام تزریق داخل وریدی در بازو بسیار دشوار است ، زیرا تنها یک بازو کار می کند. اما عمل قابل انجام است.
تزریق صحیح به معنای انجام کل روش به صورت مداوم و رعایت بهداشت است. کسی که قبل از این عمل تزریق را کاملاً شستشو دهد ، دستان خود را با صابون شستشو داده و دستکش های لاستیکی ضد عفونی شده با الکل را می گذارد. از قبل آماده کنید:
- تور وینک وریدی؛
- سواب پنبه ای که در الکل مرطوب شده اند.
- وسیله ای برای ورود به رگ.
جریان روند
- بیمار برای زمانی که تزریق تزریق می شود ، از یک موقعیت راحت استفاده می کند.
- در وسط شانه ، با بازوی خم شده در آرنج ، یک تورنیک روی لباس اعمال می شود.
- یک تورنیکت استفاده شده صحیح ، ویژگی های نبض را تغییر نمی دهد.
- حداکثر افزایش رگ باعث تحریک چندین گرفتگی و محکم کردن مشت (10-10 بار) می شود.
- سرنگ با مواد مخدر برای تزریق پر می شود ، محتویات به دلیل عدم وجود حباب هوا مورد بررسی قرار می گیرند ، یک کلاه برای عقیم سازی روی سوزن قرار می گیرد.
- محل تزریق با یک توپ پنبه ای الکل ضد عفونی می شود.
- از طرف دیگر ، برای بهبود نفوذ سوزن ، رگه را در قسمت سوراخ سوراخ می کند.
- با یک سرنگ آماده (تقریباً موازی با رگ) با سوزن ، با برش ، یک سوم طول سوزن پوست را سوراخ کنید (مشت محکم).
- ادامه تثبیت ورید ، آن را به "عدم موفقیت در باطل" سوراخ کنید.
- با ورود آزاد به سرنگ از طریق سوزن خون وریدی ، این دارو تجویز می شود.
- دست را از گشت و گذار آزاد کنید ، قلم مو را باز کنید.
- به آرامی دارو را مصرف کنید ، جهت سرنگ در موقعیت اصلی خود است.
- بخشی از محلول را درون سرنگ بگذارید تا از ورود هوا به داخل ورید جلوگیری شود.
- با فشار دادن محل تزریق با سواب پنبه ای ، سوزن را از رگ خارج کنید.
- یک سواب خیس شده در الکل را در محل تزریق قرار دهید ، بازوی خود را در آرنج خم کنید و پنج دقیقه در این حالت بمانید.
- همه اشیاء را برای تزریق دور کنید.
 نکته برای جلوگیری از آسیب دیدگی ، رگهای موجود در ناحیه شکم اولنار بد نیستند ، و به منظور به حداقل رساندن آسیب آنها ، باید به دست خود بزنید. رگه های تزریق مناسب نیز در این منطقه قرار دارد. این واقعیت که سوزن به رگ وریدی نفوذ می کند ، تأثیر جریان خون به داخل سرنگ را تأیید می کند.
نکته برای جلوگیری از آسیب دیدگی ، رگهای موجود در ناحیه شکم اولنار بد نیستند ، و به منظور به حداقل رساندن آسیب آنها ، باید به دست خود بزنید. رگه های تزریق مناسب نیز در این منطقه قرار دارد. این واقعیت که سوزن به رگ وریدی نفوذ می کند ، تأثیر جریان خون به داخل سرنگ را تأیید می کند.
تجسم تزریق داخل وریدی در فیلم ارائه شده است:
نتیجه گیری مختصر. در ابتدای عمل با تزریق داخل وریدی ، رگهای بیرون زده از سطح پوست یا رگهایی که در اعماق پوست قرار دارند اما از خارج قابل مشاهده است ، در بازو قرار می گیرند. دستها محل احتمالی رگها را بررسی می کنند. به خصوص مناسب برای رگهای تزریقی در ناحیه شکم اولنار قرار دارد.
از رگهای اندام تحتانی برای تزریق استفاده نمی شود. دلیل این امر ناشی از آلودگی وریدها ، بروز عوارض عفونی ، تشکیل لخته های خون است.
عوارض بعد از تزریق داخل وریدی
نظرات در مورد فروم "من به خودم تزریق وریدی می دهم. به من بگو چند بار می توانم در یک مکان لگد بزنم؟ آیا جراحتی وارد خواهد شد؟ "
"فکر می کنم تزریق مکرر در همان نقطه باعث ظهور نفوذی می شود."
"درباره چی حرف می زنی ؟! تمام تزریقات توسط کارکنان بهداشت و درمان با پذیرش در انجام فعالیت های پزشکی می تواند به درستی انجام شود.
مخصوصاً تزریق داخل وریدی. شما زندگی را به خطر می اندازید. علاوه بر این ، درمان در صورت تجویز پزشک مجاز است. اگر اتفاقی بیفتد ، گناه را از کجا می یابید؟ و ممکن است مشکل رخ دهد. نمونه گرفتن از معتادان به مواد مخدر احمقانه است. آنها خودکشی هستند. "
اگر تزریق به رگ خونی برای درمان تجویز شده است ، می توانید به یک متخصص اعتماد کنید. تهاجم غیرحرفه ای در جریان خون در بعضی موارد متأسفانه خاتمه می یابد.
عوارض بعد از تزریق از هم متمایز می شوند:
- شوک آنافیلاکتیک - واکنشی به داروهایی که باعث از دست رفتن هوشیاری و افت سریع فشار خون می شوند.
- آمبولی شاخه های شریان ریوی.
- سپسیس - عفونی که از طریق خون پخش می شود.
- واکنش آلرژیک موضعی.
- نفوذ
- هماتوم؛
- نکروز
- آبسه ها
- خلط؛
- فلبیت؛
- ترومبوفلبیت
- ضایعات بافت نکروتیک زخم.

تورم در ناحیه تزریق به معنای عدم وجود سوزن در داخل رگ و جریان دارو به فیبر است. بلافاصله سوزن را برداشته و داخل رگ بزرگ دیگری تزریق کنید.
هماتوم زیر جلدی - نوعی کبودی ، تجمع خون. دلیل ظهور ، عدم رعایت ناهنجاری است. یک سوراخ در هر دو دیواره رگ رخ می دهد و یک لکه زرشکی در زیر پوست شکل می گیرد.
برای جلوگیری از بروز تورم و هماتوم هنگام تزریق ، قوانین زیر رعایت می شود:
- از رگهای بزرگ سطحی استفاده کنید ،
- فقط دیوار جلو را سوراخ کنید.
- سوزن باید داخل رگ برود ،
- سوراخ ناقص دیواره باعث نشت خون در قسمت جلوی سوزن می شود.
- قبل از برداشتن سوزن ، تورنیکت را بردارید.
به یاد داشته باشید! محلول های روغنی به صورت داخل وریدی تجویز نمی شوند!
یکی از دوستان به من گفت که چگونه از آنتی بیوتیکی که به صورت عضلانی تجویز شده است استفاده کرد سفازولین. از آنجا که تزریق عضلانی سفازولین حتی با لیدوکائین به اندازه کافی دردناک ، دختر تصمیم به تزریق خود با این آنتی بیوتیک به صورت داخل وریدی گرفت. و همچنین با لیدوکائین ، دستورالعمل که او را نخواند. یکی از دوستان 1 گرم سفازولین را در 5 میلی لیتر 1٪ لیدوکائین طلاق داد و آن را به صورت داخل وریدی به مدت 5-10 ثانیه تزریق کرد. احساسات بعدی ناشی از اثر جانبی معرفی سریع 2 دارو ، او را از هرگونه تمایل به ادامه درمان به صورت داخل بدن دلسرد کرد. کمی دیرتر درباره واکنشهای جانبی منفی توضیح خواهم داد. دوستی به تزریق عضلانی بازگشت.
خواهیم دید که آیا آنتی بیوتیک ها را به صورت داخل وریدی تجویز کنید، که به صورت عضلانی تجویز شده اند ، و روی آن لازم است پودر آنتی بیوتیکی را از ویال رقیق کنید.
در سال 1976 ، پیشنهاد شد كه همه آنتی بیوتیك ها به 2 گروه تقسیم شوند. تأثیر آنتی بیوتیکهای گروه اول به مدت زمان حضور آنها در کانون ، گروه دوم - به حداکثر غلظت حاصل از تمرکز بستگی دارد.
آنتی بیوتیک ها دارای 2 اثر بر باکتری های حساس هستند:
- باکتریواستاتیک (یونانی: statike - بی حرکت) - قطع رشد و تولید مثل باکتریها.
- ضد باکتری (lat.cidere - برای کشتن) - کشته شدن باکتری ها با پوسیدگی بعدی.
آنتی بیوتیک هایی وجود دارند که فقط اثر باکتریواستاتیک می دهند. آنتی بیوتیک های باقیمانده در دوزهای پایین ، اثر باکتریواستاتیک و در دوزهای بالاتر - باکتری کش را ارائه می دهند.
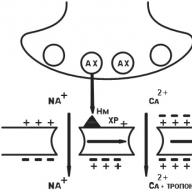
اکنون رقمی را در نظر بگیرید که رابطه را نشان می دهد غلظت داروی خون از روش معرفی آن
تجویز داخل صفاقی عمدتا در حیوانات استفاده می شود.
- در داخل وریدی ورود به خون بلافاصله غلظت بسیار زیادی از دارو را ایجاد می کند ، که به سرعت از بین می رود ، زیرا دارو به داخل بافت می رود ، توسط کبد و / یا کلیه ها از بین می رود و دفع می شود.
- در عضلانی معرفی آنتی بیوتیک به تدریج از بافت عضلانی به خون جذب می شود و مدت بیشتری طول می کشد ، در حالی که غلظت اوج پایین تر از زمان تزریق داخل وریدی است.
- هنگام مصرف دارو به سمت داخل جذب و دفع آهسته ماده فعال وجود دارد و غلظت اوج آن اندک است.
آنتی بیوتیک ها ، اثر آن به زمان بستگی دارد
روش (جایی) و فراوانی (چند بار در روز) معرفی آنتی بیوتیک های این گروه با هدف حفظ محتوای آنتی بیوتیک در خون و در کانون عفونت در غلظت ها تا حد ممکن انجام می شود. بالاتر از حداقل (بالاتر از IPC). پارامتر اصلی است زماندر طی آن غلظت آنتی بیوتیک در خون از IPC بیشتر است.
بنابراین ، گروه اول شامل آنتی بیوتیک ها است ، که برای آن مهم است زمان (مدت زمان عمل) آنتی بیوتیک های این گروه اغلب به صورت عضلانی تجویز می شوند ، زیرا تجویز داخل وریدی منجر به نوسانات زیاد در سطح خون و اثر ناکافی می شود. در بخش مراقبت های ویژه ، به منظور حفظ غلظت پایدار دارو در خون هنگام تجویز از طریق سوند داخل وریدی ، ویژه ضسبنسرس (infusomats ، پمپ های تزریق ، infusors ، پمپ های سرنگ) ، که به شما امکان می دهد دارو را برای چند ساعت رانندگی کنید.
پمپ تزریق
عکس: http://www.medicalpointindia.com/cariac-SyringeInfusionPump.htm
آنتی بیوتیک هایی که برای آن زمان مهمتر است (4 گروه اول به آنتی بیوتیک های بتا-لاکتام مربوط می شوند):
- پنسیلین ها: بنزیلپنی سیلین ، آمپی سیلین ، آموکسی سیلین ، اگزاسیلین ، کاربنی سیلین ، تیکارسیلین ، آزلوسیلین و دیگران
بنزیلپنیسیلین سدیم در ویال با آب شور (محلول کلرید سدیم 9/0٪) ، آب برای تزریق یا محلول نووکائین 5 / 0-5 / 0٪ رقیق می شود. به طور عضلانی 4-6 بار در روز تجویز می شود ، تجویز داخل وریدی مجاز است (فقط در صورت رقیق شدن در آب برای تزریق یا شور).
نمک نووکائین بنزیلپنیسیلین ( پروکائین بنزیلپنیسیلین) برای تزریق یا نمک با آب رقیق می شود. این دارو به صورت داخل وریدی قابل تجویز نیست ، به صورت عضلانی تجویز می شود.
اشکال گسترده پنی سیلین ، یا دوچرخه (بنزین بنزیلپنیسیلین) ، فقط به صورت عضلانی تجویز می شوند ، زیرا آنها به مقدار کمی محلول هستند ، به آرامی جذب می شوند و غلظت مورد نظر پنی سیلین در خون را برای مدت طولانی حفظ می کنند.
- CEPHALOSPORINS: سفازولین ، سفالکسین ، سفپیمیم ، سفیکسیم ، سفوپرازون ، سفوتاکسیم ، سفپیراز ، سفتازیدیم ، سفریاکسون ، سفوروکسیم و دیگران
- CARBAPENEMS: meropenem ، ertapenem ، doripenem.
- MONOBACTS: آزترونام.
- MACROLIDES: اریترومایسین ، روکسیترومایسین ، کلاریترومایسین ، اولئومایزایسین ، اسپیرامایسین ، میدکامایسین.
لطفا توجه داشته باشید: آزیترومایسین (نام تجاری - جمع شده) ، متعلق به گروه ماکرولید ، متعلق به گروه دوم آنتی بیوتیک ها است. تأثیر آن به حداکثر غلظت به دست آمده بستگی دارد. دلیل این امر این است که آزیترومایسین در داخل سلول ها تجمع می یابد و در برابر پاتوژن های داخل سلولی بسیار مؤثر است. غلظت آزیترومایسین در بافت ها و سلول ها 10-50 برابر بیشتر از پلاسمای خون است ، و در کانون عفونت - 34- 24٪ بیشتر از بافت های سالم است. آزیترومایسین 1 بار در روز مصرف می شود. نمی توان آن را به صورت عضلانی یا داخل وریدی ، فقط به صورت داخل وریدی یا داخل وریدی به آرامی اداره کرد.
- LINCOSAMIDES: لینومایسین ، کلیندامایسین.
آنتی بیوتیک ها ، اثر آن به غلظت بستگی دارد
گروه دوم آنتی بیوتیک ها در رسیدن به آنها بیشترین تأثیر را دارند حداکثر غلظت. به عنوان یک قاعده ، آنها می توانند به صورت داخل وریدی تجویز شوند.
آنتی بیوتیک های گروه دوم:
- آمینوگلیکوزیدها: جنتامایسین ، آمیكاسین ، كانامایسین ، نتیلمیسین ، استرپتومایسین ، توبرامایسین ، فرامایسین ، نومایسین.
آمینوگلیکوزیدها در روده جذب نمی شوند ، بنابراین آنها به صورت خوراکی فقط برای بهداشت روده (به دلیل سمیت زیاد) مصرف می شوند. نوومایسین اختصاص داده شده فقط به سمت داخل). به طور سنتی ، آمینوگلیکوزیدها بطور عضلانی 2-3 بار در روز تجویز می شوند ، با این حال مطالعات نشان داده اند که تجویز داخل وریدی یک دوز روزانه 1 بار در روز نه تنها از نظر کارایی پایین نیست بلکه بلکه ارزان تر است و عوارض جانبی کمتری نیز به همراه دارد (آمینوگلیکوزیدها می توانند عملکرد کلیه و گوش داخلی را مختل کنند. ) تنها استثناء برای تزریق داخل وریدی یک بار در روز است اندوکاردیت باکتریایی (التهاب غده داخلی قلب با ضایعه غالب دریچه ها) ، که در آن تجویز عضلانی سنتی توصیه می شود. در بیماران مسن و در صورت اختلال در عملکرد کلیه نیز احتیاط لازم است ، در چنین مواردی توصیه می شود دوز روزانه آمینوگلیکوزید را بصورت عضلانی در قسمت ها تزریق کرده و همچنین قبل از تجویز میزان داروی موجود در خون را تعیین کنید.
- فلوروکینولون ها: افلوکساسین ، سیپروفلوکساسین ، نورفلوکساسین ، لومفلوکساسین ، لووفلوکساسین ، اسپارفلوکساسین ، گرفافلوکساسین ، موکسیفلوکساسین ، گمیفلوکساسین ، گتیفلوکساسین.
آزمایشات حیوانی اثربخشی ضد باکتریایی بالایی را در تجویز دوزهای روزانه داخل وریدی به اثبات رسانده است ، با این وجود غلظت بالای فلوروکینولون ها می تواند باعث ایجاد عوارض جانبی از سیستم عصبی شود ، بنابراین یک دوز روزانه فلوئوروکینولون به صورت داخل وریدی ، معمولاً در عرض 60-90 دقیقه انجام می شود.
- TETRACYCLINES: تتراسایکلین ، اکسی تتراسایکلین ، داکسی سایکلین ، مینوسیکلین ، تیژسیکلین.
آزیترومیسین (محرومیت از گروه) ماکرولیدها).
VANCOMYCIN
حلال های تزریق آنتی بیوتیک
معروف ترین 5 حلال برای تزریق فرم های دوز (حل محتوای خشک ویالها):
- محلول کلرید سدیم ایزوتونیک (0.9٪) ،
- محلول گلوکز (معمولاً 5٪) ،
- محلول نووکائین
- محلول لیدوکائین.
تمام حلال های تزریق باید در داروخانه خریداری شوند ، استریل بوده و بلافاصله قبل از استفاده (آمپول ، ویال) باز شوند.
آب برای تزریق - آب استریل مخصوص تهیه شده با مقدار نمک کم. اما ، ورود حجم زیادی از آب برای تزریق می تواند تعادل یون و نمک را در بدن مختل کند ، بنابراین ، برای تزریق فله (تزریق) ، محلول نمکی یا رینگر (حاوی سدیم ، پتاسیم و کلریدهای کلسیم) استفاده می شود.
استانداردهای محتوای میکروب های موجود در آب برای تزریق در ایالات متحده و اروپا هزار برابر سخت تر از روسیه است
منبع: https://newsapteka95.wordpress.com/2011/08/31/ گرفتن- انواع- انواع- آب-برای - //
نحوه دریافت آب برای تزریق
منبع: همان
محلول کلرید سدیم ایزوتونیک (0.9٪) (شور ، شور) دارای فشار اسمزی نمک برابر با فشار اسمزی پلاسمای خون است. ورود سالین باعث حرکت اضافی مایعات در داخل یا خارج رگهای خونی نمی شود. با این حال ، نمک حاوی کلرید سدیم (کلرید سدیم) است که ممکن است برای حل آنتی بیوتیک های منفرد نامطلوب باشد.
هر نوع آنتی بیوتیک برای تزریق در آب مطمئن ترین است. همچنین استفاده از محلول کلرید سدیم ایزوتونیک معمولاً مجاز است (دستورالعمل آنتی بیوتیک را بخوانید). برای تجویز داخل وریدی ، آنتی بیوتیک ها را باید برای تزریق یا نمکی بر روی آب رقیق کرد (بدون داروی بی حسی با تجویز داخل وریدی).
بعضی اوقات از محلول گلوکز 5٪ برای حل این دارو استفاده می شود. آیا می توان آنتی بیوتیک را با محلول 5٪ گلوکز رقیق کرد؟ در بسیاری از موارد ممکن است ، اما به طور کلی نیست ، بنابراین همیشه روی دستورالعمل های دارو تمرکز کنید. محلول گلوکز هنگامی که در یک ظرف شیشه ای با مانده قلیایی ذخیره می شود از بین می رود ، بنابراین برای پایداری ، اسید هیدروکلریک (هیدروکلریک) اسید (HCl) به آن اضافه می شود. گلوکز خود ، به عنوان یک ماده اکسید کننده قوی ، می تواند وارد واکنش های شیمیایی شود. بنابراین ، تعدادی از داروها مجاز به حل شدن در گلوکز نیستند ، از اسید اسکوربیک و گلیکوزیدهای قلبی شروع می شوند و با آنتی بیوتیک خاتمه می یابند. بنزیلپنیسیلین ، لینوماسین ، استرپتومایسین.
تزریق عضلانی سفازولین بسیار دردناک است ، بنابراین معمولاً روی بی حسی موضعی (بی حسی که گیرنده های درد را مسدود می کند) پرورش می یابد. پیش از این ، یک راه حل به طور گسترده ای در پزشکی استفاده می شد نووکائین (پروکائین). آیا می توان آنتی بیوتیک ها را با نووکائین رقیق کرد؟ نه همه محلول های تزریقی نووکائین با اسید هیدروکلریک نیز تثبیت می شوند ، بنابراین برخی از آنتی بیوتیک ها می توانند در یک محیط اسیدی از بین بروند: آمپی سیلین (فقط برای تزریق در آب قابل پرورش است) آمفوتریسین ب (فقط برای تزریق در آب). راه حل استرپتومایسین در نووکائین بیش از 6 ساعت قابل ذخیره نیست. در مورد بنزیلپنیسیلین، سپس تجزیه آن در یک محیط اسیدی بلافاصله رخ نمی دهد ، اما به تدریج: پس از 30 دقیقه - 1.5٪ ، پس از یک روز - 40٪. از این رو نتیجه گیری: حل کردن بنزیلپنیسیلین در نووکائین امکان پذیر است ، اما فقط قبل از استفاده. محلول بنزیلپنیسیلین استفاده نشده قابل ذخیره نیست. ممکن است بپرسید: نمک پروکائین بنزیلپنیسیلین (پروکائین بنزیلپنیسیلین) چگونه ساخته می شود؟ در این حالت ، نووکائین با اسید هیدروکلریک تثبیت نمی شود و قبل از تجویز ، دارو برای تزریق با آب رقیق می شود.
نووکائین اکنون نقش سابق خود را از دست داده است و از اواسط دهه 1990 جایگزین LIDOCAIN شد. لیدوکائین از نظر قدرت و مدت زمان ضد درد 2 برابر بهتر از نووکائین است ، و همچنین در بافتهای ملتهب خوب عمل می کند. لیدوکائین احتمالاً باعث ایجاد آلرژی می شود و کمتر سمی محسوب می شود.
طبق دستورالعمل ها به سفازولینبرای تزریق عضلانی می توان آنرا پرورش داد لیدوکائین. لیدوکائین نه تنها یک بی حس کننده موضعی بلکه یک داروی ضد آریتمی (درمان آریتمی بطنی) است. لیدوکائین واکنشهای نامطلوب بسیاری به خصوص با تجویز سریع یا با دوزهای زیاد نشان می دهد.
اثرات تبلیغاتی LIDOCAINE
توسط سیستم عصبی و اندام های حسی: افسردگی یا هیجان سیستم عصبی مرکزی ، عصبی بودن ، سرخوشی ، سوسو زدن "مگس ها" در جلوی چشم ، فوتو فوبیا ، خواب آلودگی ، سردرد ، سرگیجه ، وزوز گوش ، دیپلوپیا ، اختلال در آگاهی ، افسردگی تنفسی یا ایست تنفسی ، کشش عضلات ، لرزش ، بی حسی ، تشنج (خطر رشد آنها در پس زمینه هایپرکاپنیا و اسیدوز افزایش می یابد).
توسط سیستم قلبی عروقی و خون (خون سازی ، هموستاز): برادی کاردی سینوسی ، اختلال در هدایت قلب ، بلوک عرضی قلب ، کاهش یا افزایش فشار خون ، فروپاشی.
از اندام دستگاه گوارش: حالت تهوع ، استفراغ.
آلرژیک واکنشها: درماتیت لایه برداری عمومی ، شوک آنافیلاکتیک ، آنژیوادم ، درماتیت تماسی (هیپرمی در محل استفاده ، بثورات پوستی ، کهیر ، خارش) ، احساس سوزش کوتاه در ناحیه عمل آئروسل یا در محل استفاده از صفحه.
دیگر: احساس گرما ، سرماخوردگی یا بی حسی اندامها ، هایپرترمی بدخیم ، سرکوب سیستم ایمنی بدن.
آشنای من به من خبر داد كه او 1 گرم سفازولین را در 5 میلی لیتر 1٪ لیدوكائین رقیق كرده و به مدت 5-10 ثانیه به صورت داخل وریدی تجویز كرد. در کمتر از نیم دقیقه ، مانند او " داخل شد بیرون"(استفراغ شدید). خوشبختانه ، پس از چند دقیقه شرایط به حالت عادی بازگشت ، اما استفراغ یک دوست را وحشت زده کرد. تهوع و استفراغ می تواند عوارض جانبی نه تنها لیدوكائین ، بلكه سفازولین نیز داشته باشد ، و در مورد ما ، عوارض جانبی 2 دارو و تجویز سریع آنها احتمالاً برانگیخته شده است. چنین دوز لیدوکائین نیازی به تجویز سریعتر از 1 دقیقه به صورت داخل وریدی ندارد. اگرچه این می تواند بدتر باشد - برای مثال گرفتگی.
با تزریق داخل وریدی در دستورالعمل های سفازولین ، تجویز طی 3-5 دقیقه توصیه می شود. اگر دستورالعمل ها را نادیده بگیرید ، می توانید به خودتان آسیب جدی بزنید.
برای تجویز در میلی متر ، محلول سفازولین تهیه می شود تمپور سابق؛ 500 میلی گرم از دارو در 2 میلی لیتر آب برای تزریق ، 1 گرم در 2.5 میلی لیتر آب برای تزریق حل می شود. برای IV بولوس پس از تجویز ، محلول حاصل با 5 میلی لیتر آب برای تزریق رقیق می شود ، سپس به مدت 5 تا 5 دقیقه به آرامی اداره می شود. برای قطره iv ، دارو با 50 تا 100 میلی لیتر محلول گلوکز 5٪ یا 10٪ ، محلول کلرید سدیم 9/0٪ ، محلول رینجر ، 5٪ محلول بی کربنات سدیم رقیق می شود. تا زمانی که پودر کاملاً حل نشود ، ویال ها به شدت لرزیده می شوند.
توضیحات:
- تمپور سابق (لات خارج از وقت") - همانطور که لازم است ، بلافاصله ، بدون ذخیره سازی.
- پیوندی (از یونانی پارا - درباره، انترون - روده ها) - ورود دارو به بدن ، با دور زدن دستگاه گوارش. تزریق داخل وریدی شامل تزریق (به صورت داخل عضلانی ، عضلانی ، زیر جلدی و غیره) و همچنین استنشاق ها ، داخل بینی ، داخل وریدی ، تجویز زیر مفصل و غیره است.
- بولوس معرفی (lat. bolus - کام ، قطعه) - تزریق تزریقی دارو در مدت زمان كوتاهی (معمولاً بیش از 3-5 دقیقه) بر خلاف تزریق طولانی تر (قطره چکان). مفاهیم " داخل وریدی"و" داخل وریدی بولوس»تقریباً همزمان است.
نکته اصلی از مقاله
- آنتی بیوتیک ها به 2 گروه تقسیم می شوند. برای گروه اول مهم است زمان (نگهداری طولانی مدت غلظت مورد نظر در خون) ، این شامل تمام آنتی بیوتیک های بتا-داکتام می شود ( پنی سیلین ها ، سفالوسپورین ها ، کرباپنم ها ، مونوبکتام ها), ماکرولیدها (به استثنای آزیترومایسین) و لینکلوزامید.
برای گروه دوم از اهمیت بیشتری برخوردار است غلظت اوج این موارد شامل آنتی بیوتیک در شیوع بیماری است آمینوگلیکوزیدها ، فلوروکینولون ها ، تتراسایکلین ها ، آزیترومایسین و وانکومایسین.
- تجویز آنتی بیوتیک های داخل وریدی از فعالیت طولانی مدت ، که مجاز به تجویز آن به صورت عضلانی مجاز هستند ، کاملاً ممنوع است. bicillin-1 ، bicillin-3 ، bicillin-5) اگر بیسیلین به صورت داخل وریدی تجویز شود ، یک عارضه جدی وجود دارد آمبولی (انسداد توسط ذرات نامحلول) عروق ریه ها و مغز ، که می تواند منجر به حمله قلبی و مرگ شود. تجویز داخل رحمی بیسیلین شریان های کوچک را مسدود کرده و منجر به آن می شود گانگرن (مرگ) اندام یا قسمت دیگری از بدن. توصیه می شود بلافاصله قبل از تزریق بیسیلین ، پیستون سرنگ به صورت عضلانی به سمت خود کشیده شود تا مطمئن شوید هیچ خونی وارد سرنگ نمی شود (که سوزن به طور تصادفی وارد رگ نمی شود).
- برای تجویز داخل وریدی ، آنتی بیوتیک داخل بدن پرورش می یابد آب برای تزریق. فقط در صورت مجاز بودن این دستورالعمل برای آنتی بیوتیک ، می توانید از محلول نمکی یا 5٪ گلوکز استفاده کنید. در صورت تزریق دردناک ، می توان از آنتی بیوتیک برای تجویز عضلانی استفاده کرد لیدوکائیناگر در دستورالعمل دارو مجاز است.
- شما نمی توانید آنتی بیوتیکی وارد کنید در یک سرنگ با داروهای دیگر ، مگر اینکه به طور خاص توسط دستورالعمل مجاز باشد. به عنوان مثال ، غیرفعال کردن متقابل مواد مخدر ممکن است - از دست دادن فعالیت (برای مثال ، پنی سیلین ها و سفالوسپورین ها غیرفعال کردن آمینوگلیکوزیدها وقتی مخلوط شوند ، اما وقتی به طور جداگانه وارد بدن شوند ، اثر یکدیگر را تقویت کنید). مصرف آنتی بیوتیک ها و سایر داروها به تنهایی نامطلوب است.
- فقط وارد کنید تازه پخته شده محلول های آنتی بیوتیکی. آنتی بیوتیک های محلول می توانند با حلال متلاشی شوند یا در تعامل باشند ، بنابراین معمولاً ذخیره نمی شوند.
- تصمیم نهایی در مورد رژیم آنتی بیوتیکی با در نظر گرفتن تشخیص ، بیماریهای همزمان و عوامل خطر توسط پزشک معالج گرفته می شود.
- مورد نیاز دستورالعمل ها را بخوانید به مواد مخدر اگر نوشته شده است که دارو باید به مدت 5 تا 5 دقیقه به صورت داخل وریدی تجویز شود یا میزان تجویز نشان داده شود ، باید درک کرد که تجویز سریعتر می تواند همراه با عوارض باشد.
نظرات من در مورد درمان یک دوست
- سفازولین برای درمان سرفه با خلط خلط تجویز شد. در صورت وجود باید آنتی بیوتیک تجویز شود پنومونی (پنومونی) ، و برونشیت نیست
- اغلب ، آنتی بیوتیک غیر منطقی تجویز می شود: بدون نشانه ، نامناسب یا با رژیم دوز اشتباه. در این مورد سفازولین به طور عضلانی 2 بار در روز می تواند جایگزین شود سفالکسین داخل 3 بار در روز. سفازولین و سفالکسین متعلق به سفالوسپورینهای نسل 1 هستند ، تقریباً یکسان از طیف عمل و هزینه مشابه دارند.
- می توان به درمان اضافه کرد ، که برای عفونت های چرکی مؤثر است ، اثر آنتی بیوتیک ها را افزایش می دهد (اما بدون آنها قابل استفاده است) و عوارض جانبی به همراه ندارد. و برای رفع خلط و کاهش التهاب ، معمولاً یک داروی پیچیده گیاهی را توصیه می کنم برنزچریت.
در مورد پیشگیری از سرفه
- سیگار نکشید - سیگار کشیدن عملکرد محافظ اپیتلیوم مژگان دستگاه تنفسی را نقض می کند. با گذشت سالها ، سرفه مزمن می شود (" سرفه سیگاری»).
- برای جلوگیری از عوارض چرکی عفونت های تنفسی (از جمله افراد سیگاری) ، توصیه می کنم از آن استفاده کنید لیزهای باکتریایی : Ismigen (Respibron) ، Bronchomunal و دیگران مقاله مفصلی در مورد این موضوع من لیزهای باکتریایی قادر به محافظت در برابر بروز ARI / ARVI نخواهند بود ، اما آنها به طور قابل توجهی شدت بیماری و خطر عوارض را کاهش می دهند.
هنگام نوشتن این مقاله ، از محتوای داروسازی در کلاسهای مختلف داروهای ضد باکتریایی بر رژیمهای دوز استفاده شده است (L. Strachunsky ، A. A. Mukonin ، آکادمی پزشکی دولتی Smolensk. ANTIBIOTICS AND CHEMOTHERAPY ، 2000 - N4 ، صفحه 40-44).