Интравенозен метод осигурява бързо и целенасочено доставяне на терапевтични средства до тялото на пациента. Той (рядко - интраартериален) се използва, ако лекарствата се абсорбират слабо от червата, забележимо дразнят лигавицата му и бързо се разпадат при преминаване през стомашно-чревния тракт.
Удълженото въвеждане на лекарства чрез инфузия гарантира стабилна концентрация в кръвта. Това се дължи на непосредствения ефект в този случай, въведеното лекарство, напълно достига до желаните тъкани и рецептори.
С венозно приложение гарантира се прецизно дозиране на лекарството, възможно е доставянето на големи обеми терапевтични съединения, включително дразнене на лигавицата. Изискване за такива лекарства е пълната им разтворимост във вода и липсата на вреден ефект върху. Обаче риск странични ефекти с венозно приложение на лекарства повече, отколкото при други методи. Този метод не е подходящ за мазни или слабо разтворими във водни препарати.
Защо лекарствата се прилагат интравенозно?
Венозният метод не е приложим за всички и се използва главно само за стационарно лечение.
С цеспис и инфекциозен ендокардит е по-добре да инжектирате лекарството във вена.
В допълнение, изборът на мястото на инжектиране може да зависи от конституцията на човешкото тяло. Медицинските сестри дори класифицират пациентите като „без мускул“ и „без вена“. В допълнение, изборът на мястото на инжектиране може да зависи от умението и професионализма на персонала, тъй като въвеждането на лекарството във вената е по-високо „аеробатика“ от подкожните или интрамускулните инжекции.
Специален вид венозна инжекция е осигуряване на пациента с хранителни вещества, когато не е възможно да се храни през стомаха. В този случай има редица трудности. Схемата на парентералното хранене на пациента трябва да се изчислява въз основа на огромно количество данни, които все още трябва да бъдат определени.
Интравенозни лекарства и методи на приложение
Трябва да знаете теглото му, количеството отделяна течност на ден, данните за състава на електролитите и общия кръвен тест, данните за анализ на урината. Всички необходими електролити (калий, магнезий, натрий, хлор и вода) трябва да бъдат доставени в тялото на пациента. За това се използват разтвор на Ringer-Lock, тризол, квартозол и други подобни. Друг физиологичен разтвор. Наличието на къси въглехидрати осигурява глюкоза. Концентрацията на протеин се поддържа от протеинови лиофизати или аминокиселинни препарати. Мазнините се осигуряват от емулгатори на мастни киселини. Ако не е възможно да се контролира йонният баланс на кръвта, те се ограничават само до физиологичен разтвор или разтвор на Рингер.
Лекция № 15. 04/06/2013 година.
ТЕМА: Пътища за прилагане на лекарства в тялото.
Комплект спринцовка лекарствен разтвор от ампули и флакони.
план:
Начини за въвеждане на наркотици в човешкото тяло. Предимства и недостатъци.
Поставете в спринцовка лечебен разтвор от ампула и флакон. Алгоритми.
1. Ентерален път - въвеждането на лекарството вътре чрез:
- уста (per os) или орално;
- под езика (под езика) или под езика;
- в ректума (на ректума) или ректално.
Прием на лекарството през устата (per os).
Предимства: лекота на използване; не изисква стерилни условия, липсата на усложнения, присъщи на парентералното приложение.
Недостатъци: бавното развитие на терапевтичен ефект, наличието на индивидуални различия в скоростта и пълнотата на абсорбцията, ефекта на храната и други лекарства върху абсорбцията, разрушаването в лумена на стомаха и червата или при преминаване през черния дроб, неблагоприятно въздействие върху лигавицата на стомаха и червата.
Приемайте лекарствени вещества вътре под формата на разтвори, прахове, таблетки, капсули и хапчета.
Приложение на езика (под езика) (под езика).
Лекарството навлиза в големия кръг на кръвообращението, заобикаляйки стомашно-чревния тракт и черния дроб, започва да действа след кратко време, абсорбира се през лигавицата на устата.
Недостатък: малък списък с лекарства.
Въведение в ректума (ректално).
Предимства: създава по-висока концентрация лекарствени веществаотколкото когато се прилага перорално.
Въведете свещи (супозитории) и течности с помощта на клизми.
Недостатъци: неудобство при употреба, психологически затруднения.
Преди въвеждането на лекарства в ректума трябва да се направи почистваща клизма!
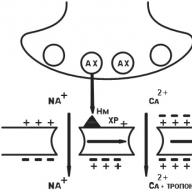
2. Парентералният път е различни видове инжекции. 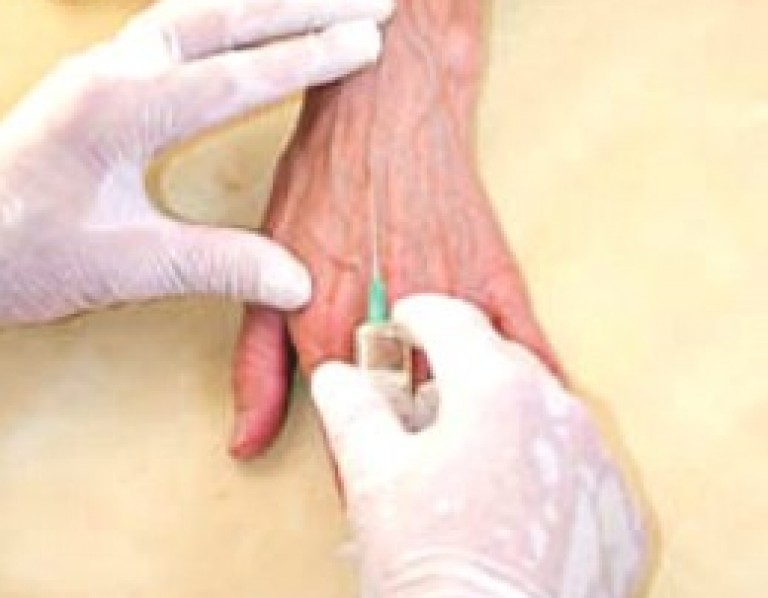

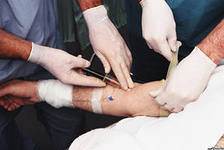
Интравенозно приложение (iv). Лекарствата се прилагат под формата на водни разтвори.
Предимства: бързо навлизане в кръвта, ако се появи страничен ефект, е възможно бързо да се спре действието; възможността за използване на вещества, които са унищожени, не се абсорбират от храносмилателния тракт.
Недостатъци: при дълъг интравенозен път на приложение по вената може да се появи болка и съдова тромбоза.
Интрамускулна инжекция (IM). Въведете водни, мазни разтвори и суспензии на лекарствени вещества. Терапевтичният ефект се проявява в рамките на 10-30 минути. Обемът на прилаганото вещество не трябва да надвишава 10 ml.
Недостатъци: възможността за образуване на локална болезненост, хематоми, инфилтрати, абсцеси, опасност от случайно попадане на иглата в кръвоносен съд.
Подкожно приложение (s / c). Въвеждат се водни и мазни разтвори.
Не можете да въведете подкожно и интрамускулно разтвори на дразнещи вещества, които могат да причинят некроза на тъканите.
3. Инхалационен начин на приложение. 
 Инжектирайте газове (летливи анестетици), аерозоли. Предимства: 1. действие директно на мястото на патологичния процес в дихателните пътища; 2. чрез вдишване на аерозол се постига висока концентрация на лекарства в бронхите чрез заобикаляне на черния дроб.
Инжектирайте газове (летливи анестетици), аерозоли. Предимства: 1. действие директно на мястото на патологичния процес в дихателните пътища; 2. чрез вдишване на аерозол се постига висока концентрация на лекарства в бронхите чрез заобикаляне на черния дроб.
Статията предоставя преглед на почти всички съвременни лекарства, които се препоръчват за употреба, ако пациентът има хипертонична криза.
Внимание! Тази статия описва само лекарства, които се използват при хипертонична криза, т.е. при спешни ситуации. За "систематично" лечение на хипертония - лекарствата са напълно различни, те са описани в други статии. На нашия сайт ще намерите най-подробната информация за лекарствата за хипертония. Всички материали са написани на прост, разбираем език. Тези знания ще ви помогнат да си сътрудничите ефективно с лекар, който ще подбере хапчета за вас.
Фармацевтичният пазар непрекъснато се попълва с нови наркотици, включително тези, които са предназначени да помогнат при хипертонична криза. Нашият преглед включва не само новости в лекарствата, но и лекарства, които вече се използват в развитите страни, защото нашите лекари все още широко ги използват: триметафан камсилат (арфонад), клонидин (клонидин), пентамин, дибазол.

Прочетете за лечението на заболявания, свързани с хипертония:
При сложна хипертонична криза всяко забавяне на лечението може да доведе до необратими последици. Пациентът е хоспитализиран в интензивното отделение и веднага започва интравенозно приложение на едно от изброените в таблицата лекарства.
Лекарства за венозно приложение при сложни хипертонични кризи
| Име на лекарството | Начин на приложение, доза | Започва действие | Продължителност на действието | бележки |
|---|---|---|---|---|
| Лекарства, отпускащи кръвоносните съдове | ||||
| Натриев нитропрусид | Интравенозно капнете 0,25-10 mcg / kg / min (50-100 ml в 250-500 ml 5% глюкоза) | Веднага | 1-3 минути | Подходящ е за незабавно намаляване на налягането при хипертонични кризи от всякакъв тип. Влезте само с помощта на специален дозатор с непрекъснато наблюдение на кръвното налягане |
| нитроглицерин | Интравенозно, капково, 50-200 mcg / min | 2-5 минути | 5-10 минути | Нитроглицеринът е особено ефективен при остра сърдечна недостатъчност, инфаркт на миокарда |
| никардипин | Интравенозно, капково, 5-15 mg / час | 5-10 минути | От 15 минути до 12 часа, при продължително приложение | Ефективен при повечето хипертонични кризи. Не е подходящ за пациенти със сърдечна недостатъчност. Внимавайте пациенти с коронарна болест на сърцето. |
| верапамил | Интравенозно 5-10 mg може да се продължи интравенозно капково, 3-25 mg / час | 1-5 минути | 30-60 минути | Противопоказан при пациенти със сърдечна недостатъчност и тези, които приемат бета блокери |
| хидралазин | Интравенозно, болус (поток), 10-20 mg на 20 ml изотоничен разтвор, или интравенозно капково 0,5 mg / min, или интрамускулно 10-50 mg | 10-20 минути | 2-6 h | Предимно с еклампсия. Можете да повторите въвеждането след 2-6 часа. |
| еналаприлат | Интравенозно 1.25-5 mg | 15-30 мин | 6-12 ч | Ефективен при остра левокамерна недостатъчност |
| нимодипин | Интравенозно капково, 15 mg / kg за 1 час, след това 30 mg / kg за 1 час | 10-20 минути | 2-4 ч | Със субарахноиден кръвоизлив |
| фенолдопам | Интравенозно, капково, 0,1-0,3 mcg / kg / min | 1-5 минути | 30 мин | Ефективен при повечето хипертонични кризи |
| Адренергични блокери | ||||
| лабеталол | Интравенозно, болус (поток), 20-80 mg със скорост 2 mg / min или интрамускулна инжекция 50-300 mg | 5-10 минути | 4-8 h | Ефективен при повечето хипертонични кризи. Противопоказан при пациенти със сърдечна недостатъчност. |
| пропранолол | Интравенозно капене от 2-5 mg със скорост 0,1 mg / min | 10-20 минути | 2-4 ч | Най-вече с дисекция на аневризма на аортата и коронарен синдром |
| есмолол | Интравенозно капе 250-500 mcg / kg / min за 1 min, след това 50-100 mcg / kg за 4 min | 1-2 мин | 10-20 минути | Това е лекарството за избор при стратифицирана аневризма на аортата и следоперативна хипертонична криза |
| Триметафан камфилат | Интравенозно капково, 1-4 mg / min (1 ml 0,05-0,1% разтвор в 250 ml 5% разтвор на глюкоза или изотоничен разтвор на натриев хлорид) | Веднага | 1-3 минути | При кризи с белодробен или мозъчен оток, стратифицирана аневризма на аортата |
| Клонидин (клонидин) | Интравенозно 0,5-1,0 ml или интрамускулно 0,5-2,0 ml 0,01% разтвор | 5-15 минути | 2-6 h | Нежелателно при инсулт |
| Азаметониев бромид | Интравенозно 0,2-0,75 ml (увеличавайте дозата постепенно до постигане на ефекта) или интрамускулно 0,3-1 ml 5% разтвор | 5-15 минути | 2-4 ч | Противопоказан при пациенти в напреднала възраст. Предизвиква ортостатична хипотония. |
| фентоламин | Интравенозно или мускулно, 5-15 mg (1-3 ml 0,5% разтвор) | 1-2 мин | 3-10 минути | Най-вече с феохромоцитом, синдром на отнемане на клонидин |
| Други лекарства | ||||
| фуроземид | Интравенозно, болус (струя), 40-200 mg | 5-30 минути | 6-8 ч | Най-вече при хипертонична криза с остра сърдечна или бъбречна недостатъчност |
| Магнезиев сулфат | Интравенозно, болус (струя), 5-20 ml 25% разтвор | 30-40 мин | 3-4 ч | С конвулсии, еклампсия на бременни жени |
Ако е невъзможно незабавно да се приложи венозно лекарство, трябва да се приема под езика на бързодействащи лекарства, които понижават кръвното налягане: нитрати, каптоприл, нифедипин, адренергични блокери и / или интрамускулно инжектиране на клонидин, фентоламин или дибазол.
Предпочитание трябва да се дава на лекарства с кратко действие (натриев нитропрусид, нитроглицерин, триметафан камсилат), тъй като те дават контролиран ефект на понижаване на кръвното налягане. Дългодействащите лекарства са опасни за евентуалното развитие на неконтролирана хипотония. Рязкото понижение на кръвното налягане увеличава риска от усложнения: намаляване на мозъчното кръвообращение (до развитието на кома), липса на кръвоснабдяване на сърцето (ангина атаки, аритмия и понякога миокарден инфаркт). Рискът от усложнения е особено голям при рязко понижаване на кръвното налягане при пациенти в напреднала възраст с тежка атеросклероза на мозъчните съдове.
На първия етап от лечението целта е частично да се намали налягането до безопасно ниво - не непременно до нормалното. Най-често кръвното налягане се понижава с 20-25%. 
 |
 |
 |
Доказано ефективни и рентабилни добавки за нормализиране на налягането:
Прочетете повече за техниката в статията „“. Как да поръчате добавки за хипертония от САЩ. Върнете нормалното си налягане без вредните странични ефекти, които „химическите“ хапчета причиняват. Подобрете сърдечната си функция. Бъдете по-спокойни, освободете се от безпокойството, спите през нощта като дете. Магнезият с витамин В6 върши чудеса при хипертония. Ще имате отлично здраве, завистта на връстниците.
Лекарства за лечение на неусложнена хипертонична криза
В случай на неусложнена хипертонична криза, като правило, няма нужда от венозно приложение на лекарства. Предписвайте през устата (през устата) лекарства, които намаляват кръвното налягане, с бързо действие или интрамускулна инжекция.
Клонидин (клонидин)
Ефективната употреба на клонидин (клонидин), който не причинява тахикардия, не увеличава сърдечния пулс, така че може да се препоръча при ангина пекторис. В допълнение, това лекарство може да бъде предписано на пациенти с бъбречна недостатъчност. Ефектът от употребата на клонидин настъпва 5-15 минути след венозно приложение и 30-60 минути след перорално приложение. Ако е необходимо, лекарството се повтаря на всеки час, докато се получи ефектът.
Основните странични ефекти се дължат на изразен седативен (успокояващ) ефект, поради което лекарството е противопоказано при пациенти с прояви на хипертонична криза от страна на централната нервна система: седативен ефект може да отслаби проявата на симптомите и да затрудни обективното оценяване на тежестта на състоянието на пациента. Клонидин (клонидин) не трябва да се препоръчва на пациенти с нарушена сърдечна проводимост, особено при тези, които получават сърдечни гликозиди.
нифедипин
Използва се и Нифедипин, който има способността да отпуска кръвоносните съдове, да повишава сърдечния пулс и бъбречния кръвоток. Понижение на кръвното налягане се наблюдава вече 15-30 минути след прилагането му, ефектът се запазва в продължение на 4-6 часа. Капсулата нифедипин трябва да се дъвче и поглъща. Обикновено са достатъчни 5-10 mg нифедипин. Ако няма ефект, след 30-60 минути прилагането се повтаря.
Нифедипин при някои пациенти може да причини силно главоболие, както и неконтролирана артериална хипотония (особено в комбинация с магнезиев сулфат), така че употребата му трябва да бъде ограничена до случаите, когато пациентите са реагирали добре на това лекарство по-рано, по време на планирано лечение.
Трябва да се отбележи, че Съединеният национален комитет за високо кръвно налягане на САЩ счита употребата на нифедипин за неподходяща по време на хипертонична криза. Факт е, че скоростта и степента на понижаване на кръвното налягане при вземане на лекарството под езика е трудно да се контролира, за да се избегне рискът от развитие на церебрална или коронарна исхемия.
каптоприл
Каптоприл АСЕ инхибиторът понижава кръвното налягане в рамките на 30-40 минути след приложение поради бързата абсорбция в стомаха. Ако се използва каптоприл, тогава след понижаване на кръвното налягане церебралният кръвен поток не се влошава. Понякога това лекарство причинява прекомерно понижение на кръвното налягане, особено при пациенти с бъбречна недостатъчност или намален обем на циркулиращата кръв.
Положителен терапевтичен ефект се наблюдава и при интрамускулни инжекции на клонидин (клонидин) или дибазол. В случай на повишено изпотяване, чувство на тревожност, страх - успокоителни са посочени по-специално бензодиазепинови производни, които могат да се предписват перорално или като мускулни инжекции, както и дроперидол. Комбинации от 2 или 3 лекарства са ефективни (например нифедипин + метопролол или нифедипин + каптоприл).
Лекарства за спешно лечение на хипертонични кризи - преглед
Конвенционално могат да се разграничат две групи лекарства за лечение на хипертонични кризи с помощта на венозни инжекции: първата е универсални лекарства, подходящи за спиране на повечето кризи, втората е специфични лекарства, които имат специални показания.
Първата група включва натриев нитропрусид, хидралазин, триметафан камсилат, азаметониев бромид, лабеталол, еналаприлат, никардипин. Към втория - нитроглицерин, есмолол, фентоламин.
Натриев нитропрусид
Натриевият нитропрусид има бърз и лесно контролиран ефект върху понижаване на кръвното налягане, което се проявява веднага след началото на приложението му и завършва няколко минути след прекратяване на приложението. Очевидно е, че употребата на лекарството трябва да се извършва при стриктно наблюдение на кръвното налягане. Натриевият нитропрусид е ефективен при всички форми на хипертонични кризи, особено при остра хипертонична енцефалопатия, постоперативно кървене или остра левокамерна недостатъчност. Той е противопоказан при еклампсия поради риск от отравяне на плода с цианиди.
Натриевият нитропрусид има в състава си NO група (ендотелиум-зависим релаксиращ фактор), който, разделяйки се в тялото, причинява разширяване на артериите и вените. Това води до отпускане на кръвоносните съдове, намаляване на притока на кръв към сърцето и намаляване на обема на удара. Увеличава се сърдечната честота. Поради значително отпускане на кръвоносните съдове се извършва преразпределение на кръвния поток с намаляването му на исхемични зони (синдром на грабеж). В тази връзка, натриевият нитропрусид може да наруши коронарния кръвен поток при пациенти с коронарна болест на сърцето.
Поради разширяването на големите мозъчни артерии, натриевият нитропрусид увеличава мозъчния кръвоток и може да повиши вътречерепното налягане. Въпреки това, намаляване на системното кръвно налягане намалява този ефект, поради което повечето пациенти с енцефалопатия понасят лекарството добре.
Натриевият нитропрусид се разрушава от сулфхидрилни групи червени кръвни клетки до цианид, а след това - в черния дроб - до тиоцианат. Високите концентрации на последните, ако се задържат в кръвта в продължение на няколко дни, имат токсичен ефект под формата на гадене, слабост, изпотяване, дезориентация, токсична психоза. Рискът от отравяне с тиоцианат се увеличава с продължителна употреба лекарството (повече от 24 часа) и във високи дози (повече от 10 mcg / kg за 1 минута). В случай на интоксикация като антидоти се използват натриев нитрат (4-6 mg) и натриев тиосулфат (50 ml 25% разтвор).
нитроглицерин
Нитроглицеринът се прилага интравенозно при пациенти с миокардна исхемия, независимо от наличието или отсъствието на хипертония. Това е лекарството за избор при хипертонична криза, която е придружена от стенокардия, миокарден инфаркт или остра левокамерна недостатъчност, както и след присаждане на байпас на коронарната артерия. Нитроглицеринът има същите предимства при спиране на хипертонична криза като натриевия нитропрусид: бързо начало и бързо спиране на действието, възможност за постепенно увеличаване на дозата за постигане на желания ефект върху понижаване на кръвното налягане.
Подобно на натриевия нитропрусид, нитроглицеринът предизвиква съдова релаксация чрез образуването на NO. Въпреки това, за разлика от натриевия нитропрусид, нитроглицеринът е непряк донор на NO. Последният се образува от нитроглицерин в организма чрез серия от ензимни реакции.
Основният терапевтичен ефект на нитроглицерина е съдовата релаксация. В същото време големите артерии се разширяват първо, след това средно големи артерии и с по-нататъшно увеличаване на дозата - артериоли.
Релаксацията на големите вени помага за намаляване на венозния поток, обема на удара и появата на рефлекторна тахикардия. При пациенти със сърдечна недостатъчност, напротив, прилагането на нитроглицерин увеличава обемния удар, като нормализира съотношението налягане / обем в сърдечните кухини.
За разлика от натриевия нитропрусид, нитроглицеринът не предизвиква грабежен синдром: няма увеличаване на кръвоснабдяването на неисхемични участъци на сърдечния мускул в ущърб на исхемичните.
При по-високи дози нитроглицеринът разширява малките артерии, спомага за намаляване на системното кръвно налягане. Системният отговор зависи от дозата на лекарството и индивидуалната чувствителност към него.
диазоксид
Диазоксидът разширява резистивните артерии, без да засяга капацитивните вени. Понижението на кръвното налягане под въздействието на диазоксид може да бъде придружено от задържане на течности, зачервяване на лицето, виене на свят. За да се сведат до минимум тези явления, лекарството се прилага бавно или на капки или в ниски дози венозно болус (струя) на всеки 5-10 минути и се комбинира с въвеждането на диуретици. В момента той се счита за остарял поради появата на голям брой нови лекарства, които бързо намаляват кръвното налягане.
хидралазин
Хидралазин (дихидралазин) - отпуска артериите, без да засяга капацитивните вени. Намаляването на общото периферно съдово съпротивление под въздействието на хидралазин причинява тахикардия и увеличаване на сърдечния пулс. Лекарството може да провокира и главоболие, което се дължи на повишено вътречерепно налягане.
Хидралазин се прилага интравенозно в болус (поток) или капково; понякога - интрамускулно. За да се предотврати тахикардия, към него се добавя бета-блокер. Обикновено се изисква и диуретик (фуросемид), тъй като хидралазинът подпомага задържането на течности. Диуретик не се прилага, ако се наблюдават признаци на дехидратация поради повръщане или прекомерно отделяне на урина, причинено от рязко повишаване на кръвното налягане („диуреза под налягане“).
Хидралазинът е лекарството по избор за бременни жени с еклампсия. Той подобрява кръвообращението в матката и не влияе неблагоприятно на състоянието на плода. Противопоказан при остра миокардна исхемия и стратифицирана аневризма на аортата. Не се препоръчва и за облекчаване на кризи, придружени от мозъчносъдови усложнения, тъй като повишава вътречерепното налягане и може да влоши церебралната циркулация поради появата на зони с високо и ниско налягане.
Триметафан камфилат
Trimetafan camsylate е лекарство, блокиращо ганглиона, с кратко, лесно контролирано действие. Прилага се интравенозно. Той предизвиква блокада на симпатиковите и парасимпатиковите ганглии. Поради риска от развитие на атония на обструкцията на пикочния мехур и червата, не се препоръчва използването му в следоперативния период.
Преди това триметафан камсилат (в комбинация с бета-блокер) е избран медикамент за остра стратифицирана аневризма на аортата поради способността му да намалява сърдечната честота и сърдечния пулс. В днешната клинична практика по-често се използват по-съвременни лекарства, по-специално бета-блокера на Esmolol с ултракоротично действие, който се счита за най-много ефективно средство за защита със стратифицирана аневризма на аортата (в комбинация с натриев нитропрусид).
Триметафан камзилатът е по-токсичен от натриевия нитропрусид, което се дължи на генерализирана блокада на вегетативната нервна система. При многократна употреба ефективността му намалява - развива се тахифилаксия.
Азаметониев бромид
Азаметониев бромид се използва, ако не са налични по-ефективни и безопасни лекарства. Като блокер на ганглий, азаметониев бромид отпуска вените и артериите, като по този начин намалява натоварването върху сърцето. Използва се за облекчаване на хипертонични кризи, придружени от остра левокамерна недостатъчност. Въвеждайте интравенозно под формата на многократни фракционни инжекции (0,3-0,5-1 ml) много бавно.
Азаметониев бромид може да се използва и за други видове хипертонични кризи (за предпочитане интрамускулна инжекция). Недостатъците на лекарството са същите като тези на триметафан камсилат. В допълнение, той има дълготраен ефект (4-8 часа), което усложнява индивидуалния подбор на ефективна доза. Може да причини рязко понижение на кръвното налягане, до развитието на колапс.
фентоламин
Фентоламинът се използва, ако хипертоничната криза е причинена от излишък на катехоламини (феохромоцитом, внезапна отмяна на клонидин (клонидин) и др.). Интравенозното приложение на фентоламин причинява ефективна, краткосрочна блокада на алфа-1 и алфа-2 адренергичните рецептори. Лекарството намалява кръвното налягане с не повече от 15 минути след болусно (струйно) венозно приложение. Действието му е придружено от рефлекторна тахикардия, която може да влоши исхемията на миокарда (до сърдечен удар) или да причини появата на тежка аритмия.
лабеталол
Лабеталол - блокер на бета-1, бета-2 и алфа-1-адренергичните рецептори, се счита от много автори като лекарство за избор при повечето хипертонични кризи. Той е ефективен и безопасен, няма токсични ефекти, не причинява тахикардия или повишено вътречерепно налягане, като директните вазодилататори. Действието на лабеталол с венозно приложение започва след 5 минути и продължава 3-6 ч. Лабеталол е ефективен при всеки тип хипертонична криза, с изключение на усложнена от остра недостатъчност на лявата камера на сърцето. В последния случай употребата на лекарството е нежелателна поради изразения ефект на намаляване на силата на сърдечните контракции поради блокадата на бета-адренергичните рецептори.
есмолол
Есмолол е кардиоселективен бета-блокер. Бързо се разрушава от кръвните ензими, в резултат на което има много кратък (около 9 минути) полуживот и съответно кратко време на действие (около 30 минути). Той е специално показан за анестезия и стратифицирана аневризма на аортата (в последния случай се използва в комбинация с натриев нитропрусид или друго лекарство, което отпуска кръвоносните съдове).
еналаприлат
Еналаприлат се използва в случаите, когато АСЕ инхибиторите имат предимство пред други антихипертензивни средства, по-специално при тежка сърдечна недостатъчност. Еналаприлат има лек ефект върху церебралния кръвен поток, който се изразява в отсъствие на признаци на дефицит в кръвоснабдяването на мозъка дори при значително понижаване на кръвното налягане.
Никардипин и други калциеви агонисти
Никардипин е сравним по ефективност с натриев нитропрусид, докато се понася по-добре от пациентите. Друг дихидропиридин калциев агонист - нимодипин - има селективен ефект върху мозъчните съдове, поради което се използва за елиминиране на спазма на тези съдове при пациенти със субарахноиден кръвоизлив. От останалите антагонисти на калций се използва и верапамил, който се прилага интравенозно при хипертонични кризи.
фенолдопам
Fenoldopam е нов селективен агонист на допаминов рецептор. има директно действие за отпускане на кръвоносните съдове и понижаване на кръвното налягане, подобно на натриевия нитропрусид, но с по-редки странични ефекти. Наред с понижаването на кръвното налягане, фенолдопам значително подобрява уринирането, екскрецията на натрий от тялото и повишава клирънса на креатинин, поради което е лекарството по избор при пациенти с бъбречна недостатъчност. Показан е при всякакъв вид хипертонична криза. Опитът от използването му до момента е малък.
Диуретици за спиране на хипертонични кризи
Диуретици, обикновено лупбек - фуросемид или буметанид - се прилагат в случаите, когато има признаци на задържане на течности, особено при пациенти със застойна сърдечна недостатъчност или при лечение с лекарства, които отпускат кръвоносните съдове и причиняват задържане на течности. Пациенти с намален обем циркулираща кръв поради повръщане или прекомерна диуреза не се препоръчват диуретици. В тези случаи понижаването на кръвното налягане може да бъде постигнато чрез възстановяване на обема на циркулиращата кръв, като се използва интравенозно приложение на изотоничен разтвор.
Магнезиев сулфат
Магнезиевият сулфат се използва за профилактика и облекчаване на конвулсивен синдром при пациенти с прееклампсия и еклампсия, както и други клинични форми на хипертонична енцефалопатия. Магнезиевият сулфат има антиконвулсантно, дехидратиращо, спазмолитично действие, инхибира вазомоторния център, което намалява кръвното налягане.
Лекарството се прилага интравенозно или мускулно. При интравенозно приложение увеличаване на концентрацията на магнезиеви йони в кръвта може да доведе до инхибиране на дихателния център и спиране на дишането. Антидотът на магнезиев сулфат е калциев хлорид, който се прилага интравенозно при първите признаци на дихателна недостатъчност. Интрамускулното приложение може да причини образуването на абсцеси.
Не намерихте търсената информация?
Задайте въпроса си тук.
Как да излекувате хипертонията самостоятелно
след 3 седмици, без скъпи вредни лекарства,
диета "глад" и тежко физическо възпитание:
безплатни инструкции стъпка по стъпка.
или, обратно, критикуват качеството на материалите на сайта
При лечението на редица заболявания се използва венозно приложение. лекарство, Инжекция във вената помага лекарството да се разпространи по тялото и да започне лекуване. Препоръчва се обаче да се приемат няколко витамина наведнъж, това се отнася до витамин В група, които се предписват от лекарите като инжекции. Една от причините за интравенозно инжектиране е диетично ограничение, което не позволява на витамини да влизат в тялото.
Интравенозно приложение
Правенето на венозни инжекции умело и точно е норма и правило. Така опитна медицинска сестра поставя инжекция. Ако възникне ситуация, при която няма медицинска сестра, процедурата се извършва самостоятелно. Според правилата на антисептиците:
- вземете стерилни спринцовки за еднократна употреба;
- направете дезинфекция на кожата на мястото на инжектиране;
- измийте ръцете със сапун преди процедурата.
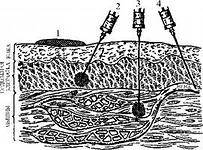
Венозните съдове, чийто контур е осезаем, в лакътния завой са идеално място за инжектиране. Причината за това се крие и в тънкия слой кожа, който ги покрива. инжекция може да се направи във всякакви осезаеми вени по тялото. Схематично вените са разделени на следните видове:
- не е осезаем, не се вижда, но понякога е леко видим венозен съд - неконтролирана вена;
- осезаем, видим, не стърчащ над кожната вена - слабо контуриран;
- видима, ясно изпъкнала вена под кожата - добре очертана.
Внимание! Интравенозните инжекции се предписват от лекуващия лекар.
Процедурата за инжектиране на лекарството във вена
Доста е трудно да се правят интравенозни инжекции в ръката, защото работи само едната ръка. Но действието е изпълнимо.
Правилно инжектиране означава последователно провеждане на цялата процедура, спазване на хигиената. Лицето, което поставя инжекцията преди тази процедура, старателно измива ръцете си със сапун и поставя гумени ръкавици, дезинфекцирани с алкохол. Подгответе се предварително:
- венозен турникет;
- памучни тампони, навлажнени в алкохол;
- средства за въвеждане във вена.
Поток на процедурата
- Пациентът заема удобно положение за времето, през което се инжектира инжекцията;
- В средата на рамото, с извита ръка в лакътя, върху дрехите се нанася турникет;
- Правилно приложен турникет не променя характеристиките на пулса;
- Максималното увеличение на вената стимулира няколко стискане-стискане на юмрука (10-15 пъти);
- Спринцовката се напълва с лекарството за инжектиране, съдържанието се изследва за липсата на въздушни мехурчета, върху иглата се поставя капачка за стерилност;
- Мястото на инжектиране се дезинфекцира с алкохолна памучна топка;
- Другата ръка отново палпира вената в областта на пункцията, за да подобри проникването на иглата;
- С подготвена спринцовка (почти успоредно на вената) с иглата, с изрязаната нагоре пробийте кожата една трета от дължината на иглата (юмрук стиснат);
- Продължавайки фиксирането на вената, пробийте я до "провал в празнотата";
- Със свободно влизане в спринцовката през иглата на венозна кръв лекарството се прилага;
- Освободете ръката от турника, разкопчайте четката;
- Бавно прилагайте лекарството, посоката на спринцовката е в първоначалното си положение;
- Оставете част от разтвора в спринцовката, за да предотвратите навлизането на въздух във вената;
- Натиснете мястото на инжектиране с памучен тампон, издърпайте иглата от вената;
- Поставете тампон, напоен с алкохол на мястото на инжектиране, огънете ръката си в лакътя и останете в това положение пет минути;
- Изхвърлете всички предмети за инжектиране.
 На Съвета. Когато вените в улнарната ямка са лоши или „плаващи, за да се намали до минимум тяхното нараняване, трябва да се намушкате в ръката. Подходящи вени за инжектиране също са разположени в тази област. Фактът, че иглата прониква във венозния съд потвърждава притока на кръв в спринцовката.
На Съвета. Когато вените в улнарната ямка са лоши или „плаващи, за да се намали до минимум тяхното нараняване, трябва да се намушкате в ръката. Подходящи вени за инжектиране също са разположени в тази област. Фактът, че иглата прониква във венозния съд потвърждава притока на кръв в спринцовката.
Визуализацията на венозна инжекция е предоставена във видеото:
Кратки изводи. В началото на процедурата с венозна инжекция вените, стърчащи над повърхността на кожата или вените, лежащи дълбоко под кожата, но видими отвън, се поставят в ръката. Ръце сондиране области на възможното местоположение на вените. Особено удобни за инжектиране вени са разположени в улнарната ямка.
Вените на долните крайници не се използват за инжекции. Причината за това е възникващото замърсяване на вените, появата на инфекциозни усложнения, образуването на кръвни съсиреци.
Усложнения след интравенозни инжекции
Коментари във форума. „Поставям си венозни инжекции. Кажете ми, колко пъти мога да наболя на едно място? Ще има ли нараняване? “
"Предполагам, че честите инжекции в същия момент ще провокират появата на инфилтрат."
„За какво говориш ?! Всички инжекции могат да се правят правилно от здравните работници с допускане за извършване на медицински дейности.
Особено интравенозна инжекция. Вие застрашавате живота. Освен това лечението е разрешено, когато е предписано от лекар. Ако нещо се случи, къде намирате виновните? И може да се случи беда. Глупаво е да вземем пример от наркомани. Те са самоубийства. "
Ако за лечение са предписани инжекции в кръвоносен съд, можете да се доверите на професионалист. Непрофесионалната инвазия в кръвообращението в някои случаи завършва тъжно.
Различават се следните усложнения след инжектиране:
- анафилактичен шок - реакция към лекарства, които причиняват загуба на съзнание и бърз спад на кръвното налягане;
- емболия на клоните на белодробната артерия;
- сепсис - инфекция, разпространяваща се през кръвта;
- локална алергична реакция;
- инфилтрация;
- синини;
- некроза;
- абсцеси;
- целулит;
- флебит;
- тромбофлебит;
- улцерозни некротични лезии на тъканите.

Подуване в областта на инжектиране означава отсъствие на игла във вената и потокът на лекарството във влакното. Извадете незабавно иглата, инжектирайте в друга голяма вена.
Подкожен хематом - вид синини, натрупване на кръв. Причината за появата е неумела венопункция. Появява се пункция на двете стени на съда и се образува пурпурно петно \u200b\u200bпод кожата.
За да предотвратите появата на подуване и хематом по време на инжектиране, се спазват следните правила:
- използвайте големи повърхностни вени,
- пробийте само предната стена;
- иглата трябва да влезе във вената,
- непълната пункция на стената води до изтичане на кръв през скосяването на иглата;
- извадете турника, преди да извадите иглата.
Не забравяйте! Маслените разтвори не се прилагат интравенозно!
Един приятел ми каза как използва антибиотика, който й е предписан интрамускулно ефазолин, Тъй като интрамускулното приложение на цефазолин дори и с лидокаин достатъчно болезнено, момичето реши да си инжектира този антибиотик венозно. А също и с лидокаин, инструкция, до която не е прочела. Един приятел се разведе с 1 g цефазолин в 5 ml 1% лидокаин и го прилага интравенозно за 5-10 секунди. Последващи усещания, причинени от страничен ефект бързото въвеждане на 2 лекарства, я обезкуражи всяко желание да продължи лечението интравенозно. Ще разкажа за възникналите нежелани реакции малко по-късно. Приятел се върна на интрамускулна инжекция.
Ще видим дали прилагайте антибиотици венозно, които са предписани интрамускулно и на които е необходимо да се разрежда антибиотичният прах от флакона.
Още през 1976 г. беше предложено да се разделят всички антибиотици в 2 групи. Ефектът на антибиотиците от първата група зависи от продължителността на тяхното присъствие във фокуса, втората група - от максималната концентрация, постигната във фокуса.
Антибиотиците имат 2 въздействия върху чувствителните бактерии:
- бактериостатично (На гръцки: statike - неподвижен) - спиране на растежа и възпроизводството на бактерии;
- бактерицидно (lat.cidere - да убивам) - убиване на бактерии с последващо гниене.
Има антибиотици, които дават само бактериостатичен ефект. Останалите антибиотици в ниски дози дават бактериостатичен ефект, а в по-високи дози - бактерициден.
Сега помислете за фигура, показваща връзката концентрации на лекарства в кръвта от метода на неговото въвеждане.
Интраперитонеалното приложение се използва главно при животни.
- при iV приемането в кръвта веднага създава много висока концентрация на лекарството, която бързо пада, тъй като лекарството отива в тъканта, се унищожава и отделя от черния дроб и / или бъбреците.
- при интрамускулно въвеждането на антибиотика се абсорбира по-бавно в кръвта от мускулната тъкан и продължава по-дълго, докато пиковата концентрация е по-ниска, отколкото при интравенозно приложение.
- Когато приемате лекарството вътре има бавна абсорбция и бавна екскреция на активното вещество, а пиковата концентрация е малка.
Антибиотици, ефектът от които зависи от времето
Методът (където) и честотата (колко пъти на ден) на въвеждането на антибиотици от тази група са насочени към поддържане на съдържанието на антибиотици в кръвта и във фокуса на инфекцията в концентрации колкото е възможно по-дълго. над минимума (над IPC). Основният параметър е времетопо време на който концентрацията на антибиотика в кръвта е по-висока от IPC.
И така, първата група включва антибиотици, за които е важно времето (продължителност на действието). Антибиотиците от тази група често се предписват интрамускулно, тъй като интравенозното приложение води до големи колебания в нивата на кръвта и недостатъчен ефект. В отделения за интензивно лечение, за да се поддържа стабилна концентрация на лекарството в кръвта, когато се прилага чрез интравенозен катетър, специални диспенсери (инфузомати, инфузионни помпи, инфузори, помпи за спринцовки), които ви позволяват да шофирате лекарството в продължение на няколко часа.
Инфузионна помпа
Снимка: http://www.medicalpointindia.com/cariac-SyringeInfusionPump.htm
Антибиотици, за които времето е по-важно (първите 4 групи са свързани с бета-лактамните антибиотици):
- пеницилини: бензилпеницилин, ампицилин, амоксицилин, оксацилин, карбеницилин, тикарцилин, азлоцилин и други
Бензилпеницилин натрий във флакон се разрежда с физиологичен разтвор (0,9% разтвор на натриев хлорид), вода за инжектиране или 0,25-0,5% разтвор на новокаин. Прилага се интрамускулно 4-6 пъти на ден, разрешено е венозно приложение (само когато се разрежда във вода за инжектиране или във физиологичен разтвор).
Новокаинова сол бензилпеницилин ( прокаин бензилпеницилин) се разрежда с вода за инжектиране или физиологичен разтвор. Не може да се прилага интравенозно, прилага се интрамускулно.
Разширени форми на пеницилин, или bitsillin (бензатин бензилпеницилин), се прилагат само интрамускулно, тъй като те са слабо разтворими, бавно се абсорбират и поддържат желаната концентрация на пеницилин в кръвта за дълго време.
- цефалоспорини: цефазолин, цефалексин, цефепим, цефиксим, цефоперазон, цефотаксим, цефпир, цефтазидим, цефтриаксон, цефуроксим и други
- карбапенеми: меропенем, ертапенем, дорипенем.
- монобактами: азтреонам.
- макролиди: еритромицин, рокситромицин, кларитромицин, олеандомицин, спирамицин, мидекамицин.
Моля, обърнете внимание: азитромицин (търговско наименование - сумамед), принадлежащи към групата на макролидите, принадлежи към втората група антибиотици. Ефектът му зависи от достигнатата максимална концентрация. Причината е, че азитромицинът се натрупва вътре в клетките и е много ефективен срещу вътреклетъчни патогени. Концентрацията на азитромицин в тъканите и клетките е 10-50 пъти по-висока, отколкото в кръвната плазма, а във фокуса на инфекцията - с 24-34% повече, отколкото в здравите тъкани. Азитромицин се приема 1 път на ден. Не може да се прилага мускулно или венозно, само интравенозно или интравенозно бавно.
- ЛИНКОЗАМИДИ: линкомицин, клиндамицин.
Антибиотици, ефектът от които зависи от концентрацията
Втората група антибиотици дава максимален ефект при достигане максимална концентрация, По правило те могат да се прилагат венозно.
Антибиотици от втора група:
- аминогликозиди: гентамицин, амикацин, канамицин, нетилмицин, стрептомицин, тобрамицин, фрамицетин, неомицин.
Аминогликозидите не се абсорбират в червата, следователно, те се приемат през устата само за чревна санитария (поради висока токсичност неомицин назначена само навътре). Традиционно, аминогликозидите се прилагат мускулно 2-3 пъти на ден, обаче, проучванията показват, че интравенозното приложение на дневна доза 1 път на ден не само не е по-ниско по ефективност, но и по-евтино и дава по-малко странични ефекти (аминогликозидите могат да нарушат работата на бъбреците и вътрешното ухо ). Единственото изключение за венозно приложение веднъж на ден е бактериален ендокардит (възпаление на вътрешната лигавица на сърцето с преобладаваща лезия на клапите), при което се препоръчва традиционното интрамускулно приложение. При пациенти в напреднала възраст и в случай на нарушена бъбречна функция е необходимо и повишено внимание, в такива случаи се препоръчва да се прилага дневната доза аминогликозид интрамускулно на части, както и да се определи нивото на лекарството в кръвта преди приложение.
- флуорохинолони: офлоксацин, ципрофлоксацин, норфлоксацин, ломефлоксацин, левофлоксацин, спарфлоксацин, грефафлоксацин, моксифлоксацин, гемифлоксацин, гатифлоксацин.
Експериментите с животни са показали висока антибактериална ефективност при прилагане на дневни дози венозно, но високите концентрации на флуорохинолони могат да причинят нежелани реакции от страна на нервната система, поради което дневната доза флуорохинолон се прилага интравенозно, обикновено в рамките на 60-90 минути.
- тетрациклин: тетрациклин, окситетрациклин, доксициклин, миноциклин, тигециклин.
АЗИТРОМИЦИН (изключване от групата макролиди).
ванкомицин
Антибиотични инжекционни разтвори
Най-известните 5 разтворители за инжектиране лекарствени форми (разтваряне на сухото съдържание на флаконите):
- изотоничен (0,9%) разтвор на натриев хлорид,
- глюкозен разтвор (обикновено 5%),
- новокаинов разтвор
- разтвор на лидокаин.
Всички разтворители за инжектиране трябва да бъдат закупени в аптеката, да бъдат стерилни и отворени непосредствено преди употреба (ампули, флакони).
ВОДА ЗА ИНЖЕКЦИЯ - стерилна специално приготвена вода с ниско съдържание на сол. Въпреки това, въвеждането на големи обеми вода за инжектиране може да наруши йоно-солевия баланс в организма, поради което за обемисти инфузии (инфузии) се използва физиологичен разтвор или разтвор на Рингер (съдържа натриев, калиев и калциев хлорид).
Стандартите за съдържанието на микроби във вода за инжектиране в САЩ и Европа са по-строги хиляди пъти, отколкото в Русия
Източник: https://newsapteka95.wordpress.com/2011/08/31/ получаване- различни- видове-вода-за - //
Как да получите вода за инжектиране
Източник: същото
ИЗОТОНИЧЕН (0,9%) разтвор на натриев хлорид (физиологичен разтвор, физиологичен разтвор) има осмотично налягане на солта, равно на осмотичното налягане на кръвната плазма. Въвеждането на физиологичен разтвор не причинява допълнително движение на течност във или извън кръвоносните съдове. Въпреки това, физиологичният разтвор съдържа натриев хлорид (натриев хлорид), което може да е нежелателно за разтваряне на единични антибиотици.
Всеки антибиотик най-безопасно е да се размножава във вода за инжектиране, Обикновено е също така разрешено използването на изотоничен разтвор на натриев хлорид (прочетете инструкциите за антибиотика). За венозно приложение антибиотиците трябва да се разреждат във вода за инжектиране или върху физиологичен разтвор (без анестетици с венозно приложение).
Понякога се използва 5% разтвор на глюкоза за разтваряне на лекарството. Възможно ли е да се разрежда антибиотик с разтвор на 5% глюкоза? В много случаи е възможно, но не във всички, така че винаги се фокусирайте върху инструкциите за лекарството. Разтворът на глюкоза се разрушава, когато се съхранява в стъклен съд с алкални остатъци, поради което за стабилност към него се добавя солна (солна) киселина (HCl). Самата глюкоза, като силен окислител, също може да влезе в химически реакции. Поради това не се разрешава разтварянето на редица лекарства в глюкоза, като се започне с аскорбинова киселина и сърдечни гликозиди и завършва с антибиотици. бензилпеницилин, линкомицин, стрептомицин.
Интрамускулна инжекция ефазолин много болезнено, така че обикновено се развъжда на локален анестетик (упойка, която блокира рецепторите за болка). Преди това разтвор е широко използван в медицината Новокаин (прокаин), Могат ли антибиотиците да се разреждат с новокаин? Не всички. Инжекционните разтвори на новокаин също се стабилизират с солна киселина, така че някои антибиотици могат да бъдат унищожени в кисела среда: ампицилин (може да се развъжда само във вода за инжектиране) амфотерицин В (само във вода за инжектиране). разтвор стрептомицин в новокаин може да се съхранява не повече от 6 часа. По отношение на бензилпеницилин, след това разпадането му в кисела среда не става веднага, а постепенно: след 30 минути - 1,5%, след ден - 40%. Оттук и заключението: разтваря се бензилпеницилин в новокаин е възможно, но само преди употреба. Неизползваният разтвор на бензилпеницилин не може да се съхранява. Може да попитате: как се произвежда прокаиновата сол на бензилпеницилин (прокаин бензилпеницилин)? В този случай новокаинът не се стабилизира със солна киселина и преди приложението лекарството се разрежда с вода за инжектиране.
Новокаинът вече е загубил предишната си роля и е заменен от LIDOCAIN от средата на 90-те години. Лидокаинът е 2 пъти по-добър от новокаина по сила и продължителност на обезболяване, а също така действа добре при възпалени тъкани. Лидокаинът е по-малко вероятно да причини алергии и се счита за по-малко токсичен.
Според инструкциите към ефазолин, за интрамускулно приложение може да се развъжда лидокаин, Лидокаинът е не само локален анестетик, но и антиаритмично лекарство (лечение на камерни аритмии). Лидокаинът дава много нежелани реакции, особено при бързо приложение или във високи дози.
НЕЖЕЛАНИ ЕФЕКТИ НА ЛИДОКАИН
от нервна система и сетивните органи: депресия или възбуда на централната нервна система, нервност, еуфория, трептене на „мухи“ пред очите, фотофобия, сънливост, главоболие, замаяност, шум в ушите, диплопия, нарушено съзнание, респираторна депресия или спиране на дишането, мускулни потрепвания, тремор, дезориентация и др. конвулсии (рискът от тяхното развитие нараства на фона на хиперкапния и ацидоза).
от сърдечно-съдова система и кръв (хематопоеза, хемостаза): синусова брадикардия, нарушена проводимост на сърцето, напречен блок на сърцето, понижаване или повишаване на кръвното налягане, колапс.
От органите Стомашно-чревен тракт: гадене, повръщане.
алергичен реакции: генерализиран ексфолиативен дерматит, анафилактичен шок, ангиоедем, контактен дерматит (хиперемия на мястото на приложение, кожен обрив, уртикария, сърбеж), кратко усещане за парене в зоната на действие на аерозола или на мястото на прилагане на плаката.
друг: Усещане за топлина, студ или изтръпване на крайниците, злокачествена хипертермия, потискане на имунната система.
Моя позната ме информира, че тя разрежда 1 г цефазолин в 5 мл 1% лидокаин и го прилага интравенозно за 5-10 секунди. За по-малко от половин минута, като нея " обърнат отвътре навън”(Силно повръщане). За щастие след няколко минути състоянието се върна в нормално състояние, но повръщането наистина уплаши приятел. Гаденето и повръщането могат да бъдат странични ефекти не само на лидокаин, но и на цефазолин, а в нашия случай страничните ефекти на 2 лекарства и бързото им приложение вероятно са били насложени. Такава доза лидокаин не е необходимо да се прилага интравенозно по-бързо, отколкото за 1 минута. Въпреки че може да е по-лошо - например спазми.
При интравенозна инжекция в инструкциите за цефазолин се препоръчва приложение в рамките на 3-5 минути. Ако пренебрегнете инструкциите, можете сериозно да навредите на себе си.
За i / m приложение се приготвя разтвор на цефазолин ex tempore; 500 mg от лекарството се разтварят в 2 ml вода за инжектиране, 1 g в 2,5 ml вода за инжектиране. За iv болус от приложението, полученият разтвор се разрежда с 5 ml вода за инжектиране, след което се прилага бавно за 3-5 минути. При iv капене лекарството се разрежда с 50-100 ml 5% или 10% разтвор на глюкоза, 0,9% разтвор на натриев хлорид, разтвор на Рингер, 5% разтвор на натриев бикарбонат. Флаконите се разклащат енергично, докато прахът се разтвори напълно.
Обяснение:
- ex tempore (лат. " извън времето") - както се изисква, веднага, без съхранение;
- парентерално (от гръцки пара - за, ентерон - червата) - въвеждането на лекарството в тялото, заобикаляйки стомашно-чревния тракт. Парентералното приложение включва инжекции (венозно, интрамускулно, подкожно и др.), Както и инхалации, интраназално, интраозално, субконюнктивално приложение и др .;
- болус въведение (лат. bolus - com, парче) - парентерално приложение на лекарството за кратко време (обикновено не повече от 3-5 минути), за разлика от по-дълга инфузия (капкомер). Концепциите за „ венозно"А" венозно болус»Почти съвпадат.
Основното нещо от статията
- Антибиотиците са разделени на 2 групи. Важно за първата група времето (дългосрочно поддържане на желаната концентрация в кръвта), това включва всички бета-дактамни антибиотици ( пеницилини, цефалоспорини, карбапенеми, монобактами), макролиди (с изключение на азитромицин) и ликозамидите.
За втората група по-важно пикова концентрация антибиотик в огнището, те включват аминогликозиди, флуорохинолони, тетрациклини, азитромицин и ванкомицин.
- Категорично е забранено прилагането на венозни антибиотици с удължено действие, на които е позволено да се прилагат само интрамускулно (напр. бицилин-1, бицилин-3, бицилин-5). Ако бицилин се прилага интравенозно, има сериозно усложнение емболия (блокиране от неразтворими частици) съдове на белите дробове и мозъка, което може да доведе до инфаркт и смърт. Вътреартериалното приложение на бицилин ще запуши малки артерии и ще доведе до гангрена (смърт) на крайник или друга част на тялото. Препоръчва се непосредствено преди прилагането на бицилин буталото на спринцовката да бъде изтеглено интрамускулно към себе си, за да сте сигурни, че в спринцовката не попадне кръв (че иглата не е попаднала случайно в съда).
- За интравенозно приложение антибиотикът се развъжда вода за инжектиране, Можете да използвате физиологичен разтвор или 5% разтвор на глюкоза за разтваряне само ако това е позволено от инструкциите за антибиотика. В случай на болезнени инжекции може да се използва антибиотик за мускулно приложение лидокаинако е позволено в инструкциите за лекарството.
- Не можете да въведете антибиотик в една спринцовка с други лекарства, освен ако изрично не е разрешено от инструкциите. Например е възможно взаимно инактивиране на лекарства - загуба на активност (напр. пеницилини и цефалоспорини деактивират аминогликозиди когато се смесят, но когато се въвеждат отделно в тялото, засилват взаимно ефекта си). Нежелателно е да прилагате антибиотици и други лекарства сами.
- Само влиза прясно сварени антибиотични разтвори. Разтворимите антибиотици могат да се разлагат или взаимодействат с разтворителя и следователно обикновено не се съхраняват.
- Окончателното решение за антибиотичния режим се взема от лекуващия лекар, като се вземат предвид диагнозата, съпътстващите заболявания и рисковите фактори.
- непременно прочетете инструкциите до лекарства. Ако е написано, че лекарството трябва да се прилага интравенозно в продължение на 3-5 минути или се посочва скоростта на приложение, трябва да се разбере, че по-бързото приложение може да бъде изпълнено с усложнения.
Моите коментари относно лечението на приятел
- Цефазолин е предписан за лечение на кашлица с гнойна храчка. Антибиотици трябва да се предписват в случай на пневмония (пневмония) и бронхит не е.
- Често антибиотик се предписва нерационално: без индикации, неподходящ или с неправилен режим на дозиране. В случая ефазолин интрамускулно 2 пъти на ден може да бъде заменен с цефалексин вътре 3 пъти на ден. Цефазолин и цефалексин принадлежат към цефалоспорините от първо поколение, имат почти идентичен спектър на действие и струват приблизително еднакво.
- Възможно е да се добави към лечението, което е ефективно при гнойни инфекции, засилва ефекта на антибиотиците (но може да се използва и без тях) и не дава странични ефекти. А за облекчаване на храчките и намаляване на възпалението обикновено препоръчвам комплексен билков препарат Bronchipret.
Относно превенцията на кашлица
- Не пушете - пушенето нарушава защитната функция на цилиарния епител на дихателните пътища. С течение на годините кашлицата става хронична (" кашлица пушач»).
- За предотвратяване на гнойни усложнения на респираторни инфекции (включително пушачи), препоръчвам да се използва бактериални лизати : Исмиген (Респиброн), Бронхомунал и други. Подробна статия по тази тема I. Бактериалните лизати няма да могат да се предпазят от появата на ARI / ARVI, но значително ще намалят тежестта на заболяването и риска от усложнения.
При писането на тази статия се използва материалът Влиянието на фармакодинамиката на различни класове антибактериални лекарства върху режимите на дозиране (Л. Страчунски, А. А. Муконин, Смоленска държавна медицинска академия. АНТИБИОТИКА И ХЕМОТЕРАПИЯ, 2000 - N4, с. 40-44).