21. Антихистамини: класификация, механизъм на действие, показания за употреба, противопоказания и странични ефекти.
антихистамини - група лекарства, които извършват конкурентна блокада на хистаминовите рецептори в организма, което води до инхибиране на ефектите му.
Разделени на 2 групи : 1) блокери на Н2-хистаминовите рецептори и 2) блокери на Н2-хистаминовите рецептори. Блокатори на Н1 рецептори притежават антиалергични свойства. Те включват дифенхидрамин, дипразин, супрастин, тавегил, диазолин, фенкарол. Те са конкурентни антагонисти на хистамина и елиминират следните негови ефекти: спазъм на гладката мускулатура, хипотония, повишена пропускливост на капилярите, развитие на оток, хиперемия и сърбеж на кожата. Секрецията на стомашните жлези не се влияе.
Според ефекта върху централната нервна система могат да се разграничат лекарства с потискащ ефект (дифенхидрамин, дипразин, супрастин) и лекарства, които не влияят на централната нервна система (диазолин). Фенкарол и тавегил имат слаб седативен ефект. Дифенхидраминът, дипразията и супрастинът имат успокояващ и хипнотичен ефект. Те се наричат \u200b\u200b„нощни“ лекарства; те също имат спазмолитичен и блокиращ ефект, а дифенхидраминът блокира ганглийния ефект, следователно, те могат да понижат кръвното налягане. Диазолинът се нарича "дневен" антихистамин.
Тези лекарства прилага с алергични реакции от незабавен тип. При анафилактичен шок те не са много ефективни. Лекарства, които потискат централната нервна система, могат да бъдат предписани при безсъние, за усилване на анестезия, аналгетици, локални анестетици, за повръщане на бременни жени, паркинсонизъм, хорея, вестибуларни нарушения. PE: сухота в устата, сънливост. Лекарства със седативни свойства не се препоръчват на лица, свързани с оперативна работа, работа в транспорт и др.
K блокери Н2-хистаминови рецептори сте ранитидин и циметидин, Използват се при заболявания на стомаха и дванадесетопръстника. При алергични заболявания те са неефективни
наркотици, предотвратяване пускане хистамин и други алергични фактори .. Те включват кромолин натрий (интал), кетотифен (задит) и глюкокортикоиди (хидрокортизон, преднизолон, дексаметазон и др.). Кромолин натрий и кетотифен стабилизират мембраните на мастоцитите, инхибират навлизането на калций и дегранулация на мастоцитите, което води до намаляване на отделянето на хистамин, бавно действащо вещество на анафилаксия и други фактори. Използват се при бронхиална астма, алергичен бронхит, ринит, сенна хрема и др.
Кортикостероидите имат разнообразен ефект върху метаболизма. Десенсибилизиращият антиалергичен ефект е свързан с потискане на имуногенезата, дегранулация на мастоцитите, базофилите, неутрофилите и намаляване на освобождаването на анафилаксичните фактори (вж. Лекция 28).
За елиминиране на тежките общи прояви на анафилаксия (особено анафилактичен шок, колапс, оток на ларинкса, тежък бронхоспазъм), се използват адреналин и еуфилин, ако е необходимо - строфантин, корглукон, дигоксин, преднизолон, хидрокортизон, плазмозаместващи разтвори (хемодезис, реополосемлюк).
За лечение на алергии със забавен тип (автоимунни заболявания) се използват лекарства, които инхибират имуногенезата и лекарства, които намаляват увреждането на тъканите. 1-ва група включва глюкокортикоиди, циклоспорин и цитостатици, които са имуносупресори, МД глюкокортикоидите се свързват с инхибиране на пролиферацията на Т-лимфоцитите, процеса на „разпознаване“ на антигена, намаляване на токсичността на убиващите Т-лимфоцити („убийци“) и с ускоряването на миграцията на макрофагите. Цитостатиците (азатиоприн и други) предимно потискат пролиферативната фаза на имунния отговор. Циклоспоринът е антибиотик. MD се свързва с инхибиране на образуването на интерлевкин и пролиферация на Т-лимфоцити. За разлика от цитостатиците, той има малък ефект върху хематопоезата, но има нефротоксичност и хепатоксичност. Имуносупресорите се използват за преодоляване на несъвместимостта на тъканите при трансплантация на органи и тъкани и при автоимунни заболявания (лупус еритематозус, неспецифичен ревматоиден полиартрит и др.).
Към лекарства, които намаляват увреждането на тъканите когато се появят огнища на асептично алергично възпаление, включват стероидни (глюкокортикоиди) и нестероидни противовъзпалителни средства (салицилати, ортофен, ибупрофен, напроксен, индометацин и др.)
Има 3 поколения антихистамини:
1. Антихистамини от първо поколение (Дифенхидрамин, Супрастин, Тавегил, Диазолин и др.) Се използват при лечението алергични реакции при възрастни и деца: уртикария, атопичен дерматит екзема, сърбеж на кожата, алергичен ринит, анафилактичен шок , Оток на Quincke и пр. Те бързо упражняват ефекта си, но бързо се отделят от тялото, поради което се предписват до 3-4 пъти на ден.
2. антихистамини от 2 поколения (Erius, Zirtek, Claritin, Telfast и др.) Не инхибират нервната система и не предизвикват сънливост. Лекарствата се използват за лечение на уртикария, алергичен ринит, сърбеж по кожата, бронхиална астма и др. Антихистамините от второ поколение имат по-дълъг ефект и затова се предписват 1-2 пъти на ден.
3. Антихистамини от 3 поколения (Терфенадин, Астемизол) като правило се използват при продължително лечение на алергични заболявания: бронхиална астма, атопичен дерматит, целогодишен алергичен ринит и др. Тези лекарства имат най-дълготраен ефект и се забавят в организма в продължение на няколко дни.
Противопоказания:
Свръхчувствителност, глаукома със затваряне на ъгъл, хиперплазия на простатата, стенозна пептична язва на стомаха и дванадесетопръстника, стеноза на шийката на пикочния мехур, епилепсия. С повишено внимание. Бронхиална астма.
Странични ефекти:
Сънливост, сухота в устата, изтръпване на устната лигавица, замаяност, тремор, гадене, главоболие, астения, намалена скорост на психомоторна реакция, фоточувствителност, пареза на акомодация, нарушена координация на движенията.
Патофизиология на хистамина иH 1хистаминови рецептори
Хистамин и неговите ефекти, медиирани чрез Н1 рецептори
Стимулирането на H 1 рецепторите при хората води до повишаване на тонуса на гладката мускулатура, съдовата пропускливост, появата на сърбеж, забавяне на атриовентрикуларната проводимост, тахикардия, активиране на клоните на вагусните нерви, които инервират дихателните пътища, повишава нивото на cGMP, увеличава образуването на простагландини и др. В таблицата. 19-1 показана локализация H 1рецептори и ефектите на хистамина, медиирани чрез тях.
Таблица 19-1.локализация H 1рецептори и ефектите на хистамина, медиирани чрез тях
Ролята на хистамина в патогенезата на алергиите
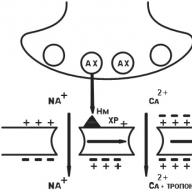
Хистаминът има водеща роля в развитието на атопичен синдром. При алергични реакции, медиирани чрез IgE, голямо количество хистамин навлиза в тъканите от мастоцитите, причинявайки появата на следните ефекти чрез излагане на H1 рецептори.
В гладките мускули на големите съдове, бронхи и черва активирането на Н1 рецепторите предизвиква промяна в конформацията на протеина на Gp, което от своя страна води до активиране на фосфолипаза С, което катализира хидролизата на инозитол дифосфат до инозитол трифосфат и диацилглицероли. Увеличаването на концентрацията на инозитол трифосфат води до отваряне на калциеви канали в EPR („калциево депо“), което причинява освобождаването на калций в цитоплазмата и увеличаване на концентрацията му вътре в клетката. Това води до активиране на зависимата от калций / калмодулин киназа на миозиновите леки вериги и съответно до намаляване на гладкомускулните клетки. В експеримент хистаминът предизвиква двуфазно свиване на гладките мускули на трахеята, състоящо се от бързо свиване на фазата и бавен тоничен компонент. В експериментите беше показано, че бързата фаза на свиване на тези гладки мускули зависи от вътреклетъчния калций, а бавната зависи от навлизането на извънклетъчен калций през бавни калциеви канали, които не са блокирани от калциевите антагонисти. Действайки чрез Н1 рецепторите, хистаминът води до намаляване на гладката мускулатура на дихателните пътища, включително бронхите. В горните дихателни пътища има повече хистаминови Н 1 рецептори, отколкото в долните, което е значително в тежестта на бронхоспазма в бронхиолите по време на взаимодействието на хистамина с тези рецептори. Хистаминът предизвиква запушване на бронхите в резултат на пряко влияние към гладката мускулатура на дихателните пътища, реагирайки с хистаминови Н1 рецептори. В допълнение, чрез Н1 рецепторите хистаминът повишава секрецията на течност и електролити в дихателните пътища и причинява повишено производство на слуз и оток на дихателните пътища. Пациентите с бронхиална астма са 100 пъти по-чувствителни към хистамин от здрави индивиди, когато провеждат тест за провокация на хистамин.
В ендотела на малки съдове (посткапилярни венули) вазодилатационният ефект на хистамина се медиира чрез Н1 рецепторите при алергични реакции от реагинов тип (чрез Н2 рецепторите на клетките на гладката мускулатура на венулите, по пътя на аденилатната циклаза). Активирането на Н1 рецепторите води (по пътя на фосфолипазата) до повишаване на вътреклетъчното ниво на калций, което заедно с диацилглицерол активира фосфолипазата А2, причинявайки следните ефекти.
Локално освобождаване на релаксиращ ендотелиум фактор. Той прониква в съседните гладки мускулни клетки и активира гуанилат циклазата. В резултат на това концентрацията на cGMP активираща cGMP-зависима протеин киназа се увеличава, което води до намаляване на вътреклетъчния калций. При едновременно намаляване на нивото на калций и повишаване на нивото на cGMP гладките мускулни клетки на посткапиларните венули се отпускат, което води до развитие на оток и еритема.
Когато се активира фосфолипаза А2, синтезът на простагландини, главно простациклиновият вазодилататор, се увеличава, което също допринася за образуването на оток и еритема.
Класификация на антихистамини
Има няколко класификации на антихистамини (блокатори на хистаминови Н 1 рецептори), въпреки че нито един не е общоприет. Според една от най-популярните класификации, антихистамини към момента на създаване са разделени на лекарства от I и II поколение. Лекарствата от I поколение се наричат \u200b\u200bсъщо успокоителни (по доминиращ страничен ефект), за разлика от неседативните лекарства от второ поколение. Антихистамините от първо поколение включват: дифенхидрамин (дифенхидрамин *), прометазин (дипразин *, пиполфен *), клемастин, хлоропирамин (супрастин *), хифенадин (фенкарол *), секвефенадин (бикарфен *). Антихистамини от II поколение: терфенадин *, астемизол *, цетиризин, лоратадин, ебастин, ципрохептадин, оксатомид * 9, азеластин, акривастин, мебхидролин, диметиден.
Понастоящем е обичайно да се изолира III поколение антихистамини. Тя включва фундаментално нови лекарства - активни метаболити, които се характеризират в допълнение към висока антихистаминова активност, липсата на седативен ефект и кардиотоксичния ефект, характерен за лекарствата от второ поколение. Фексофенадин (телфаст *), деслоратадин се отнасят към третото поколение антихистамини.
Освен това химическата структура на антихистамините е разделена на няколко групи (етаноламини, етилендиамини, алкиламини, производни на алфакарболин, хинуклидин, фенотиазин *, пиперазин * и пиперидин *).
Механизмът на действие и основните фармакодинамични ефекти на антихистамини
Най-използван антихистамини има специфични фармакологични свойства, което ги характеризира като отделна група. Те включват следните ефекти: антипрутични, деконгестични, антиспастични, антихолинергични, антисеротонинови, седативни и локални анестетици, както и предотвратяване на индуциран от хистамин бронхоспазъм.
Антихистамините са антагонисти на хистаминови Н1 рецептори и афинитетът им към тези рецептори е значително по-нисък от този на хистамина (Таблица 19-2). Ето защо тези лекарства не са в състояние да изместят хистамина, свързан с рецептора, те блокират само незаети или освободени рецептори.
Таблица 19-2.Сравнителна ефективност на антихистамини според степента на блокада H 1хистаминови рецептори
 Съответно, блокери H 1хистаминовите рецептори са най-ефективни за предотвратяване на алергични реакции от незабавен тип, а в случай на развита реакция се предотвратява освобождаването на нови порции хистамин. Свързването на антихистамини с рецепторите е обратимо и броят на блокираните рецептори е пряко пропорционален на концентрацията на лекарството на рецепторното място.
Съответно, блокери H 1хистаминовите рецептори са най-ефективни за предотвратяване на алергични реакции от незабавен тип, а в случай на развита реакция се предотвратява освобождаването на нови порции хистамин. Свързването на антихистамини с рецепторите е обратимо и броят на блокираните рецептори е пряко пропорционален на концентрацията на лекарството на рецепторното място.
Молекулярният механизъм на действие на антихистамини може да бъде представен под формата на схема: блокада на Н1 рецептора - блокада на фосфоинозитидния път в клетката - блокада на ефектите на хистамина. Свързването на лекарства с хистаминовия Н 1 рецептор води до блокада на рецепторите, т.е. пречи на свързването на хистамина с рецептора и пускането на каскадата в клетката по пътя на фосфоинозитида. По този начин свързването на антихистаминови лекарства с рецептора предизвиква забавяне на активирането на фосфолипаза С, което води до намаляване на образуването на инозитол трифосфат и диацилглицерол от фосфатидилинозитол и в резултат на това се забавя отделянето на калций от вътреклетъчните депа. Намаляването на отделянето на калций от вътреклетъчните органели в цитоплазмата в различни видове клетки води до намаляване на дела на активираните ензими, които медиират ефектите на хистамина в тези клетки. В гладките мускули на бронхите (както и на стомашно-чревния тракт и големите съдове) се забавя активирането на зависима от калций-калмодулин киназа на миозиновите леки вериги. Това предотвратява контракцията на гладката мускулатура, предизвикана от хистамин, особено при пациенти с астма. Въпреки това, при бронхиална астма концентрацията на хистамин в белодробната тъкан е толкова висока, че съвременните N1-блокери не са в състояние да блокират ефекта на хистамина върху бронхите по този механизъм. В ендотелните клетки на всички посткапиларни венули антихистамините инхибират вазодилатационния ефект на хистамина (директен и чрез простагландини) при локални и генерализирани алергични реакции (хистаминът действа и чрез хистаминовите Н2 рецептори на клетките на гладката мускулатура
венула по пътя на аденилатната циклаза). Блокадата на хистаминовите Н 1 рецептори в тези клетки предотвратява повишаване на нивата на вътреклетъчния калций, в крайна сметка забавя активирането на фосфолипаза А2, което води до развитието на следните ефекти:
Забавя се локалното освобождаване на релаксиращия ендотел фактор, който прониква в съседните гладки мускулни клетки и активира гуанилат циклазата. Инхибирането на активирането на гуанилат циклаза намалява концентрацията на cGMP, след това фракцията на активирана cGMP-зависима протеин киназа намалява, което предотвратява намаляването на нивата на калций. В същото време нормализирането на калция и cGMP предотвратява релаксацията на гладкомускулните клетки на посткапилярните венули, тоест предотвратява развитието на оток и еритема, причинени от хистамин;
Намаляването на активираната фракция на фосфолипаза А2 и намаляване на синтеза на простагландини (главно простациклин) блокира вазодилатацията, което предотвратява появата на оток и еритема, причинени от хистамина, чрез втория си механизъм на действие върху тези клетки.
Въз основа на механизма на действие на антихистамини, тези лекарства трябва да се предписват, за да се предотвратят алергични реакции от типа реагин. Назначаването на тези лекарства с развита алергична реакция е по-малко ефективно, тъй като те не елиминират симптомите на алергия, които са се развили, но предотвратяват появата им. Блокерите на рецепторите на хистамин Н 1 предотвратяват реакцията на гладката мускулатура на бронхите към хистамин, намаляват сърбежа и предотвратяват разширяването на малките съдове и тяхната пропускливост, медиирана от хистамин.
Фармакокинетика на антихистамини
Фармакокинетиката на блокерите на хистаминовите рецептори за хистамин от първо поколение е коренно различна от фармакокинетиката на лекарства от второ поколение (Таблица 19-3).
Проникването на антихистамини от първо поколение през BBB води до появата на изразен седативен ефект, което се счита за значителен недостатък на лекарствата от тази група и значително ограничава употребата им.
Антихистамините от II поколение се характеризират с относителна хидрофилност и следователно не проникват в BBB и следователно не предизвикват седативен ефект. Известно е, че 80% от астемизол * се екскретира 14 дни след последната доза, а терфенадин * - след 12 дни.
Изразена йонизация на дифенхидрамин при физиологични стойности на pH и активно неспецифично взаимодействие със серума
пероралният албумин определя неговия ефект върху хистаминовите Н 1 рецептори, разположени в различни тъкани, което води до доста изразени странични ефекти на това лекарство. В кръвната плазма максималната концентрация на лекарствата се определя 4 часа след прилагането му и е равна на 75-90 ng / l (при доза от 50 mg). Елиминационният полуживот е 7 часа.
Пиковата концентрация на клемастин се постига 3-5 часа след еднократна перорална доза от 2 mg. Елиминационният полуживот е 4-6 часа.
Терфенадин * се абсорбира бързо чрез поглъщане. Метаболизира се в черния дроб. Максималната концентрация в тъканите се определя след 0,5-1-2 часа след приема на лекарството, полуживотът е
Максималното ниво на непроменен астемизол * се отбелязва в рамките на 1-4 часа след приема на лекарството. Храната намалява усвояването на астемизол * с 60%. Пиковата концентрация на лекарства в кръвта при еднократно перорално приложение настъпва след 1 час. Полуживотът на лекарството е 104 часа. Хидроксиастемизол и норастемизол са неговите активни метаболити. Астемизол * преминава през плацентата, в малки количества в кърмата.
Максималната концентрация на оксатомид * в кръвта се определя 2-4 часа след прилагане. Полуживотът на елиминиране е 32-48 часа. Основният метаболитен път е ароматно хидроксилиране и окислително деалкилиране на азот. 76% от абсорбираното лекарство се свързва с плазмен албумин, от 5 до 15% се отделя в майчиното мляко.
Таблица 19-3.Фармакокинетични параметри на някои антихистамини
 Максималното ниво на цетиризин в кръвта (0,3 µg / ml) се определя 30-60 минути след приема на това лекарство в доза 10 mg. бъбрек
Максималното ниво на цетиризин в кръвта (0,3 µg / ml) се определя 30-60 минути след приема на това лекарство в доза 10 mg. бъбрек
клирънсът на цетиризин е 30 mg / min, полуживотът е около 9 часа. Лекарството стабилно се свързва с кръвни протеини.
Пиковата концентрация на акривастин в плазмата се достига на 1,44-2 часа след прилагане. Времето на полуживот е 1,5-1,7 ч. Две трети от лекарството в непроменена форма се отделя от бъбреците.
Лоратадин се абсорбира добре в храносмилателния тракт и след 15 минути се определя в кръвната плазма. Храната не влияе върху степента на абсорбция на лекарствата. Полуживотът на лекарството е 24 часа.
Антихистамини от първо поколение
За блокерите на Н1 рецепторите на хистамин I поколение някои характеристики са характерни.
Седативно действие.Повечето антихистамини от първо поколение, лесно се разтварят в липиди, проникват добре през BBB и се свързват с Н1 рецепторите на мозъка. Очевидно седативният ефект се развива с блокадата на централните серотонинови и m-холинергични рецептори. Степента на развитие на седативен ефект варира от умерена до тежка и се засилва, когато се комбинира с алкохол и психотропни лекарства. Някои лекарства от тази група се използват като сънотворни (доксиламин). Рядко вместо седация се появява психомоторна възбуда (по-често при умерени терапевтични дози при деца и при високи токсични дози при възрастни). Поради седативния ефект на лекарствата, те не могат да се използват през периода на работа, изискващ внимание. Всички блокери на Н1 рецептори на поколение на хистамин I усилват ефекта на седативни и хипнотични лекарства, наркотични и ненаркотични аналгетици, инхибитори на моноаминооксидазата и алкохол.
Анксиолитичен ефектприсъщи на хидроксизин. Този ефект, вероятно, възниква поради потискането на активността на определени части от подкоровите образувания на мозъка чрез хидроксизин.
Атропиноподобно действие.Този ефект е свързан с блокадата на m-холинергичните рецептори, най-характерни за етаноламините и етилендиамините. Характерни са сухота в устата, задържане на урина, запек, тахикардия и зрително увреждане. При неалергичен ринит ефективността на тези лекарства се увеличава поради блокадата на m-холинергичните рецептори. Възможно е обаче да се увеличи бронхиалната обструкция поради увеличаване на вискозитета на храчките, което е опасно за бронхиалната астма. Блокатори на рецептори на хистамин Н 1 на генерация I могат да изострят глаукомата и да причинят остро задържане на урина при аденом на простатата.
Антиеметично и антипомпащо действие.Тези ефекти могат също да бъдат свързани с централно m-антихолинергично действие на тези лекарства. Дифенхидрамин, прометазин, циклизин *, мекли-
zine * намалява стимулирането на вестибуларните рецептори и инхибира функцията на лабиринта, поради което може да се използва за болест при движение.
Някои блокери на хистаминови Н 1 рецептори намаляват симптомите на паркинсонизма поради блокада на централните m-холинергични рецептори.
Антитусивен ефект.Най-характерно за дифенхидрамина, той се реализира благодарение на директното действие върху кашличния център в продълговата медула.
Антисеротониново действие.Ципрохептадин го притежава най-много, затова се използва при мигрена.
Ефектът от блокада на 1-адреналиновите рецептори с периферна вазодилатация е особено характерен за фенотиазиновите препарати. Това може да доведе до преходно понижение на кръвното налягане.
Локална упойкадействието е характерно за повечето лекарства от тази група. Ефектът от локалната анестезия на дифенхидрамин и прометазин е по-силен от този на новокаин *.
тахифилаксията- намаляване на антихистаминовия ефект при продължителна употреба, потвърждаваща необходимостта от редуване на лекарства на всеки 2-3 седмици.
Фармакодинамика на H 1 блокери на хистамин I поколение
Всички блокери на Н1 рецепторите на хистамин I поколение I са липофилни и в допълнение към Н1 рецепторите на хистамин също блокират m-холинергичните рецептори и серотониновите рецептори.
При предписване на блокери на хистаминовите рецептори трябва да се има предвид фазовият ход на алергичния процес. Блокерите на хистамин Н 1 на хистаминовите рецептори трябва да се използват главно за предотвратяване на патогенетични промени в случай на очакваната среща на пациента с алерген.
Блокаторите на хистаминовите рецептори за 1-во поколение не влияят на синтеза на хистамин. Във високи концентрации тези лекарства могат да причинят дегранулация на мастоцитите и излизане на хистамин от тях. Блокаторите на рецепторите на хистамин Н 1 са по-ефективни за предотвратяване на действието на хистамина, отколкото за елиминиране на ефектите от неговите ефекти. Тези лекарства инхибират реакцията на гладката мускулатура на бронхите на хистамин, намаляват сърбежа, предотвратяват увеличаването на съдовото разширяване на хистамина и увеличават тяхната пропускливост и намаляват секрецията на ендокринните жлези. Доказано е, че блокерите на H1 рецепторите на поколение на хистамин I имат пряк бронходилатиращ ефект и най-важното е, че предотвратяват отделянето на хистамин от мастоцитите и кръвните базофили, което се счита за основа за употребата на тези лекарства
като профилактични средства. В терапевтичните дози те не влияят значително на сърдечно-съдовата система. При принудително интравенозно приложение те могат да причинят понижение на кръвното налягане.
Блокерите на Н1 рецептори от поколение на хистамин I са ефективни за профилактика и лечение на алергичен ринит (ефективност около 80%), конюнктивит, сърбеж, дерматит и уртикария, ангиоедем, някои видове екзема, анафилактичен шок, с оток, причинен от хипотермия. Блокаторите на хистаминовите рецептори за хистамин от първо поколение се използват заедно със симпатомиметици при алергична ринорея. Производни на пиперазин * и фенотиазин * се използват за предотвратяване на гадене, повръщане и замаяност, причинени от резки движения, с болест на Мениер, с повръщане след упойка, с лъчева болест и сутрешно повръщане при бременни жени.
При локалното приложение на тези лекарства се вземат предвид техните антипрутични, анестетични и аналгетични ефекти. Не се препоръчва да ги използвате дълго време, тъй като много от тях са способни да причинят свръхчувствителност и имат фотосенсибилизиращ ефект.
Фармакокинетика на хистаминови I-блокери от 1-во поколение
Блокерите на Н1 рецепторите на хистамин I поколение се различават от лекарствата от второ поколение по кратката продължителност на действието със сравнително бързо начало на клиничния ефект. Ефектът от тези лекарства възниква средно 30 минути след приема на лекарството, достигайки връх в рамките на 1-2 часа. Продължителността на действието на антихистамините от първо поколение е 4-12 часа. Кратката продължителност на клиничния ефект на антихистамини от първо поколение е свързана, на първо място, с бързото метаболизъм и екскреция от бъбреците.
Повечето от блокерите на хистаминовите Н 1 рецептори от първо поколение се абсорбират добре в храносмилателния тракт. Тези лекарства проникват в BBB, плацентата и също преминават в кърмата. Най-високите концентрации на тези лекарства се намират в белите дробове, черния дроб, мозъка, бъбреците, далака и мускулите.
Повечето блокери на Н1 рецептори на поколение на хистамин I се метаболизират в черния дроб със 70-90%. Те индуцират микрозомни ензими, които при продължителна употреба могат да намалят терапевтичния им ефект, както и ефекта на други лекарства. Метаболитите на много антихистамини се отделят в рамките на 24 часа с урината и само малки количества са непроменени.
Странични ефекти и противопоказания
Страничните ефекти, причинени от блокери на Н 1 рецептори на хистамин I поколение, са представени в табл. 19-4.
Таблица 19-4.Нежелани лекарствени реакции на антихистамини от първо поколение
 Големите дози блокатори на хистаминови H 1 рецептори могат да причинят възбуда и припадъци, особено при деца. При тези симптоми не може да се използва барбитурати, тъй като това ще доведе до адитивен ефект и значително инхибиране на дихателния център. Циклизин * и хлороциклизин * имат тератогенни ефекти, така че те не могат да се използват за повръщане при бременни жени.
Големите дози блокатори на хистаминови H 1 рецептори могат да причинят възбуда и припадъци, особено при деца. При тези симптоми не може да се използва барбитурати, тъй като това ще доведе до адитивен ефект и значително инхибиране на дихателния център. Циклизин * и хлороциклизин * имат тератогенни ефекти, така че те не могат да се използват за повръщане при бременни жени.
Взаимодействия с лекарства
Блокаторите на хистаминовите рецептори за хистамин от 1-во поколение усилват ефекта на наркотичните аналгетици, етанола, хапчетата за сън, транквиланти. Може да засили действието на стимуланти на ЦНС при деца. При продължителна употреба тези лекарства намаляват ефективността на стероиди, антикоагуланти, фенилбутазон (бутадион *) и други лекарства, които се метаболизират в черния дроб. Комбинираната им употреба с антихолинергици може да доведе до прекомерно увеличаване на ефектите им. МАО инхибиторите засилват ефекта на антихистамини. Някои лекарства от първо поколение потенцират ефектите на адреналин и норепинефрин върху сърдечно-съдовата система. Блокерите на H1 рецепторите на поколение на хистамин I се предписват за профилактика на клинични симптоми на алергии, по-специално ринит, често съпътстващ атопична бронхиална астма, за облекчаване на анафилактичния шок.
антихистамини наркотици II и III поколения
Лекарствата от второ поколение включват терфенадин *, астемизол *, цетиризин, меквипазин *, фексофенадин, лоратадин, ебастин и третото поколение блокери на хистаминови Н 1 рецептори - фексофенадин (телфаст *).
Следните характеристики на блокерите на Н1 рецепторите на хистамин II и III поколения:
Висока специфичност и висок афинитет към хистаминови Н1 рецептори без ефект върху серотониновите и m-холинергичните рецептори;
Бързото начало на клиничния ефект и продължителността на действието, което обикновено се постига чрез висока степен на свързване на протеини, натрупване на лекарството или неговия метаболит в организма и забавено елиминиране;
Минимална седация при използване на лекарства в терапевтични дози; някои пациенти могат да изпитат умерена сънливост, което рядко е причина за отказ на лекарството;
Липса на тахифилаксия при продължителна употреба;
Способността да блокират калиевите канали на клетките на проводимата система на сърцето, която е свързана с удължаване на интервала Q-Tи нарушаване на ритъма на сърцето (камерна тахикардия от тип пируета).
В таблицата. 19-5 представя сравнителна характеристика на някои блокери на Н 1 рецептори на хистамин II поколение.
Таблица 19-5.Сравнителни характеристики на блокери на H1 рецептор хистамин II поколение
 Краят на таблицата. 19-5
Краят на таблицата. 19-5
 Фармакодинамика на блокери на Н-рецепторите на хистамин II поколение
Фармакодинамика на блокери на Н-рецепторите на хистамин II поколение
Астемизол * и терфенадин * нямат холин и β-блокираща активност. Астемизол * блокира α-адрено- и серотониновите рецептори само в големи дози. Блокатори на рецептори на хистамин Н 1 на гена II имат слаб терапевтичен ефект при бронхиална астма, тъй като не само хистамин, но и левкотриени, фактор за активиране на тромбоцитите, цитокини и други медиатори, причиняващи развитието на болестта, засягат гладките мускули на бронхите и бронхиалните жлези. Използването само на хистаминови рецептори на Н 1 рецептори не гарантира пълно облекчаване на бронхоспазма от алергичен генезис.
Фармакокинетика на блокерите на Н 1 рецептори на хистамин II поколениеВсички блокери на хистаминовите рецептори за хистамин Н 1 действат дълго време (24-48 часа), а времето за развитие на ефекта е малко - 30-60 минути. Около 80% от астемизол * се екскретира 14 дни след последната доза, а терфенадин * - след 12 дни. Кумулативният ефект на тези лекарства, протичащ без промяна на функциите на централната нервна система, позволява да бъдат широко използвани в амбулаторната практика при пациенти с поллиноза, уртикария, ринит, невродерматит и др. Блокаторите на хистаминови рецептори за хистамин от II поколение се използват при лечението на пациенти с бронхиална астма с индивидуален подбор на дозата.
За блокери на Н1 рецептори на хистамин от второ поколение, кардиотоксичният ефект, дължащ се на блока
калиеви канали на кардиомиоцити и се изразява чрез удължаване на интервала Q-Tи аритмия на електрокардиограма.
Рискът от този страничен ефект се увеличава с комбинацията от антихистамини с инхибитори на цитохрома P-450 3A4 изоензим (приложение 1.3): противогъбични лекарства (кетоконазол и интраконазол *), макролиди (еритромицин, олеандомин-ферометрин-етрометрин-етрометирметирметирметирметирметирметирметирметирметирметирметирметирметирметирметин-петрометирметин-перометрин-етромитрометрин-етромитрометрин-етромитрометрин , с употребата на сок от грейпфрут, както и при пациенти с тежко нарушена функция на черния дроб. Комбинираната употреба на горните макролиди с астемизол * и терфенадин * в 10% от случаите води до кардиотоксичен ефект, свързан с удължаване на интервала Q-T.Азитромицин и диритромицин * са макролиди, които не инхибират изоензима 3А4 и следователно не предизвикват удължаване на интервала Q-Tдокато приемате хистамин Н1 рецептори от второ поколение с блокери.
(P. Creticos, 1993).
1-во поколение - действат върху периферните и централни Н1 хистаминови рецептори, предизвикват седативен ефект, нямат допълнителен антиалергичен ефект.
- бамипин ( SoventolМехлем)
- диметиден ( Fenistil)
- дифенхидрамин ( Dimedrol, Benadryl)
- клемастин ( Tavegyl)
- мебхидролин ( Диазолин, Омерил)
- оксатомид ( Tinset)
- прометазин ( Pipolphen, Diprazin)
- фенирамин ( Ейвил)
- хифенадин ( Phencarol)
- хлоропирамин ( Suprastin)
с антисеротониново действие
- димебон ( Dimebone)
- сетастин ( Loderix)
- ципрохептадин ( Peritol)
2-ро поколение - действат върху хистаминовите рецептори и стабилизират мембраната на мастоцитите.
- кетотифен ( Задитен и др.)
3-то поколение - действат само на периферните Н 1 хистаминови рецептори, не предизвикват седативен ефект, стабилизират мембраната на мастоцитите и имат допълнителен антиалергичен ефект.
- акривастин ( Semprex)
- астемизол ( Хисманал, Хисталонг, Астемизан, Астелонг)
- терфенадин ( Trexyl, Teridin, Tofrin)
- фексофенадин ( Telfast)
- лоратадин ( Claritine)
- цетиризин ( Зиртек)
- ебастин ( Kestine)
- ацеластин ( Allergodil)
- левокабастин ( Histimet)
Таблица 2. Характеристика на съвременните антихистамини.
Таблица 3. Критерии за избор на антихистамини
1. Възможност за избор на лекарство с допълнителен антиалергичен ефект:
- целогодишен алергичен ринит;
- сезонен алергичен ринит (конюнктивит) с продължителност на сезонните обостряния\u003e 2 седмици;
- хронична уртикария;
- атопичен дерматит;
- алергичен контактен дерматит;
- ранен атопичен синдром при деца.
2. Пациентът има специфични проблеми:
- деца под 12 години:
- лоратадин ( Claritine)
- цетиризин ( Зиртек)
- терфенадин ( Trexyl)
- астемизол ( Hismanal)
- диметиден ( Fenistil)
- деца 1-4 години с ранен атопичен синдром:
- цетиризин ( Зиртек)
- лоратадин ( Claritine)
- бременни жени:
- лоратадин ( Claritine)
- фексофенадин ( Telfast)
- астемизол ( Hismanal)
- жени по време на лактация:
- клемастин ( Tavegyl)
- фенирамин ( Ейвил)
- пациенти с бъбречна недостатъчност:
- лоратадин ( Claritine)
- астемизол ( Hismanal)
- терфенадин ( Trexyl)
- пациенти с нарушена функция на черния дроб:
- лоратадин ( Claritine)
- цетиризин ( Zytrec)
- фексофенадин ( Telfast)
· Антихистамини
- ... исторически, терминът "антихистамини" означава лекарства, които блокират Н1-хистаминовите рецептори, а лекарствата, които действат на Н2-хистаминовите рецептори и които се използват като антисекреторни лекарства (циметидин, ранитидин, фамотидин и др.), се наричат \u200b\u200bН2 - хистаминови блокери.
През 1942 г. са създадени първите N-рецепторни антагонисти, които отговарят на изискванията за наркотици, От този период започва ерата на масовата употреба на антихистамини в широката медицинска практика.
Класически антагонисти на N-рецептори (или лекарства от първо поколение) представени главно от 6 групи химически съединения, получени от етаноламин, фенотиазин, етилендиамин, алкиламин, пиперазин, пиперидин. В същото време до няколко десетки от тези лекарства присъстваха на световния фармацевтичен пазар.
Тази ситуация е причинена от някои общи специални свойства на Н-рецепторни антагонисти от първо поколение. Най-важните от тях могат да се обобщят по следния начин. Тези лекарства в терапевтични дози сравнително слабо свързват Н-рецепторите, като са конкурентни хистаминови антагонисти, което обяснява сравнително краткосрочния ефект от тяхното действие и необходимостта от използване на многократни терапевтични дози през деня.
Лекарствата от I поколение нямат много висока селективност на действие и следователно в терапевтични дози те могат да блокират рецепторите на други медиатори (М-холинергични рецептори, 5HT рецептори, α-адренергични рецептори, D-рецептори), което е свързано с редица нежелателни странични ефекти (върху сърдечно-съдовата система, стомашно-чревния тракт, зрението, лигавиците и др.). Централните ефекти на тези лекарства, които преминават кръвно-мозъчната бариера и имат седативен ефект, както и стимулират апетита, са добре известни. Много важно нежелателно свойство на лекарствата от първо поколение е тахифилаксията, тоест намаляване на антихистаминовия ефект при продължителна (повече от 7-10 дни) употреба. Ето защо присъствието на голям брой антагонисти на Н-рецептори на фармацевтичния пазар е необходимо, за да може да се замени едно лекарство с друго по време на продължително лечение.
Въпреки нежеланите свойства на споменатите антагонисти на Н-рецепторите от първо поколение, тези лекарства все още се използват широко, а в някои случаи дори и при напреднали медицински причини. С натрупването на клиничен и фармакологичен опит се оказа, че в определени клинични ситуации свойства, които са нежелателни при обикновени условия (седативен ефект, способност да блокират други видове рецептори, кратка продължителност на действие), могат да бъдат използвани за терапевтични цели, когато може да се използва частичната доза. безспорното предимство на антагонистите на Н-рецепторите от първо поколение е разнообразието лекарствени форми, включително инжектиране Освен това не може да се вземе предвид колосалния медицински опит, както и сравнително ниската цена на тези лекарства в сравнение с лекарствата от последно поколение.
Антихистамини от първо поколение: Дифенхидрамин (дифенхидрамин, Benadryl, allergin), клемастин (Tavegil), доксиламин (dekaprin, donormil), дифенилпиралин, бромодифенхидрамин, дименхидринат (dedalon, DRAMAMINE) Chloropyramine (Suprastinum), пириламин, антазолин, мепирамин, бромфенирамин, хлорофенирамин, дексхлорфенирамин, фенирамин (авил), мебхидролин (диазолин), кифенадин (фенкарол), секвефенадин (бикарфен), трамезин (фенерган, дипразин, пиполфен), тримепразин (терален), оксемазин, алимемазин, циклизин, хидроксизин (атизин) ципрохептадин (перитол).
Следните фармакологични свойства са най-характерни за антихистамини от първо поколение (успокоителни):
Седативно действие, се определя от факта, че повечето антихистамини от първо поколение, лесно разтварящи се в липиди, проникват добре през кръвно-мозъчната бариера и се свързват с Н1 рецепторите на мозъка. Може би техният седативен ефект се състои в блокиране на централните рецептори за серотонин и ацетилхолин. Степента на проявление на успокоителния ефект на първото поколение варира при различните лекарства и при различните пациенти от умерена до тежка и се увеличава при комбиниране с алкохол и психотропни лекарства. Някои от тях се използват като хапчета за сън (доксиламин). Рядко вместо седация се появява психомоторна възбуда (по-често при умерени терапевтични дози при деца и при високи токсични дози при възрастни). Поради седативния ефект, повечето лекарства не могат да се използват по време на работа, която изисква внимание. Всички лекарства от първо поколение потенцират ефектите на седативни и хипнотични лекарства, наркотични и ненаркотични аналгетици, инхибитори на моноаминооксидазата и алкохол.
Анксиолитичен ефектхарактерно за хидроксизина може да се дължи на потискането на активността в определени области на подкорковата област на централната нервна система.
Атропиноподобни реакциисвързани с антихолинергичните свойства на лекарствата са най-характерни за етаноламините и етилендиамините. Проявява се от сухота в устата и назофаринкса, задържане на урина, запек, тахикардия и зрителни увреждания. Тези свойства осигуряват ефективността на обсъжданите лекарства за неалергичен ринит. В същото време те могат да засилят обструкцията при бронхиална астма (поради увеличаване на вискозитета на храчките), да предизвикат обостряне на глаукома и да доведат до инфравезикална обструкция при аденом на простатата и др.
Антиеметичен и антикашличен ефектвероятно също е свързан с централен антихолинергичен ефект на лекарствата. Някои антихистамини (дифенхидрамин, прометазин, циклизин, меклизин) намаляват стимулирането на вестибуларните рецептори и инхибират функцията на лабиринта, поради което могат да се използват при заболявания на движението.
Редица H1-хистаминови блокери намаляват симптомите на паркинсонизъмпоради централно инхибиране на ефектите на ацетилхолин.
Антитусивен ефектнай-характерно за дифенхидрамина, той се реализира благодарение на директното действие върху кашличния център в продълговата медула.
Антисеротонинов ефект, характерно предимно за ципрохептадин, определя употребата му при мигрена.
α1 блокиращ ефектс периферна вазодилатация, особено присъща на антихистаминовата фенотиазинова серия, може да доведе до преходно понижаване на кръвното налягане при чувствителни индивиди.
Локално анестетично (подобно на кокаин) действиехарактерно за повечето антихистамини (възниква поради намаляване на пропускливостта на мембраните за натриеви йони). Дифенхидраминът и прометазинът са по-силни локални анестетици от новокаина. Те обаче имат системни хинидиноподобни ефекти, проявяващи се чрез удължаване на рефракторната фаза и развитие на камерна тахикардия.
тахифилаксията: намаляване на антихистаминовата активност при продължителна употреба, потвърждаваща необходимостта от редуване на лекарства на всеки 2-3 седмици.
Трябва да се отбележиче антихистамините от първото поколение се различават от второто поколение по кратката продължителност на експозицията със сравнително бързо начало на клиничния ефект. Много от тях се предлагат в парентерални форми.Стратегията за създаване на нови антихистамини се променя след установяването на хетерогенността на Н рецепторите в края на 60-те години. Оказа се, че външните прояви на алергия са медиирани от действието на хистамина върху 1-ви тип рецептор. Въпреки че в момента са известни 4 вида от тези рецептори, остава ясно, че външните прояви на алергична реакция са резултат от действието на хистамина върху рецептори тип 1 (H1 рецептори). Следователно задачата беше да се създадат силно селективни блокери на Н1 рецептори при липса на блокада на други рецептори и загубата на други нежелани свойства, по-специално седация и тахифилаксия.
В края на 70-те години е открито съединение (терфенадин), което случайно отговаря на горните изисквания. Впоследствие списъкът на съединения с такива свойства се попълва с нови агенти, съставляващи групата на Н1 рецепторни антагонисти от второ поколение, които по това време включват астемизол, лоратадин, цитеризин, ебастин. Терфенадин и астемизол вече напуснаха фармацевтичния пазар поради известен нежелан страничен ефект върху сърдечно-съдовата система.
Всички представители на лекарства от второ поколение, принадлежащи към различни видове химически съединения, споделят подобни свойства, което показва техните предимства пред лекарствата от първо поколение. Лекарствата от второ поколение имат висок афинитет към Н1 рецепторите, повечето от тях са неконкурентни блокери. последното свойство изисква кратко обяснение. Хипотезата, че блокадата не е конкурентна поради селективното свързване на Н1 рецептора, изглежда разумна, но не в областта на активните центрове, отговорни за свързването с хистамина, а в други области. Следователно, хистаминът не може да измести свързания с рецептора антагонист, който се задържа за дълго време в свързано състояние, предотвратявайки конформацията на рецептора, която възниква, когато взаимодейства с медиатор (хистамин) и е необходима за предаване на сигнал към клетката.
Така че, за лекарствата от второ поколение е характерно висок афинитет към Н1 рецептора. Силата на свързване на антагониста с Н1 рецептора осигурява продължителността на неговото действие и следователно възможността за еднократна доза на лекарството през деня. Поради високата селективност на блокадата на точно Н1 рецепторите, лекарствата от второ поколение в терапевтични дози не блокират рецепторите на други медиатори и съответно нямат нежелани странични ефекти, характерни за антагонистите на Н1 рецепторите от първо поколение. Физико-химичните свойства на лекарствата от второ поколение могат практически да елиминират или значително да намалят проникването им през кръвно-мозъчната бариера и по този начин да премахнат централните ефекти, включително седацията. Дори и за цетиризин, който в редица проучвания е показал седативен ефект в малко по-голям процент от случаите, отколкото при плацебо групите, този ефект е несравнимо по-слабо изразен, отколкото при предшественика на цетиризин - хидроксизин. И накрая, тези лекарства в по-голямата си част не показват тахифилаксия, тоест могат да се използват за дълго време от пациенти, без да се заменят с други антихистамини. Също така, тези лекарства могат да се използват за по-широки клинични показания: при хронични алергични състояния без промяна на един антагонист на друг, при бронхиална астма, комбинирани с прояви, изискващи назначаването на антагонисти на Н1 рецептор. накрая, със създаването на антагонисти на Н1 рецептори от второ поколение се отвори възможността за използване на антихистамини от хора, ангажирани с дейности, които изискват повишено внимание, което е особено важно в наше време.
Някои от лекарствата от първото поколение по техните индивидуални свойства са близки до лекарствата от второто поколение, Така, например, акривастинът, чието използване включва фракционна употреба (3 пъти на ден), е доста силно селективен блокер на Н1 рецепторите, метаболизира се само частично и рядко има седативен ефект. Оригиналният клас антихистамини, създаден от местни изследователи (М. Д. Машковски, М. Е. Каминка), са производни на хинуклидин. Добре известното лекарство от тази група, фенкарол (цифенадин) също прилича на лекарства от второ поколение с висок афинитет към Н1 рецептори, ниско успокояване и добър профил на безопасност. В допълнение към антагонистичния ефект върху Н1 рецепторите, той повишава активността на диаминоксидаза (хистаминаза) и следователно има допълнителен антиалергичен ефект поради разрушаването на хистамина, освободен по време на алергична реакция.
Антихистамини от II поколение: акривастин (semprex), астемизол (гисманал), диметиден (фенистил), оксатомид (тинсет), терфенадин (бронал, хистадин), азеластин (алергодил), левокабастин (хистимет), мизоластин, лоратадин (кларитин), епин бастин (кестин), бамипин (совентол).
Най-често срещаните за II поколение антихистамини (не седативни) са следните свойства:
Висока специфичност и висок афинитет към Н1 рецепторитепри липса на влияние върху холиновите и серотониновите рецептори.
Бързо начало на клиничния ефект и продължителност на действието. Удължаването може да се постигне благодарение на високото свързване на протеини, натрупването на лекарството и неговите метаболити в организма и забавената екскреция.
Минимална седацияпри използване на лекарства в терапевтични дози. Това се обяснява със слабото преминаване на кръвно-мозъчната бариера поради структурните особености на тези агенти. Някои особено чувствителни индивиди могат да изпитат умерена сънливост, което рядко е причина за спиране на лекарствата.
Липса на тахифилаксияпри продължителна употреба.
Способността да блокира калиевите канали на сърдечния мускул, което е свързано с удължаване на QT интервала и нарушаване на сърдечния ритъм. Рискът от този страничен ефект се увеличава с комбинацията от антихистамини с противогъбични (кетоконазол и интраконазол), макролиди (еритромицин и кларитромицин), антидепресанти (флуоксетин, сертралин и пароксетин), с употребата на сок от грейпфрут, както и при пациенти с тежка чернодробна функция.
Липса на парентерална форманякои от тях (азеластин, левокабастин, бамипин) се предлагат под формата на локално приложение.III-поколение антихистамини (метаболити), Допълнителни начини за подобряване на антагонистите на Н1 рецепторите бяха подтикнати, за съжаление, от отрицателни обстоятелства. Факт е, че повечето лекарства от тази серия са били пролекарства, тоест фармакологично активни метаболити се образуват в организма от първоначалната форма, които имат метаболитен ефект. Ако първоначалното съединение, за разлика от неговите метаболити, даде нежелани ефекти, тогава възникването на състояния, при които концентрацията му в организма се повишава, може да доведе до сериозни последици. Точно това се случи едно време с лекарствата терфенадин и астемизол. От известните по това време антагонисти на Н1 рецептори, само цетиризин не е пролекарство, а действителното лекарство. Това е крайният фармакологично активен метаболит на лекарството от първо поколение хидроксизин. Като се използва цетиризин като пример, беше показано, че лека метаболитна модификация на оригиналната молекула позволява да се получи качествено нов фармакологичен препарат. Подобен подход беше използван за получаване на нов антихистамин, фексофенадин, създаден на базата на крайния фармакологично активен метаболит на терфенадин. По този начин, основната разлика между антихистамини от III поколение е, че те са активни метаболити на антихистамини от предишно поколение. Основната им особеност е невъзможността да влияят на QT интервала. В момента препаратите от трето поколение са представени от цетиризин и фексофенадин. Тези лекарства не преминават кръвно-мозъчната бариера и поради това не се упражняват странични ефекти от централната нервна система. Освен това съвременните антихистамини имат някои значителни допълнителни антиалергични ефекти: те намаляват експресията на адхезионните молекули (ICAM-1) и потискат еозинофилната индуцирана секреция на IL-8, GM-CSF и sICAM-1 от епителните клетки, намаляват тежестта на индуцирания от алерген бронхоспазъм, намаляват явлението бронхиална хиперреактивност.
Антихистамини от III поколение: цетиризин (циртек), фексофенадин (телфаст).
По този начин, антихистамини са антиалергични агенти с наистина неизползвани възможности. Насочването на изследователски усилия за увеличаване на афинитета на тези съединения към Н1 рецепторите, от една страна, и разширяването и повишаването на способността да инхибират функцията на целевите клетки, от друга, ще ни позволи продуктивно да реализираме идеята за антиалергични мултифункционални лекарства, които могат да изместят глюкокортикостероидите като лекарства с по-добър профил на безопасност.
Професор Л.А. Goryachkina
RMAPO, Москва
За 60 години антихистамини (AGP) използван за лечение на следните алергични заболявания:
- алергичен ринит (сезонен и целогодишен)
- алергичен конюнктивит
- алергични кожни заболявания (атопичен дерматит, остра и хронична уртикария, оток на Quincke и др.)
- алергични реакции към ухапвания и ужилвания от насекоми
- предотвратяване на усложнения със СИТ и други.
Опитите да се използват наскоро получените антихистамини по-широко от логично обосновано дискредитират дори онези лекарства, чиято ефективност за лечение на хистаминергични симптоми е изключително висока.
Алергичните заболявания, по-специално алергичният ринит, атопичната астма, хроничната идиопатична уртикария, атопичният дерматит, са сред най-често срещаните патологични състояния при хората. Въпреки че тези заболявания обикновено не представляват заплаха за живота, въпреки това могат значително да влошат качеството на живот на пациентите. Алергичните заболявания имат подобна патогенеза и всъщност могат да се считат за локални прояви на системно алергично възпаление. Хистаминът е един от основните медиатори на алергичните реакции, следователно, блокерите на хистаминовите рецептори Н 1 остават средство за избор при лечение на алергични заболявания, особено ринит и хронична уртикария.