Medicinal disease (LB) เป็นแนวคิดที่รวมผลกระทบทางพยาธิวิทยาที่หลากหลายของยาขึ้นอยู่กับหรือเป็นอิสระจากปริมาณที่เกิดขึ้นเมื่อพวกเขาจะใช้สำหรับการรักษา ตามที่ผู้เขียนบางคนเงื่อนไขเหล่านี้จะถูกต้องมากขึ้นเรียกว่าอาการไม่พึงประสงค์ของยาเสพติด (PRLS) หรือผลกระทบที่ไม่พึงประสงค์ของยาเสพติด (NELS)
สาเหตุการเกิดโรคการจำแนกประเภท
I. คาดการณ์:
| ประเภทของปฏิกิริยา | ตัวอย่าง |
| 1. สามารถคาดการณ์ได้ (คาดการณ์ได้) เกิดขึ้นใน 75% ของกรณี | |
| · PRLS ที่เกี่ยวข้องกับคุณสมบัติทางเภสัชวิทยาของยาเสพติด | ใจเย็นและง่วงนอนจากการใช้ antihistamines |
| ·ภาวะแทรกซ้อนเป็นพิษที่เกิดจากการใช้ยาเกินขนาดที่แน่นอนหรือสัมพัทธ์ | ototoxic และพิษต่อไตของ aminoglycosides |
| ·ผลกระทบรองเนื่องจากการละเมิดคุณสมบัติภูมิคุ้มกันของร่างกาย | การพัฒนา dysbiosis และ candidiasis ด้วยการใช้ยาปฏิชีวนะที่มีประสิทธิภาพ |
| กลุ่มอาการการยกเลิก | การเกิดขึ้นของอาการกำเริบของโรคหลังจากการยกเลิกของ glucocorticosteroids |
| 2. คาดเดาไม่ได้เกิดขึ้นใน 25% ของกรณี | |
| ·ปฏิกิริยาภูมิแพ้ (ภูมิคุ้มกัน) ของชนิดทันทีและล่าช้า | PRLS ที่เกี่ยวข้องกับการพัฒนาของปฏิกิริยาภูมิไวเกินทุกประเภท: ช็อก, เซรั่มเจ็บป่วย ฯลฯ |
| · Idiosyncrasy (ปฏิกิริยาที่ผิดปกติของร่างกายต่อการใช้ยา) | โรคโลหิตจาง hemolytic ในการรักษาซัลโฟนาไมด์ในผู้ป่วยที่มีภาวะขาดกลูโคส -6- ฟอสเฟตดีไฮโดรจีเนส |
ครั้งที่สอง ตามความรุนแรง:
สาเหตุที่พบบ่อยที่สุดของการเสียชีวิตจาก PRLS และยาที่สามารถนำไปสู่การ PRLS เหล่านี้
| CLDP | การเตรียมการ |
| GI มีเลือดออกและแผลในกระเพาะอาหาร | Corticosteroids, ยาต้านการอักเสบที่ไม่ใช่ steroidal (NSAIDs), anticoagulants |
| เลือดออก (ไม่ใช่จากทางเดินอาหาร) | สารกันเลือดแข็ง, ยาพิษ |
| โรคโลหิตจาง aplastic | Chloramphenicol, phenylbutazone, เกลือทองคำ, ยาพิษ |
| ยาทำลายตับ | Chlorpromazine, Isoniazid |
| ไตวาย | ยาแก้ปวด |
| ภาวะแทรกซ้อนติดเชื้อ | corticosteroids ภูมิคุ้มกัน |
| ปฏิกิริยาอะนาไฟแล็คติก | Penicillins, antisera, เป็นต้น |
รูปแบบทางคลินิกของการแพ้ยา
1. ระบบ PRLS
ช็อก (ยาเพนิซิลินและยาปฏิชีวนะอื่น ๆ )
ข เซรั่มเจ็บป่วย (วัคซีนเซรั่ม)
ค vasculitis แพ้ (allopurinol, myelosan, เพนิซิลลิน, ฟีโนไทอาซีน, ซัลโฟนาไมด์, เตตร้าไซคลินซีรีส์)
2. กลุ่มอาการของอวัยวะเฉพาะ (อาการ)
โรคตับ (halothane, แอสไพริน, ฟีโนไทซีน, azathioprine, erythromycin)
ข โรคไต (เมธิซิลลิน, ซัลโฟนาไมด์, เซฟาโลสปอริน)
ค โรคปอด:
d ปฏิกิริยาทางผิวหนัง:
อี แผลระบบทางเดินอาหารในรูปแบบของโรคกระเพาะและแพ้ enterocolitis
ฉ กลุ่มอาการของโรคโลหิต - โลหิตจาง, granulocytopenia, thrombocytopenia
ภาพทางคลินิกและเหตุการณ์เร่งด่วน
อาการทางคลินิกของการแพ้ยามีความหลากหลายมาก พวกเขาสามารถเป็นระบบส่วนใหญ่เป็นผิวหนังที่มีความเสียหายที่เลือกไปยังอวัยวะ (ปอดตับไต ฯลฯ ) โลหิตวิทยา ไข้ยาได้รับการอธิบายว่าเป็นอาการของโรคภูมิแพ้ยาเท่านั้น ตามทฤษฎีแล้วยาทุกชนิดสามารถก่อให้เกิดโรคใด ๆ ได้ แต่จากการสังเกตพบว่าอาการบางอย่างเกิดจากยาบางชนิด ในงานนี้มีเพียงรายการที่มีความสำคัญในทางปฏิบัติที่ยิ่งใหญ่ที่สุดเท่านั้นที่ถูกระบุว่าเกิดขึ้นบ่อยครั้งหรือยากที่จะดำเนินการและคุกคามชีวิต
ช็อต Anaphylactic
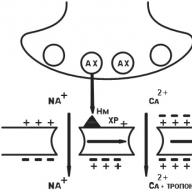
Anaphylactic shock เป็นปฏิกิริยาเฉียบพลันที่รุนแรงโดย Ig E. ซึ่งพัฒนาขึ้นในบุคคลที่ไวต่อการรับสัมผัสของสารกระตุ้น
กลไกการเกิดโรค: การผลิตแอนติบอดี→เสียวเซลล์เสา→คอมเพล็กซ์ภูมิคุ้มกันหมุนเวียน (CICs) จะเกิดขึ้นเมื่อสัมผัสซ้ำเซลล์เสาถูกทำลายและสารออกฤทธิ์ทางชีวภาพจำนวนมาก (BAS) จะถูกปล่อยออกมาจากพวกเขาซึ่งก่อให้เกิดหลอดลม เนื้อเยื่อความดันโลหิตลดลงอย่างรวดเร็วด้วยการพัฒนาเป็นเวลานานอาจปรากฏภาวะและช็อก cardiogenic
คลินิก: 1-15 นาทีหลังจากการบริหารยา (บางครั้งทันที“ บนเข็ม”), ผู้ป่วยรู้สึกไม่สบาย, ความวิตกกังวล, ใจสั่น, อาชา, ผิวหนังคัน, กระเพื่อมในหู, หายใจลำบาก สัญญาณของการช็อกคือ: ความดันโลหิตลดลง, ถ่ายปัสสาวะและถ่ายอุจจาระโดยไม่ตั้งใจ, ชัก, โคม่า อาจตายได้
1. เหตุการณ์ที่เกิดขึ้นลำดับแรก
ตรวจสอบให้แน่ใจทางเดินหายใจใส่ท่อช่วยหายใจในบางกรณี
ข อะดรีนาลีน 0.3-0.5 มล. ในการเจือจาง 1: 1,000 ใต้ผิวหนัง หากจำเป็นให้ทำซ้ำอีกครั้งหลังจาก 20 นาที ในกรณีที่รุนแรงโดยเฉพาะอย่างยิ่ง 0.5 ใต้ลิ้น intratracheally และ / หรือทางหลอดเลือดดำ 1 มก. ใน 250 มล. ของสารละลายน้ำตาล 5%
ค การเติมเต็มของ bcc - การบริหารทางหลอดเลือดดำของการแก้ปัญหาของคอลลอยด์และผลึกในปริมาณรวมสูงถึง 500-1,000 มล.;
d ด้วยหลอดลมเกร็งอย่างรุนแรง - การสูดดม agonists β-adrenergic
อี Corticosteroids: hydrocortisone 150-300 มก. ทุก 6 ชั่วโมง (prednisone 180 มก., dexamethasone 20 มก.)
2. เหตุการณ์ทั่วไป:
aminophylline ฉีดเข้าเส้นเลือดดำหรือสตรีมช้า
ข บริเวณที่ฉีดด้วยอะดรีนาลีน
ค ผงถ่าน 50-100 มก. รับประทาน;
d ระคายเคือง
อี ผู้ป่วยที่ได้รับβ-blockers - glucagon 10 มก. ทางหลอดเลือดดำ
การสังเกตอย่างน้อย 6-24 ชั่วโมงด้วยปฏิกิริยาปานกลาง ในกรณีที่รุนแรงการรักษาในโรงพยาบาลในหอผู้ป่วยหนักการควบคุมคลื่นไฟฟ้าหัวใจจะแสดง
เซรั่มแก้เมา
เซรั่มเมายาเป็นปฏิกิริยาการแพ้ต่อเซรั่มที่มีความแตกต่างกันหรือยาเสพติดโดยมีไข้ปวดข้อผิวหนังอักเสบผื่นที่ผิวหนังและต่อมน้ำเหลือง อาการทั้งหมดเหล่านี้พัฒนา 3-5-12 วันหลังจากการใช้ยา ความถี่ของการพัฒนาคือ 2-5%
สาเหตุ:
·บทนำของซีรั่มที่แตกต่างกัน
·การแนะนำของอิมมูโนโกลบูลินต่างกัน
·การแนะนำของบาดทะยัก toxoid
อาการทางผิวหนัง (พบใน 85-95% ของผู้ป่วย) - ผื่น, อาการคันของผิวหนัง, ลมพิษ
ไข้ (70%)
ต่อมน้ำเหลืองของต่อมน้ำเหลืองทุกกลุ่ม
รอยโรคที่ข้อต่อ
อาการปวดท้อง, คลื่นไส้, อาเจียน, ในกรณีที่รุนแรงด้วยการพัฒนาของเลือดออกในทางเดินอาหาร, melena (อุจจาระสีดำ) อาจปรากฏขึ้น
ความเสียหายของไต
ความผิดปกติของระบบประสาทในรูปแบบของโรคประสาทอักเสบประสาทส่วนปลาย
myocarditis
ตามระดับความรุนแรงระดับปานกลางปานกลางรุนแรงและรุนแรงมาก
ด้วยหลักสูตรที่ไม่รุนแรงและความรุนแรงระดับปานกลางการใช้ antihistamines (diphenhydramine, pipolfen, suprastin ฯลฯ ) ก็เพียงพอแล้ว
ในกรณีที่รุนแรงกลูโคคอร์ติโคสเตียรอยด์สูงถึง 0.5 มก. / กก. ควรรับประทานภายใน 10-14 วัน
สำหรับการป้องกันการแพ้เซรั่มนั้นจำเป็นที่จะต้องพิจารณาประวัติการแพ้ ตามประวัติกล่าวว่าบุคคลสองกลุ่มมีความโดดเด่น: 1) บุคคลที่ไม่เคยได้รับปฏิกิริยาภูมิแพ้ (พวกเขาจะได้รับยา "อันตราย" ตามที่ไม่ จำกัด - 0.1 มล. แรกเจือจาง 1:10 ภายใน 10 นาทีหลังจาก 30 นาทีหากไม่มีปฏิกิริยาภายในหรือทั่วไป 0.1 มล. ถูกนำมาใช้ในการเจือจาง 1: 1 หากหลังจาก 30 นาทีไม่มีผลกระทบที่ไม่พึงประสงค์ยาที่เหลืออยู่จะเข้ากล้ามเนื้อ); 2) ผู้ที่เคยมีอาการแพ้รุนแรง (ผู้ป่วยดังกล่าวควรถูกเลื่อนออกไปยกเลิกหรือบริหารงานภายใต้หน้ากากของยาแก้แพ้และสเตียรอยด์เตียรอยด์)
ลมพิษและอาการบวมน้ำของ Quincke
ยาเกือบทั้งหมดที่ก่อให้เกิดการพัฒนาของอาการช็อกและการแพ้ซีรัมอาจทำให้เกิดลมพิษหรือ angioedema เป็นที่เชื่อกันว่าอาการเหล่านี้ไม่ค่อยเกี่ยวข้องกับการใช้ยาเตตราไซคลีน, อัลโลพีรูนิล, การเตรียมดิจิตัล, ยาต้านการแข็งตัวของเลือดเมื่อรับประทาน
ผื่นคันสมุนไพร
อาการที่พบบ่อยที่สุดของ PRLS คือรอยโรคที่ผิวหนังหลายชนิด: คัน, ผื่นแดง, maculopapular, ผื่นแดงเหมือนและผื่น eczematous [Zheltakov MM, Somov B.A. , 1968] บ่อยครั้งในกรณีเช่นนี้คำว่า "แพทย์ผิวหนัง" ถูกนำมาใช้แม้ว่าในความเป็นจริงจะไม่มีผื่นที่มีลักษณะเฉพาะสำหรับความเสียหายของผิวหนังที่เกิดจากยา โดยปกติผื่นจะปรากฏขึ้นไม่กี่วันหลังจากเริ่มต้นของยาเสพติดมักจะไม่ได้ในวันที่ 7-8 ซึ่งเป็นเรื่องปกติสำหรับอาการแพ้ เป็นสาเหตุของผื่น, ยาเสพติดจำนวนมากมีการอธิบาย ไม่ทราบกลไกสำหรับการพัฒนาผื่น มีความเห็นว่าประเภทของโรคภูมิแพ้เซลล์มีบทบาทในการนี้แม้ว่าหลักฐานที่ถูกต้องของเรื่องนี้ยังไม่ได้รับ ในกรณีส่วนใหญ่ผื่นจะหายไปภายใน 3-4 วันหลังจากการถอนตัวยา แต่บางครั้งถึงแม้จะมีการถอนตัวจากการใช้ยามันจะดำเนินต่อไปจนถึงระดับของโรคผิวหนัง exfoliative แม้ว่าในบางกรณีผื่นที่ผิวหนังอาจเป็นการรวมตัวของโรคหรือการเปลี่ยนแปลงชั่วคราวในปฏิกิริยา (ตัวอย่างเช่นผื่นเพนิซิลลินกับการติดเชื้อ mononucleosis) มันถูกต้องมากขึ้นในการระบุคุณสมบัติ "โรคผิวหนังยาเสพติด" กับปรากฏการณ์แพ้
แก้ไขโรคผิวหนัง
พื้นที่ที่ จำกัด ของผิวหนังอักเสบที่มีองค์ประกอบเดี่ยวหรือหลายหลายครั้งบางครั้งมีขนาดใหญ่จากจุดสีแดงเข้มไปจนถึงกลาก, ตุ่มหรือ bullous เกิดขึ้นจากใบสั่งยาที่ซ้ำกันของยา "ผิด" ในสถานที่เดียวกันจะเรียกว่าผิวหนังอักเสบคงที่ รองรับหลายภาษาสามารถรวมถึงเยื่อเมือก อาการทั่วไปไม่มีอยู่จริง สงสัยว่าเป็นโรคภูมิแพ้ประเภทเซลล์ ยามากกว่า 50 ชนิดถูกอธิบายว่าเป็นสาเหตุของโรคผิวหนังอักเสบคงที่
vasculitis แพ้
บ่อยครั้งที่รุนแรงปฏิกิริยาบางครั้งถึงตาย ในกรณีที่ไม่รุนแรงเพียงผิวหนังเท่านั้นที่ได้รับผลกระทบ ผื่นมักจะปรากฏที่แขนขาด้านล่างและอาจเป็นเม็ดเลือดแดง maculopapular และในรูปแบบของจ้ำ บางครั้งส่วนหนึ่งขององค์ประกอบมีลักษณะของ urtikarny ในบางกรณีจ้ำจะใช้ในรูปแบบ bullous และเนื้อร้าย vasculitis ระบบจะมาพร้อมกับไข้ปวดกล้ามเนื้อ, โรคข้ออักเสบ, หายใจถี่, ปวดหัว, โรคประสาทอักเสบต่อพ่วง อาการลำไส้แปรปรวนและบางครั้งเกิดการพัฒนา ในระหว่างการตรวจเนื้อเยื่อพบว่ามีอิมมูโนโกลบูลินและส่วนประกอบประกอบอยู่ในผนังของหลอดเลือดซึ่งอาจบ่งบอกถึงลักษณะของกระบวนการอิมมูโนคอมเพล็กซ์ ในบางกรณีพบว่าส่วนประกอบของเลือดลดลง ESR จะถูกเร่ง Eosinophilia เกิดขึ้นเป็นระยะ ๆ แต่ด้วย vasculitis ยาบ่อยกว่าประเภทอื่น ๆ สันนิษฐานว่าบางกรณีของ periarteritis เป็นก้อนกลมเกี่ยวข้องกับยาเสพติด ยาเสพติดจำนวนมากได้รับการอธิบายว่าเป็นสาเหตุสาเหตุของ vasculitis ในหมู่พวกเขามักจะใช้ allopurinol, myelosan (busulfan), diphenhydramine, ethionamide, ไอโอไดด์, isoniazid, meprotan, diphenin, เพนิซิลลิน ซัลโฟนาไมด์, เตตราไซคลีน, ไฮโป
ยาแก้ไข้
ยาอาจทำให้อุณหภูมิของร่างกายเพิ่มขึ้นโดยไม่มีอาการแพ้ตัวอย่างเช่นในระหว่างปฏิกิริยา Yarish-Herksheimer การปนเปื้อนของของเหลวสำหรับใช้ทางหลอดเลือดดำกับ pyrogens ภายนอกการปล่อย pyrogens ภายนอกที่มีการอักเสบปลอดเชื้อ การกระตุ้นการเผาผลาญเนื้อเยื่อ (การละเมิดออกซิเดชัน phosphorylation ระหว่างการดมยาสลบ), vasoconstriction อุปกรณ์ต่อพ่วง (ผลกระทบของ norepinephrine) ด้วยการถ่ายเทความร้อนลดลงและกลไกอื่น ๆ ก็เป็นไปได้ ไข้ตามธรรมชาติมาพร้อมกับปฏิกิริยาภูมิแพ้อิมมูโนคอมเพล็กซ์ ปฏิกิริยาที่ขึ้นกับ IgE มักจะไม่มาพร้อมกับไข้ ไข้ยาเสพติดเป็นเพียงอาการของโรคภูมิแพ้ที่หายากมาก; ลักษณะของมันคือลักษณะ 7-14 วันจากการเริ่มต้นของการรักษาด้วยยา "ไข้เก้าวัน" อธิบายไว้ในการรักษาซิฟิลิสด้วยยาที่มีสารหนู เมื่อรักษาโรคไข้ไข้ได้สำเร็จอุณหภูมิจะลดลงประมาณ 3-5 วันและจะเพิ่มขึ้นอีกครั้งเป็นเวลา 7-9 วันของการรักษา หลังจากหยุดยาอุณหภูมิปกติในน้อยกว่า 48 ชั่วโมง การใช้ยาซ้ำหลายครั้งทำให้เกิดไข้อย่างรวดเร็ว กลไกของปรากฏการณ์นี้ยังไม่เป็นที่ทราบแน่ชัด ยาเสพติดจำนวนมากรวมถึงยาต้านแบคทีเรียเป็น "ความผิด" ของยาไข้ ส่วนใหญ่มักจะพัฒนาด้วยการใช้เพนิซิลลินและ cephalosporins น้อยกว่า - ซัลโฟนาไมด์, barbiturates, ควินิน ยาลดไข้จะถูกยับยั้งโดย corticosteroids
eosinophilia เลือด
eosinophilia เลือดไม่ค่อยเป็นอาการของ PRLS เท่านั้น อย่างไรก็ตาม eosinophilia ที่เพิ่มขึ้นในระหว่างการรักษาด้วยยาทำหน้าที่เป็นโอกาสสำหรับการถอนตัวของการทดลองและการตรวจสอบการเปลี่ยนแปลงเพิ่มเติมของตัวบ่งชี้นี้ ความถี่ที่ค่อนข้างสูงของ eosinophilia ในการรักษากานามัยซิ (ประมาณ 10%) และ Streptomycin เป็นเวลานาน (ประมาณ 50%) บ่อยครั้งที่มีการสังเกต eosinophilia ในการรักษา digitalis และการเตรียมการของมันแม้ว่าอาการทางคลินิกของโรคภูมิแพ้จะหายากมาก
Systemic lupus erythematosus (SLE) เป็นกลุ่มอาการแพ้ยา
อาการทางคลินิกคล้ายกับภาพคลาสสิกของ SLE แสดงโดยความอ่อนแอไข้ความเสียหายต่อเยื่อบุเซรุ่ม อาการทางผิวหนัง, ต่อมน้ำเหลือง, ตับและม้ามโตนั้นไม่ถาวร ในการศึกษาในห้องปฏิบัติการพบว่ามีการเพิ่มขึ้นของ ESR, เม็ดเลือดขาว, เซลล์ LE และปฏิกิริยาในเชิงบวกต่อแอนติบอดีต่อ antinuclear ระดับของส่วนประกอบในซีรั่มเป็นปกติไม่พบแอนติบอดีต่อต้าน DNA ในผู้ป่วยที่มี hydralazine SLE จะเกิด RW positive ที่เป็นเท็จ ยิ่งการรักษาด้วยยา“ ผิด” นานเท่าไหร่ก็จะมีการตรวจพบแอนติบอดีแอนตินิวเคลียร์มากขึ้น การกำเนิดของปฏิกิริยายังไม่ชัดเจน
กรณีเอกสารที่มากหรือน้อยของ SLE ถูกอธิบายด้วยการใช้ apressin (hydralazine), procainamide, chlorpromazine, isoniazid (tubazide), penicillamine, diphenin (alepsin), praktolol มันเป็นข้อสังเกตว่าสำหรับ praktolol, เลือก block 1-adrenergic blocker, SLE เป็นอาการไม่พึงประสงค์ที่พบบ่อยที่สุด SLE ยาที่แท้จริงหายไปภายใน 1-2 สัปดาห์หลังจากหยุดยาแม้ว่าแอนติบอดี antinuclear สามารถตรวจพบเป็นเวลาหลายเดือน
แผลและอวัยวะแพ้จากยารักษาโรค
ทางเดินหายใจ หลอดลมสามารถเป็นหนึ่งในอาการของการช็อกยาเสพติด การสูดดมการบริหารยาให้ผู้ป่วยที่มีอาการแพ้แบบไวต่อยาก่อนหน้านี้สามารถทำให้เกิดปฏิกิริยาหลอดลมโดยไม่แสดงอาการร่วมกัน โรคภูมิแพ้โรคหอบหืดภูมิแพ้เป็นรูปแบบ nosological (และโรคจมูกอักเสบภูมิแพ้) พัฒนากับการติดต่อมืออาชีพกับยาจากคนงานในโรงงานเภสัชกรรมเภสัชกรและผู้เชี่ยวชาญทางการแพทย์ บางทีการพัฒนาของ alveolitis แพ้ภายนอก eosinophilic แทรกซึม ในเวอร์ชั่นแรกนั้น pituitrin และ intal ถูกอธิบายว่าเป็นปัจจัยเชิงสาเหตุในกรดอะมิโนซาลิไซลิกที่สองคลอโรโปรปาไมด์ (diabamide) อินทาลเพนิซิลลินซัลโฟนาไมด์ hypothiazide methotrexate nitrofurans เห็นได้ชัดว่าหลังเป็นสาเหตุที่พบบ่อยที่สุดของการแทรกซึมของปอดเฉียบพลันซึ่งพัฒนาในหนึ่งใน 400 รับการรักษา
ตับ แนะนำว่าตับซึ่งเกี่ยวข้องโดยตรงกับเมแทบอลิซึมของยามักจะทำหน้าที่เป็นอวัยวะเป้าหมายในการพัฒนายารักษาโรคภูมิแพ้ ความเสียหายของตับที่เกิดจากยาเป็นเรื่องธรรมดา พวกเขาสามารถแบ่งออกเป็นสองกลุ่ม: 1) ไวรัสตับอักเสบ cholestatic อ่อนโยนและ 2) ไวรัสตับอักเสบ parenchymal ในกลุ่มแรกนั้นการเกิดการแพ้มักเป็นเพราะ โรคมักจะเริ่มต้นด้วยลมพิษและปวดข้อไม่กี่วันหลังจากเริ่มการรักษาด้วยยา Eosinophilia ถูกกำหนดในเลือด จากนั้นอาการตัวเหลืองพัฒนาด้วยสัญญาณทั้งหมดของกลไก หลังจากหยุดยาสภาพปกติภายใน 2 สัปดาห์ ยาเสพติดส่วนใหญ่มักจะเกิดขึ้นในระหว่างการรักษาด้วย chlorpromazine, cholestasis ในสถานที่ที่สองคือ erythromycin; กรณีของความเสียหายของตับด้วย sulfanilamides, nitrofurans, nevigramone ฯลฯ มีการอธิบายหลาย ๆ คนมักจะพิจารณายาตับเนื้อเยื่อ parenchymal เป็นพิษมากกว่าแพ้
ระบบหัวใจและหลอดเลือด รอยโรคหัวใจที่แพ้จากยามักจะถูกแยกออก ส่วนใหญ่ myocarditis โฟกัสอาจเป็นผลมาจากปฏิกิริยาเหมือนซีรั่ม อธิบาย myocarditis eosinophilic ด้วยหลักสูตรใจดีประเภท eosinophilic Leffler แทรกซึม การวินิจฉัยทำบนพื้นฐานของการเปลี่ยนแปลงคลื่นไฟฟ้าหัวใจชั่วคราวรวมกับ eosinophilia สูง
อวัยวะย่อยอาหาร อาการของความเสียหายต่ออุปกรณ์ย่อยอาหารโดยเฉพาะอย่างยิ่งกับการบริหารช่องปากของยาเสพติดเป็นอาการที่พบบ่อยมากของ RLS บางคนถือเป็นการแพ้ ดังนั้นปากเปื่อย, esophagitis, โรคกระเพาะจะอธิบาย อาการบวมน้ำของ Quincke มักจะแปลเป็นภาษาท้องถิ่นในเนื้อเยื่อลำไส้ซึ่งแสดงออกโดยความเจ็บปวดและอาการของลำไส้อุดตัน ในลำไส้เล็กเนื่องจากลักษณะเฉพาะของโครงสร้างเนื้อเยื่อ (เซลล์เสากระโดงจำนวนมาก) ปฏิกิริยาการแพ้จะถูกแปลเป็นภาษาท้องถิ่นโดยเฉพาะอย่างยิ่งบ่อยครั้ง ในทางคลินิกพวกเขาจะแสดงอาการท้องเสียแพ้ด้วยน้ำมากหรือเมือกที่มีส่วนผสมของอุจจาระเลือด อาการเหล่านี้มักจะรวมกับลมพิษและ eosinophilia
อาการแพ้ยาทางโลหิตวิทยา
โรคโลหิตจาง, granulocytopenia และภาวะเกล็ดเลือดต่ำเป็นอาการที่พบบ่อยของอาการแพ้ยา
มีข้อเสนอแนะว่ากลุ่มอาการบางอย่างซึ่งจนกระทั่งเมื่อเร็ว ๆ นี้ได้รับการพิจารณาว่าเป็นการรวมตัวกันของอาการแพ้ยาในความเป็นจริงอันเนื่องมาจากการติดเชื้อแบคทีเรียไวรัสการติดเชื้อมัยโคพลาสมาและปัจจัยอื่น ๆ กลุ่มอาการเหล่านี้รวมถึง โรคผิวหนัง exfoliative, necrolysis ผิวหนังที่เป็นพิษ (ซินโดรมไลล์), กลุ่มอาการสตีเวนส์จอห์นสัน (erythema multiforme exudative กับแผลของผิวหนังและเยื่อเมือก) และ erythema nodosa
การวินิจฉัย
ไม่มีวิธีการเดียวที่จะช่วยให้แพทย์เชื่อถือได้และไม่ต้องสงสัยเลยว่าจะวินิจฉัยอาการแพ้ยา ปัญหานี้มีความซับซ้อนโดยข้อเท็จจริงที่ว่าในสภาพปัจจุบันการรักษาโรคต้องได้รับการแต่งตั้งไม่ใช่หนึ่ง แต่ยาสองตัวหรือมากกว่า ในกรณีเช่นนี้ในเงื่อนไขของสถาบันโรคภูมิแพ้เฉพาะทางควรทำการตรวจสอบอย่างครอบคลุมซึ่งจะช่วยให้มีโอกาสที่จะยืนยันหรือปฏิเสธการแพ้ยานี้ในระดับหนึ่ง
ปัจจัยต่อไปนี้มีความสำคัญสำหรับการวินิจฉัย:
- รำลึก เพราะ สำหรับการพัฒนาของอาการแพ้ร่างกายจะต้องไวต่อยาเสพติดที่เฉพาะเจาะจงแล้วควรมีประวัติของการใช้ยานี้ในอดีต การปรากฏตัวของ atopy ประเภทอื่น ๆ ก็เป็นปัจจัยที่มีส่วนทำให้เกิดการแพ้ยา สาเหตุของการแพ้อาจเกิดจากการสัมผัสกับยาในฟาร์มอย่างมืออาชีพ สถานประกอบการร้านขายยาสถาบันทางการแพทย์และสัตวแพทย์ อาจทำให้เกิดอาการแพ้ต่อยาหลายชนิดได้เช่นกัน
- อาการแพ้ไม่ได้ขึ้นอยู่กับปริมาณของยา (PRLS สามารถพัฒนาเป็นผลมาจากการใช้ทั้งปริมาณขั้นต่ำและสูงสุด)
- ปฏิกิริยาการแพ้มักจะเหมาะกับกลุ่มอาการแพ้ "คลาสสิค"
- หลังจากที่ยา“ ผิด” ถูกยกเลิกปฏิกิริยาอาจหายไปทันทีหรืออาจใช้เวลาอีกไม่กี่วัน (ขึ้นอยู่กับคุณสมบัติทางเภสัชจลนศาสตร์ของยาแต่ละชนิด)
ทดสอบผิวหนัง หากดำเนินการอย่างไม่ถูกต้องพวกเขาสามารถนำไปสู่การพัฒนาของช็อกและปฏิกิริยาการแพ้ที่คุกคามชีวิตอื่น ๆ ดังนั้นพวกเขาควรจะดำเนินการอย่างเคร่งครัดตามกฎและตามข้อบ่งชี้ ข้อบ่งชี้สำหรับการเตรียมการทดสอบการแพ้ทางผิวหนังสามารถ: 1) การไร้ความสามารถในการแทนที่ยาด้วยวิธีอื่นที่มีประสิทธิภาพน้อยกว่า แต่ปลอดภัยกว่า; 2) หากผู้ป่วยมีการสัมผัสกับยาที่จำเป็นสำหรับการรักษาของเขาเป็นเวลานาน 3) หากผู้ป่วยจำเป็นต้องสั่งยาที่เคยมีอาการแพ้ในผู้ป่วยรายนี้ 4) หากผู้ป่วยแพ้จะต้องมีการกำหนดยาเสพติดอย่างมากซึ่งเขาได้รับก่อนหน้านี้; 5) ในกรณีที่มีข้อบ่งชี้ที่สำคัญสำหรับการแต่งตั้งเพนิซิลลินให้กับผู้ป่วยที่มีรอยโรคผิวหนังจากเชื้อรา (เนื่องจากรอยโรคผิวหนังจากเชื้อราทำให้ร่างกายไวต่อยาปฏิชีวนะของกลุ่มเพนิซิลลิน)
เพื่อระบุชนิดของปฏิกิริยาทันทีการทดสอบการทำให้เป็นแผลเป็นและการฉีดเข้าใต้ผิวหนังจะถูกนำมาใช้ การเจือจางของยาควรมีขนาดใหญ่ (ตัวอย่างเช่นเพนิซิลลินเจือจางจาก 0.5 ถึง 100 U / ml) สำหรับยาเสพติดส่วนใหญ่ปฏิกิริยาทางลบต่อผิวหนังไม่ใช่ข้อบ่งชี้ว่าไม่มีการแพ้ยานี้อย่างสมบูรณ์ ข้อยกเว้นคือยาที่เกี่ยวข้องกับสารก่อภูมิแพ้เต็มรูปแบบ (การเตรียมโปรตีนฮอร์โมนเอนไซม์) เมื่อทำการทดสอบผิวหนังนอกเหนือจากปฏิกิริยาท้องถิ่นปฏิกิริยาทั่วไปของร่างกายอาจพัฒนาซึ่งบางครั้งมีระดับรุนแรง ดังนั้นแพทย์ที่ทำผิวหนังและโดยเฉพาะอย่างยิ่งการทดสอบ intradermal ควรมีชุด antishock พร้อมในกรณีของการช็อก ในการวินิจฉัยโรคผิวหนังที่ติดต่อจะใช้การทดสอบผิวหนังของแอปพลิเคชัน การทดสอบนี้ค่อนข้างให้ข้อมูลและปลอดภัยจริง
การทดสอบยั่วยุ ใช้เฉพาะในกรณีฉุกเฉินในโรงพยาบาลเฉพาะโรคภูมิแพ้
วิธีการทางห้องปฏิบัติการ . การทดสอบในห้องปฏิบัติการจำนวนมากที่เสนอโดยผู้เขียนหลายคนมักไม่ได้ให้ข้อมูลที่น่าเชื่อถือเกี่ยวกับการมีหรือไม่มีอาการแพ้ ปัจจุบันมีการใช้การทดสอบต่อไปนี้บ่อยที่สุด: การลดลงของเชลลีย์ basophil, การลดลงของเซลล์เสา, ฮีสตามีการปล่อยโดยเม็ดเลือดขาวไว, ปฏิกิริยาการเปลี่ยนแปลงระเบิดเม็ดเลือดขาว (RBTL), ปฏิกิริยาการยับยั้งการโยกย้ายเม็ดเลือดขาว (RTML) RAST ใช้สำหรับตรวจสอบแอนติเจนของแอนติพีนิซิลลิน IgE
การป้องกันและรักษา
การป้องกันการแพ้ยาสามารถแบ่งออกเป็นมาตรการทั่วไปและรายบุคคล มาตรการทั่วไปรวมถึงสิ่งแรกและสำคัญที่สุดคือการต่อสู้กับการมีหลายคน ซึ่งควรรวมถึงการห้ามการขายยาโดยไม่ต้องมีใบสั่งยา การปรับปรุงเทคโนโลยีการผลิตของฮอร์โมนที่ไม่สังเคราะห์แทนที่ด้วยสารสังเคราะห์ (เช่นการแทนที่ ACTH ด้วย synactene) จะช่วยลดความเป็นไปได้ของการเกิดอาการแพ้ด้วยโปรตีนจากต่างประเทศ เป็นที่ไม่พึงประสงค์ที่จะใช้ยาเป็นสารกันบูด: กรด acetylsalicylic เมื่อเก็บรักษาผลไม้, คลอแรมเฟนิคอลในการเตรียมเลือดและพลาสมา, เพนิซิลินเพื่อรักษาเนื้อสัตว์ในระหว่างการขนส่งทางไกลในสภาพอากาศร้อน
มาตรการป้องกันส่วนบุคคลรวมถึงประการแรกให้ความสนใจอย่างระมัดระวังกับประวัติของผู้ป่วย หลายกรณีของอาการช็อกที่เกิดจากการใช้ยาที่ทำให้เสียชีวิตซึ่งอธิบายไว้ในเอกสารเกี่ยวข้องกับความจริงที่ว่าผู้ป่วยไม่ได้ถูกถามว่าเขาได้รับการรักษาด้วยยานี้มาก่อนหรือไม่และเขาทนได้อย่างไร
ในการจัดการยาเสพติดให้กับผู้ป่วยที่มีประวัติอาการรุนแรงของการแพ้ยาต้องใช้หลอดฉีดยาและเข็มแยกต่างหาก การตรวจสอบอย่างระมัดระวังของผู้ป่วยในช่วงเวลาการรักษาสามารถช่วยป้องกันการเกิดปฏิกิริยาอย่างละเอียดหากมีอาการ "prodromal" - คัน, hyperemia ของผิวหนังบริเวณที่ฉีด, อาการของโรคจมูกอักเสบและเยื่อบุตาอักเสบ (เมื่อสูดดม) และ eosinophilia เพิ่มขึ้น การบริหาร "ป้องกันโรค" ของยาแก้แพ้ไม่ได้ช่วยป้องกันการเกิดอาการแพ้ยา
สถานการณ์ที่ยากลำบากเกิดขึ้นเมื่อมีความจำเป็นที่จะต้องศึกษาอีกครั้งโดยใช้สารกัมมันตรังสีที่ประกอบด้วยไอโอดีนในผู้ป่วยที่เกิดปฏิกิริยาต่อการศึกษาก่อนหน้านี้ ตามที่ระบุไว้ข้างต้นปฏิกิริยาต่อยาเหล่านี้ในปัจจุบันถือว่าเป็นยาหลอกที่เกี่ยวข้องกับคุณสมบัติการปิดกั้นฮีสตามีนของยาเสพติด ดังนั้นการทดสอบผิวหนังจึงไม่สมเหตุสมผล การแนะนำขนาดทดลองต่ำไม่สามารถใช้ได้ในขณะนี้เพราะ ปฏิกิริยาสามารถพัฒนาไม่เพียง แต่ในขนาดสูง ที่น่าสนใจความถี่ของปฏิกิริยาที่เกิดขึ้นซ้ำ ๆ นั้นไม่ค่อยดีนัก - 16-20% หากการศึกษาครั้งที่สองมีข้อบ่งชี้สำคัญผู้ป่วยที่มีประวัติของปฏิกิริยาจะได้รับคำแนะนำให้เตรียมยา corticosteroids ในปริมาณที่มากเช่น prednisone 40 มก. 3 มก. 3 ครั้ง - ทุก 6 ชั่วโมงก่อนการบริหารการเปรียบเทียบและ 2 ครั้งหลังให้ยา
โดยปกติแล้วจะเพียงพอที่จะหยุดยาซึ่งทำให้เกิดอาการแพ้อย่างอ่อนโยนของแหล่งกำเนิดใด ๆ เพื่อให้ปฏิกิริยาเกิดการพัฒนาย้อนกลับอย่างรวดเร็ว ปฏิกิริยารุนแรงและยืดเยื้อรุนแรงต้องได้รับการรักษา โดยพื้นฐานแล้วการรักษาไม่ได้แตกต่างจากอาการที่สอดคล้องกันของแหล่งกำเนิดที่แตกต่างกัน ในช่วงเวลาเฉียบพลันของปฏิกิริยารุนแรงต่อกลุ่มยาเพนนิซิลินแนะนำให้ใช้เอนไซม์เพนิซิลลิเนส 1,000,000 หน่วยซึ่งเป็นเอนไซม์ที่มาจากแบคทีเรียที่ทำลายเพนิซิลลินแนะนำใน v / m ควรจำไว้ว่าเมธิซิลลิน, ออกซาซิลลินและไดโคลซาซิลลินนั้นไม่ไวต่อยาเพนิซิลลิเนส หากปฏิกิริยาเกิดจากยาประเภท phenothiazine - chlorpromazine, levomepromazine (tizercin), proprazine, frenolone, triftazine, thioridazine (meleryl) และอื่น ๆ diprazine (pipolfen) ซึ่งหมายถึงอนุพันธ์ของ phenothiazine ด้วยแผลที่รุนแรงของผิวหนังอวัยวะแต่ละระบบเลือด vasculitis, corticosteroids ใช้ (ซึ่งในกรณีส่วนใหญ่ให้ผลดีมาก)
ระบาดวิทยาและสาเหตุ
อายุใด ๆ
ปฏิกิริยาลบต่อยากันชักจะพบได้บ่อยในคนผิวดำ
สาเหตุ
ส่วนใหญ่มักจะเป็นยากันชัก (phenytoin, carbamazepine, phenobarbital) และการเตรียมการที่มีกลุ่ม sulfonamide โดยทั่วไปน้อยกว่า, allopurinol, การเตรียมทอง, dapsone, sorbinil
2-6 สัปดาห์หลังจากเริ่มการรักษาต่อมาส่วนใหญ่เป็นยารักษาโรคพิษอื่น ๆ
ระยะเวลา Prodromal
มีไข้ผื่นแดง
สภาพทั่วไป
ไข้
การวิจัยทางกายภาพ
ตัวบ่งชี้ทางสรีรวิทยาที่สำคัญ
อาจเพิ่มอุณหภูมิของร่างกาย
องค์ประกอบของผื่น ก่อนอื่นผื่น maculopapular (รูปที่ 22-4) ในอนาคต erythroderma exfoliative อาจพัฒนาโดยเฉพาะอย่างยิ่งถ้ายาไม่ได้ถูกยกเลิก เมื่อผื่นคันหายไปให้ลอกหรือลอกหนังกำพร้าออก สี แดงสด ในฐานะที่เป็นผื่นแก้ไขมันเป็นสีน้ำตาลหรือสีม่วง
ที่ตั้ง มีการจัดจุดและมีเลือดคั่งแบบสุ่มที่ค่อยๆรวมเข้าด้วยกัน ผื่นนั้นสมมาตร การ จำกัด เกือบตลอดเวลา - ลำต้นและแขนขา บางครั้งเกิดผื่นทั่วไป
เป็นเมือก
มีผื่นที่เยื่อบุในช่องปาก
อวัยวะอื่น ๆ
ต่อมน้ำเหลือง มักจะขยายเนื่องจาก hyperplasia ของเนื้อเยื่อน้ำเหลือง อวัยวะภายใน ทำอันตรายต่อหัวใจ, ปอด, ต่อมไทรอยด์, ตับ, สมอง
การวินิจฉัยแยกโรค
ช่วงแรก ๆ
การติดเชื้อไวรัส (หัด, หัดเยอรมัน); ผื่นยาเสพติด โรคอื่น ๆ พร้อมด้วยผื่นหัด ช่วงปลาย
ความเจ็บป่วยในซีรั่ม, vasculitis ยาเสพติด, vasculitis hemorrhagic, cryoglobulinemia, vasculitis ติดเชื้อ, คอลลาเจน
ผื่นบวกต่อมน้ำเหลืองโตหัดเยอรมันติดเชื้อ cytomegalovirus (การติดเชื้อเบื้องต้น) ติดเชื้อ mononucleosis (การติดเชื้อหลัก)
การวิจัยเพิ่มเติม
ตรวจนับเม็ดเลือดให้สมบูรณ์
Eosinophilia (ใน 30% ของผู้ป่วย), เซลล์โมโนนิวเคลียร์ผิดปกติ
เคมีในเลือด
การเปลี่ยนแปลงเฉพาะไวรัสตับอักเสบในพารามิเตอร์ทางชีวเคมีของการทำงานของตับ
โรคกายวิภาคศาสตร์
หนังสัตว์ lymphocytic perivascular และการแทรกซึมของ eosinophilic ต่อมน้ำเหลือง hyperplasia อ่อนโยนของเนื้อเยื่อน้ำเหลือง ในบางกรณีการแพร่กระจายของเซลล์เม็ดเลือดขาวผิดปกติ ช่วยให้ไต โรคไตอักเสบคั่นระหว่างหน้า
ภาพทางคลินิกและการตรวจเนื้อเยื่อของอวัยวะที่ได้รับผลกระทบ
การเกิดโรค
การออกซิเดชั่ช้าแบบพันธุกรรม (aromatic hydroxylation) ของยากันชัก; acetylation ช้าของการเตรียมการที่มีกลุ่ม sulfonamide; แพ้ของเม็ดเลือดขาวไปยังสารไฮดรอกซิลามีนจาก Dapsone
รูปที่ 22-4
สมมาตรสีแดงสดใสผื่นแดงองค์ประกอบที่รวมอยู่ในสถานที่ นอกจากนี้ผู้ป่วยยังมีต่อมน้ำเหลืองโต
หลักสูตรและการคาดการณ์
ผลข้างเคียงของยากันชักจะแสดงอาการบวมบนใบหน้า, exfoliative erythroderma, การปรากฏตัวของแผลหรือผื่นเลือดออก, ไข้, ต่อมน้ำเหลืองโต, eosinophilia, โรคไขข้อและโรคตับอักเสบซึ่งทำให้อาการแย่ลงอย่างมีนัยสำคัญ การเสียชีวิตจะสังเกตได้ยากตัวอย่างเช่นเนื่องจาก eosinophilic myocarditis
หลังจากถอนยาเสพติดผื่นและโรคตับอักเสบอาจยังคงมีอยู่อีกหลายสัปดาห์ ในผู้ป่วยที่ได้รับ corticosteroids การกำเริบของโรคเป็นไปได้เมื่อปริมาณลดลง hyperplasia ของเนื้อเยื่อน้ำเหลืองมักจะหายไปหลังจากหยุดยาอย่างไรก็ตามในบางกรณีการพัฒนาของมะเร็งต่อมน้ำเหลืองเป็นไปได้
การรักษาและการป้องกัน
ระบุยาที่ทำให้เกิดโรคยาและยกเลิก
รักษาตามอาการ
เพื่อดับอาการคันนั้นจะมีการกำหนด N-blockers เข้าด้านใน
corticosteroids
แอปพลิเคชั่นกลางแจ้ง corticosteroids ความแข็งแรงสูงสุดลดอาการคัน แต่มักจะไม่ส่งผลกระทบต่อสภาพทั่วไปของผู้ป่วย พวกเขาใช้วันละ 2 ครั้ง การนำเข้าไปในร่างกาย Prednisone ขนาด 0.5 มก. / กก. / วันขึ้นไปนำไปสู่การปรับปรุงและฟื้นฟูพารามิเตอร์ห้องปฏิบัติการอย่างรวดเร็ว
การรักษาด้วยยาในภายหลัง
เนื่องจากแพ้ยากันชักอื่น ๆ ที่มีกลุ่มอะโรมาติกจึงควรเลือกยาสำหรับการรักษาต่อไป
การป้องกัน
ผู้ป่วยจำเป็นต้องได้รับการบอกกล่าวว่าเขามีความไวที่เพิ่มขึ้นต่อยาบางชนิดและอาจใช้กับยาตัวอื่นในกลุ่มเดียวกัน ยาเสพติดที่ทำให้เกิดโรคยาไม่สามารถกำหนดใหม่ได้ ผู้ป่วยแนะนำให้มีรายการยาที่ห้ามใช้เสมอ (การ์ดในกระเป๋าของเขาหรือสร้อยข้อมือประจำตัว)
อาการทางคลินิกใด ๆ ของผลกระทบที่ไม่พึงประสงค์ของยาเสพติดโดยเฉพาะอย่างยิ่งต้องใช้วิธีการรักษาพิเศษถือว่าเป็นโรคยาเสพติดในความหมายกว้าง ปัจจุบันประชากรส่วนใหญ่ของประเทศที่พัฒนาแล้วด้วยเหตุผลต่าง ๆ อย่างต่อเนื่องหรือเป็นระยะใช้ยาหลากหลายชนิด เภสัชบำบัดสมัยใหม่มีคุณสมบัติหลายประการ
มีการพัฒนายาที่เลือกสรรและใช้เวลานาน
มีความจำเป็นที่จะต้องรับประทานยาเป็นเวลานานและบ่อยครั้ง (ยาลดความดันโลหิต, ยาลดไขมัน, ยาต้านเกล็ดเลือด, ยากระตุ้นภูมิคุ้มกัน)
บ่อยครั้งที่มีการสั่งยาจำนวนมากพร้อมกัน (polypharmacy)
การควบคุมปริมาณยาที่ไม่สามารถควบคุมได้ (ยาแก้ปวดยาระงับประสาทและการสะกดจิต) เป็นไปได้
ตอนที่ 76 ปรากฏการณ์ที่ไม่พึงประสงค์ (ผลกระทบที่รุนแรง) ของยา
ความชุกของผลกระทบที่ไม่พึงประสงค์ต่างๆในผู้ป่วยที่ใช้ยาถึง 50% ความเสี่ยงในการพัฒนาผลกระทบที่ไม่พึงประสงค์นั้นสูงกว่าในกลุ่มเสี่ยงบางกลุ่ม (ตารางที่ 76-1) นอกจากอายุแล้วโอกาสของผลกระทบที่ไม่พึงประสงค์จะได้รับผลกระทบจากความล้มเหลวของอวัยวะที่เกี่ยวข้องกับเมตาบอลิซึมและการขับถ่ายของยา (โดยหลักคือไตและตับ) ปริมาณและระยะเวลาของการใช้ยามีความสำคัญโดยเฉพาะอย่างยิ่งเนื่องจากบางส่วนของพวกเขาสามารถสะสมในร่างกาย
ตารางที่ 76-1กลุ่มเสี่ยงสำหรับผลข้างเคียง
ตามกลไกการพัฒนาผลกระทบที่ไม่พึงประสงค์สามารถแบ่งออกเป็นประเภทต่อไปนี้
ผลกระทบที่ไม่พึงประสงค์ของยาเสพติดซึ่งอาจเกี่ยวข้องกับผลกระทบหลักของยาเสพติด ตัวอย่างคือการพัฒนาของความดันเลือดต่ำของหลอดเลือดเมื่อใช้ยาลดความดันโลหิต (โดยเฉพาะยาเสพติดที่ออกฤทธิ์สั้น), เต้นช้ารุนแรงและการรบกวนการนำ intracardiac ที่เกิดจากการอุดตัน p-adrenergic และบล็อกเกอร์ที่ไม่ใช่ dihydropyridine ของแคลเซียมช้า ผลกระทบที่ไม่พึงประสงค์ดังกล่าวขึ้นอยู่กับปริมาณของยาเสพติดและมักจะอธิบายไว้ในระยะ preclinical ของการทดลองใช้ยาและ / หรือในการศึกษาเกี่ยวกับอาสาสมัครที่มีสุขภาพดี
แยกเป็นมูลค่าการพิจารณาผลกระทบที่ไม่พึงประสงค์ที่เกิดจากการแพ้ยาแต่ละ อาการทางคลินิกของพวกเขาไม่เฉพาะเจาะจงและมักจะคล้ายกับโรคทางระบบ
การประเมินความเสี่ยงของการพัฒนาของพวกเขาเป็นเรื่องยากมาก ความไวต่อยา - idiosyncrasy - มักจะถูกกำหนดทางพันธุกรรม บ่อยครั้งขึ้นอยู่กับความพิการ แต่กำเนิดของเอนไซม์ของการเผาผลาญของยาเสพติด นิสัยที่ได้มาเป็นผลมาจากโรคในอดีตและ / หรือโรคเรื้อรัง
สถานที่พิเศษในบรรดาผลที่ไม่พึงประสงค์ของยาเสพติดครอบครองโดยปฏิกิริยาการแพ้ การพัฒนาของพวกเขาไม่ขึ้นอยู่กับปริมาณของยาเสพติด ร้ายแรง
ปฏิกิริยาการแพ้เฉียบพลันเช่น:
หลอดลมหดเกร็งทั่วไป
ภาวะเม็ดเลือดแดงแตกใหญ่
ช็อต Anaphylactic
หนึ่งในตัวเลือกการแพ้ที่พบบ่อยที่สุดคือความหลากหลายของปฏิกิริยาทางผิวหนังในรูปแบบของผื่น papular, ลมพิษ, ผื่นเหมือนสิว
ที่สำคัญอย่างยิ่งในการสร้างผลกระทบที่ไม่พึงประสงค์ของยาเสพติดเป็นของการทดลองทางคลินิกดำเนินการตามกฎ GCP (การปฏิบัติทางคลินิกที่ดี)- การปฏิบัติทางคลินิกที่ดี) ผลกระทบที่ไม่พึงประสงค์ของยาสามารถระบุได้อย่างน่าเชื่อถือที่สุดเมื่อเปรียบเทียบผลของยาและยาหลอก อย่างไรก็ตามในหลาย ๆ ด้านของการแพทย์ทางคลินิกการใช้ยาหลอกที่แท้จริง (นั่นคือรูปแบบของยาที่เหมือนกันทั้งในรูปลักษณ์และทางประสาทสัมผัสกับยา แต่ไม่ได้มีสารออกฤทธิ์) เป็นที่ยอมรับไม่ได้ ในกรณีดังกล่าวเมื่อเปรียบเทียบกับยาที่ศึกษาแล้วให้ใช้ยาที่มีประสิทธิภาพความปลอดภัยและรายละเอียดของผลกระทบที่ไม่พึงประสงค์ การประเมินผลกระทบที่ไม่พึงประสงค์ดำเนินการตามความรุนแรงของหลักสูตร (ตารางที่ 76-2)
ตารางที่ 76-2การจำแนกประเภทผลข้างเคียงจากความรุนแรง
การศึกษาในอนาคตช่วยให้เราสามารถระบุกลุ่มของผลกระทบที่ไม่พึงประสงค์แบบพิเศษที่เกิดขึ้นกับการใช้ยาเป็นเวลานานรวมถึงสิ่งที่เกิดจากการสะสมของตัวยาเองหรือสารที่เป็นพิษ นอกจากนี้ด้วยการเฝ้าระวังผู้ป่วยที่กินยาเป็นเวลานานสามารถสร้างผลกระทบเชิงลบต่อการพยากรณ์โรคในระยะยาว
การใช้ยาในระยะสั้นมีประสิทธิภาพในการหยุดอาการของโรคโดยเฉพาะในระยะเฉียบพลัน
ความเสี่ยงโดยเฉพาะอย่างยิ่งจากมุมมองของการพัฒนาผลกระทบที่ไม่พึงประสงค์เป็นยาเสพติดที่มีช่วงการรักษาที่เรียกว่าแคบ เหล่านี้รวมถึง:
anticoagulants และ disaggregants;
ยา antiarrhythmic;
ยากันชักและยารักษาโรคจิต
glycosides หัวใจ;
methylxanthines;
การเตรียมลิเธียม
ยาเหล่านี้มีขนาดเล็ก ๆ ที่มีผลการรักษาและแม้แต่ส่วนเกินเล็กน้อยอาจนำไปสู่การมึนเมายา
บทที่ 17 โรคติดยา
คำว่า "โรคยาเสพติด" หมายถึงกลุ่มอาการที่ไม่เฉพาะเจาะจงที่มีภาพทางคลินิกที่คล้ายกันกับโรคทางระบบและพัฒนาเมื่อมีการกำหนดยาในการก่อตัวของปฏิกิริยาภูมิคุ้มกันที่เกี่ยวข้อง โรคยาสามารถพัฒนาได้ภายใต้อิทธิพลของยาใด ๆ และค่อนข้างพบได้บ่อยในผู้หญิง
สาเหตุ
ยาเสพติดที่ส่วนใหญ่มักทำให้เกิดการพัฒนาของโรคยา ได้แก่ :
ยาต้านแบคทีเรียต่างๆ
NSAIDs;
สารที่แตกต่างที่ใช้ในการทำวิธีการวิจัยรังสี
วิตามิน (โดยเฉพาะกลุ่ม B)
ยาเสพติดส่วนใหญ่ที่ทำให้เกิดอาการเจ็บป่วยผู้ป่วยทานเองโดยไม่ต้องมีใบสั่งแพทย์ ความสัมพันธ์ที่ชัดเจนระหว่างอาการของโรคยาและขนาดของยายังไม่ได้รับการจัดตั้งขึ้น แต่เป็นที่รู้กันว่าโอกาสในการพัฒนาของมันเพิ่มขึ้นอย่างมีนัยสำคัญเมื่อใช้ยาหลายชนิดพร้อมกัน (มักไม่มีเหตุผล)
รูปภาพคลินิก
ภาพทางคลินิกของโรคยาไม่เฉพาะเจาะจงและเป็นที่ประจักษ์โดยอาการทั่วไปของโรคและสัญญาณของความเสียหายต่ออวัยวะส่วนบุคคล
การเพิ่มขึ้นของอุณหภูมิของร่างกายเป็นหนึ่งในอาการที่พบบ่อยที่สุดของโรคยาเสพติด สภาพ Subfebrile ที่ยังคงมีอยู่ตลอดระยะเวลาของการใช้ยาเป็นเรื่องปกติ แต่มีการเพิ่มขึ้นอย่างเด่นชัดในอุณหภูมิของร่างกาย (สูงถึง 39-40 ° C) พร้อมกับหนาวสั่นมักจะพบ ไข้มักเกิดขึ้นหลังจาก 1-2 สัปดาห์
การเริ่มต้นของการรักษาแม้ว่ามันอาจปรากฏขึ้นทันทีหลังจากที่ครั้งที่ 1 ของยาเสพติด
อาการผิวหนังของโรคยาเสพติดมีความหลากหลายหลายคนแพ้ในธรรมชาติ หนึ่งในสายพันธุ์ที่มีลักษณะเฉพาะมากที่สุดของรอยโรคที่ผิวหนังคือ erythema nodosum ซึ่งสังเกตได้ด้วย Sarcoidosis, วัณโรคและเนื้องอกมะเร็ง
ผู้ป่วยยาเสพติดจำนวนมากบ่นถึงอาการปวดข้อ (ปวดข้อ) ตัวเลือกสำหรับโรคข้อต่ออักเสบในโรคยานั้นมีหลากหลาย: จากอาการปวดข้อไม่มาพร้อมกับความผิดปกติไปจนถึงโรคข้ออักเสบทั่วไปเช่นโรคเกาต์เมื่อใช้ยาขับปัสสาวะในปริมาณมาก
ความผิดปกติทางโลหิตวิทยาเป็นหนึ่งในอาการที่พบบ่อยที่สุดของโรคยาเสพติด (ตารางที่ 77-1)
Agranulocytosis และโรคโลหิตจาง hypoplastic ถือเป็น prognostically เสียเปรียบมากที่สุด ภาวะโลหิตจางจาก Hypoplastic เกิดจาก chloramphenicol ซึ่งเป็น cytostatics จำนวนมาก กลุ่มสุดท้ายของยาพร้อมกับซัลโฟนาไมด์และยาแอนติไทรอยด์ยังสามารถทำให้เกิด agranulocytosis
ภาวะเกล็ดเลือดต่ำสามารถพัฒนาได้ในระหว่างการรักษาด้วย quinidine, การเตรียมทองคำ, ซัลโฟนาไมด์, ยาขับปัสสาวะ thiazide, และเฮปารินโดยเฉพาะ
Eosinophilia เป็นหนึ่งในอาการที่พบบ่อยที่สุดของโรคยาเสพติด ด้วยการเพิ่มขึ้นอย่างมีนัยสำคัญในเนื้อหาของ eosinophils ในเลือด (\u003e 1.5 × 10 9 / L) อวัยวะต่าง ๆ (ปอดหัวใจ) แบบฟอร์มแทรกซึมจากเซลล์เหล่านี้
ยาเสพติดจำนวนมากสามารถทำให้เกิดความผิดปกติของต่อมไร้ท่อ ความผิดปกติของต่อมไร้ท่อที่เกิดจากยาส่วนใหญ่สามารถย้อนกลับได้และหายไปเมื่อขนาดยาถูกยกเลิกหรือลดลง
การพัฒนาของ hyperprolactinemia สามารถนำไปสู่ \u200b\u200bphenothiazines, haloperidol, monoamine oxidase inhibitors, tricyclic antidepressants, reserpine, methyldopa, metoclopramide, โคเคน, verapamil, fluoxetine
การเตรียมของบางกลุ่มอาจมีผลต่อต่อมไทรอยด์ ในกรณีนี้ hypothyroidism มักจะพัฒนา (protionamide, ethionamide, การเตรียมลิเธียม, sulfonamides, interferons, amiodarone)
เมื่อทาน HA จะพบว่ากลุ่มอาการยาเสพติดของ Itsenko-Cushing มักเกิดขึ้น
ตารางที่ 77-1อาการทางโลหิตวิทยาของโรคยาเสพติด
ภาพทางคลินิกของโรคยาอาจคล้ายกับโรคทางระบบบ่อยขึ้นกับอาการของ periarteritis nodosa และ SLE หลักสูตรของ "หน้ากากระบบ" ของโรคยาเสพติดค่อนข้างแตกต่างจากโรคที่เกี่ยวข้องเช่นด้วยยา SLE ความเสียหายไตพัฒนาน้อยบ่อย อย่างไรก็ตามโดยทั่วไปหลักสูตรของโรคทางระบบที่เกิดจากยาเสพติดสามารถเสียเปรียบมาก
SLE ยาสามารถเกิดขึ้นได้จาก 5-aminosalicylic acid, chloroquine, hydralazine, isoniazid, phenylbutazone, tetracyclines, ยาขับปัสสาวะ thiazide และวัคซีนบางชนิด รายการยาที่สามารถชักนำให้เกิดโรคเหล่านี้ได้รับการปรับปรุงอย่างต่อเนื่องโดยตัวแทนของยาเสพติดที่เพิ่งเกิดใหม่เช่น Streptokinase และ p-blockers
โรคยาเสพติดสามารถอยู่ในรูปแบบของระบบ vasculitis ใด ๆ ตัวอย่างที่เด่นชัดของรอยโรคดังกล่าวคือ "โรคระบาด" ของ periarteritis nodosa ที่พบในยุโรปและสหรัฐอเมริกาในปี 1950 และเกี่ยวข้องกับการแพร่กระจายของซัลโฟนาไมด์ ยาบางตัว (allopurinol, isoniazid, phenothiazines) สามารถทำให้เกิดการอักเสบของหลอดเลือดที่เกี่ยวข้องกับแอนติบอดีต่อส่วนประกอบของไซโตพลาสซึมของนิวโทรฟิล ตัวเลือกพิเศษสำหรับการเจ็บป่วยยาเสพติดการเดบิวต์จากโรคผิวหนังและการวางตัวเป็นภัยคุกคามร้ายแรงต่อชีวิตของผู้ป่วย ได้แก่ สตีเวนส์จอห์นสันและกลุ่มอาการของไลล์
กลุ่มอาการสตีเว่น - จอห์นสันมีลักษณะโดยการปรากฏตัวบนผิวหนังเยื่อเมือกของปากทางเดินหายใจส่วนบนและท่อปัสสาวะและเยื่อบุของเยื่อหุ้มเซลล์ของจุดไฟลามทุ่งและแผลที่มีของเหลวเลือดออก ผู้ป่วยมีอาการมึนเมาเด่นชัด (ไข้, ปวดข้อ), มักจะเป็นเนื้อร้ายเนื้อเยื่ออ่อนที่พัฒนาอย่างกว้างขวาง.
ด้วยซินโดรมของไลล์ (เนื้อร้ายที่เป็นพิษของผิวหนัง), เกิดผื่นแดงขึ้นอย่างฉับพลัน, และเกิดผื่นแดงที่ผิวหนังชั้นผิวหนังที่ผิวหนังพัฒนาขึ้น เช่นเดียวกับกลุ่มอาการสตีเวนส์ - จอห์นสันมีการทำเครื่องหมายว่ามีอาการมึนเมา ตัวแปรของโรคนี้ยังสามารถนำไปสู่ความตาย ภาพทางคลินิกของโรคยามักจะประกอบด้วยรอยโรคที่อวัยวะเดียวส่วนใหญ่
ในกรณีเช่นนี้มันเป็นสิ่งสำคัญที่จะต้องรู้จักและกำจัดต้นเหตุของโรค แต่เนิ่น ๆ เพราะสิ่งนี้มักจะก่อให้เกิดการพัฒนาย้อนกลับของความผิดปกติ
แผลปอดจากยา
รูปแบบของยาเสพติดทำลายปอด
ปฏิกิริยาของยาในปอดที่ไม่เฉพาะเจาะจงที่พบมากที่สุด ได้แก่ การอุดตันของหลอดลมทั่วไปซึ่งพัฒนาขึ้นตามกฎอย่างรุนแรงเมื่อสัมผัสกับยาครั้งแรกและอาจนำไปสู่การเสียชีวิตจากการหายใจล้มเหลว หลอดลมอุดตันเป็นอาการของโรคภูมิแพ้ของแต่ละบุคคลกับยาเสพติดมักจะรวมกับอาการบวมน้ำของ Quincke การพัฒนาของโรคหอบหืดที่เกิดจากยาเกี่ยวข้องกับการบริหารกรดอะซิติลซาลิไซลิกและยากลุ่ม NSAID อื่น ๆ เป็นหลัก
- โรคหอบหืด“ แอสไพริน” ได้อธิบายไว้ใน 15 ปีแรกนับจากวันที่ได้รับกรดอะซิติลซาลิไซลิก มันได้รับการยอมรับว่าผู้ไกล่เกลี่ยชั้นนำของการอุดตันหลอดลมใน "แอสไพริน" โรคหอบหืดเป็น leukotrienes ที่เกิดขึ้นจากกรด arachidonic ภายใต้การกระทำของ lipoxygenase ซึ่งจะเปิดใช้งานในระหว่างการปิดล้อมของยาไซโคล โรคนี้มีลักษณะโดยอาศัยการโจมตีของการอุดตันหลอดลมในการใช้ยาที่เหมาะสม
เป็นที่เชื่อกันว่ามีความบกพร่องทางพันธุกรรมกับ "แอสไพริน" โรคหอบหืด เมื่อตรวจผู้ป่วยบ่อยครั้ง
เป็นแอสไพรินที่เรียกว่า triad ซึ่งประกอบด้วยส่วนประกอบต่อไปนี้: ◊ polyposis ของระบบทางเดินหายใจส่วนบน; ◊แพ้ยาแอสไพริน♠; ◊โรคหอบหืด
การจัดการผู้ป่วยที่มีโรคหอบหืด“ แอสไพริน” เกี่ยวข้องกับสิ่งแรกคือการกำจัดการสัมผัสกับยาที่กระตุ้นการโจมตี เพื่อควบคุมการอุดตันของหลอดลมแนะนำให้ใช้ leukotriene antagonists (zafirlukast) และ HA ที่สูดดม
ยาเสพติดสามารถทำให้เกิดโรคปอดคั่นระหว่างหน้า
รูปแบบเฉียบพลันและเรื้อรังของโรคปอดคั่นระหว่างที่เกิดจากยาเสพติดมีความโดดเด่น
damage ความเสียหายของยาเสพติดแบบเฉียบพลันต่อปอดคั่นระหว่างส่วนใหญ่ที่มีไข้และอาการไอไม่ได้ผลก็ถือได้ว่าเป็นโรคปอดบวม สัญญาณของการหายใจล้มเหลวค่อยๆเข้าร่วมใน - หายใจถี่ (มักจะหายใจ), ตัวเขียวและอิศวร Eosinophilia พบได้ในเลือด เมื่อรังสีเอกซ์จากหน้าอกเผยให้เห็นการแทรกซึมแบบทวิภาคีมักจะแปลเป็นภาษาท้องถิ่นในส่วนของฐานและส่วนกลางของปอด ผลลัพธ์จากสไปโรกราฟิคบ่งชี้ว่ามีแผลที่ปอดเป็นหลัก ด้วย CT ในเนื้อเยื่อปอดเป็นไปได้ที่จะระบุจุดโฟกัสของ alveolitis ที่ใช้งานอยู่ (อาการของ "กระจกฝ้า")
damage รูปแบบของความเสียหายยาเสพติดเรื้อรังไปยังปอดคั่นระหว่างหน้ามีลักษณะเป็นไอที่ไม่ก่อผลและค่อยๆเพิ่มการหายใจถี่ มีไข้และ eosinophilia สังเกตได้น้อยกว่าในตัวแปรเฉียบพลัน หากใช้ยาเป็นเวลานานอาจทำให้เกิดการกระจายของพังผืดในปอดระหว่างกลางได้
ยาต้านเชื้อแบคทีเรียหลายชนิด (cephalosporins, sulfanilamides, penicillins, isoniazid) สามารถทำให้เกิดความเสียหายต่อเนื้อเยื่อคั่นระหว่างปอด ภาพทางคลินิกของความเสียหายของปอด nitrofuran คล้ายกับ alveolitis ไม่ทราบสาเหตุ fibrosing ตามกฎแล้วการถอนตัวยามีส่วนช่วยในการบรรเทาโรค แต่ในบางกรณีก็ยังคงมีความก้าวหน้า การไม่มีการปรับปรุงทางคลินิก 2 เดือนหลังจากการถอน nitrofuran เป็นข้อบ่งชี้สำหรับการเริ่มต้นการรักษาด้วย HA
fibrosis กระจายของ interstitium ปอดอาจพัฒนาในผู้ป่วยที่ได้รับ amiodarone เป็นเวลานาน
◊มันแสดงให้เห็นว่ามีความเสี่ยงในการพัฒนา“ amiodarone ปอด” สูงขึ้นในผู้ป่วยที่ได้รับยาในขนาดมากกว่า 400 มก. / วันหรือทุกข์ทรมานจากโรคปอดเรื้อรังใด ๆ
◊พังผืดคั่นระหว่างปอดที่เพิ่มขึ้นเรื่อย ๆ ถือเป็นตัวแปรทางคลินิกที่พบบ่อยที่สุดของ“ ปอด amiodarone” ในกรณีนี้จะมีอาการหายใจลำบากหายใจเพิ่มขึ้นมีอาการไอไม่ได้ผล, มีไข้และน้ำหนักลด ใน 10-20% ของผู้ป่วยปวดเยื่อหุ้มปอดเกิดขึ้น ภาพเอ็กซ์เรย์ไม่ได้แตกต่างจากสายพันธุ์อื่น ๆ ของความเสียหายยาเสพติดไปยังปอดคั่นระหว่างหน้า
◊ในหลายกรณีภาพทางคลินิกของ“ ปอด amiodarone” มีลักษณะเป็นไข้และด้วยการตรวจเอกซเรย์ตรวจพบการแทรกซึมเข้าไปในปอด รูปแบบของ "amiodarone ปอด" นี้มักจะพบมากขึ้นหลังจากขั้นตอนการผ่าตัดดำเนินการภายใต้การดมยาสลบและขั้นตอน angiographic
treatment การรักษาหลักสำหรับ“ amiodarone lung” ทุกรูปแบบคือการถอนตัวยาตามกำหนดเวลา ในกรณีที่ไม่สามารถทดแทน amiodarone ด้วยยา antiarrhythmic ตัวอื่นได้
ความเสียหายที่เกิดขึ้นกับปอด interstitium สามารถพัฒนาด้วยการบำบัดด้วยเซลล์ (methotrexate, cyclophosphamide, Melphalan, chlorambucil, Bleomycin) ในผู้ป่วยที่ได้รับ Bleomycin ความถี่ของผลที่ไม่พึงประสงค์นี้ถึง 10% การพยากรณ์โรคของแผลปอด Bleomycin ไม่เอื้ออำนวย: อัตราการเสียชีวิตสูงถึง 50% ปัจจัยที่เลวร้ายกว่าการพยากรณ์โรคคืออายุ, การรักษาด้วยรังสี, การรักษาด้วยออกซิเจน, การรวมกันกับ cytostatics อื่น ๆ และปริมาณรวมของ Bleomycin เกินกว่า 450 มก. สำหรับรอยโรคของ Bleomycin ของปอดความก้าวหน้าหลังจากการถอนตัวของยาและประสิทธิภาพของการรักษาด้วย HA ต่ำ
ยาหลายกลุ่มยังสามารถทำให้เกิดโรคปอดสิ่งของ:
◊ยาต้านการอักเสบ (การเตรียมทองคำ
ยากลุ่ม NSAIDs, phenylbutazone); icon ยากันชักและยารักษาโรคจิต (ฟีนิล
toin, carbamazepine, chlorpromazine);
◊ยาลดไข้ antiarrhythmic [r-blockers (prop-
nolol, pindolol), procainamide]; drugs ยาลดความดันโลหิตสูง (hydralazine, hydrochlorothiazide)
ยาบางชนิดสามารถทำให้เกิดโรคทางเดินหายใจเฉียบพลัน มักพบในผู้ที่ใช้ยาในรูปแบบสูดดม (เฮโรอีน, โคเคน)
มีการอธิบายตัวแปรที่แปลกประหลาดของความเสียหายของยาต่อปอดในปี 1960 เมื่อมีการใช้ยาที่ลดความอยากอาหารซึ่งใช้ในการแก้ไขน้ำหนักร่างกายอย่างกว้างขวาง เมื่อนำตัวแทนของกลุ่มยานี้ไปพบการพัฒนาของความเสียหายต่อเตียงหลอดเลือดและสิ่งของคั่นระหว่างปอดพบว่าไม่สามารถแยกแยะได้จากความดันโลหิตสูงในปอดขั้นต้น โรคยังคงดำเนินต่อไปหลังจากถอนยาแล้ว ในเรื่องนี้การแต่งตั้งผู้แทนส่วนใหญ่ของกลุ่มยาเสพติดนี้เป็นสิ่งต้องห้าม
แผลสมุนไพรของระบบหัวใจและหลอดเลือด
ยาหลายตัวที่ใช้ในการรักษาโรคหัวใจและหลอดเลือดเมื่อกำหนดไว้ในปริมาณที่ไม่เพียงพอสามารถทำให้เกิดการพัฒนาของผลกระทบที่ไม่พึงประสงค์ที่แตกต่างกันซึ่งมักจะเป็นอาการที่เด่นชัดมากเกินไปของผลการรักษาของพวกเขา ยาลดความดันโลหิตที่มากเกินไปทำให้เกิดความดันเลือดต่ำในหลอดเลือดและยา antiarrhythmic ส่วนใหญ่สามารถมีผลต่อการเกิดโรค อย่างไรก็ตามผลที่ไม่พึงประสงค์จากระบบหัวใจและหลอดเลือดยังเป็นลักษณะของยาเสพติดที่ไม่ได้ใช้ในการปฏิบัติโรคหัวใจ (ตารางที่ 77-2)
ตารางที่ 77-2ยาที่ทำให้เกิดความเสียหายต่อระบบหัวใจและหลอดเลือด
นอกเหนือจากการละเมิดข้างต้นยาเสพติดสามารถทำให้เกิดผลที่ไม่พึงประสงค์ต่อไปนี้
หนึ่งในผลข้างเคียงที่พบบ่อยที่สุดของยาที่ใช้ในการรักษาโรคหัวใจและหลอดเลือดถือว่าเป็นช่วงเวลาที่ขยายระยะเวลา Q-T,การวินิจฉัยด้วยช่วงเวลาที่เพิ่มขึ้น Q-Tมากกว่า 440 ms
สัญญาณทางคลินิกของมันอาจรวมถึงการพัฒนาของการเป็นลมภายใต้ความเครียดและ / หรือการออกแรงทางกายภาพและมีแนวโน้มที่จะเต้นช้า
รูปแบบครอบครัวของซินโดรมช่วงเวลาขยายมีความโดดเด่น Q-T,ซึ่งนอกเหนือไปจากการเปลี่ยนแปลงที่เฉพาะเจาะจงในคลื่นไฟฟ้าหัวใจการปรากฏตัวของภาวะการตายอย่างกะทันหัน (ดาวน์ซินโดรมโรมาโน - วอร์ด) และอาการหูหนวก (โรค Jerwell และ Lange-Nielsen) ในประวัติครอบครัวเป็นลักษณะ มีการระบุเครื่องหมายทางพันธุกรรมหลายอย่างของซินโดรมช่วงขยาย Q-T,ส่วนใหญ่เข้ารหัสรูปแบบช่องโพแทสเซียมและโซเดียมแต่ละแบบ
การขยายช่วง Q-Tมักจะทำให้ยาต่าง ๆ :
classes ชั้นเรียนยาเสพติด antiarrhythmic:
♦ Ia - quinidine, procainamide, disopyramides;
♦ III - sotalol, amiodarone, ibutilide;
♦ IV - verapamil;
drugs ยาเสพติดออกฤทธิ์ต่อจิต (ฟีโนไทอา, haloperidol, ซึมเศร้า tricyclic, คลอเรตไฮเดรต);
คุณค่าของอาการยืดยาว Q-Tถูกกำหนดโดยความเสี่ยงของภาวะแทรกซ้อน - ความหลากหลายของภาวะรวมถึงกระเป๋าหน้าท้อง บางทีการพัฒนาของกระเป๋าหน้าท้องอิศวรเช่น "pirouette" และเสียชีวิตอย่างกะทันหัน มันควรจะเป็นพาหะในใจว่าเฉพาะยาเสพติด antiarrhythmic ของคลาส Ia และ III สามารถทำให้เกิดการขยายช่วงเวลาโดยตรง Q-T,เนื่องจากคุณสมบัติของกลไกการทำงาน การพัฒนาของโรคช่วงเวลาขยาย Q-Tเมื่อใช้ยาอื่น ๆ พวกเขาจะถือว่าเป็นนิสัย เมื่อช่วงเวลาที่ขยายปรากฏขึ้น Q-T,ตามกฎแล้วจะต้องถอนหรือลดขนาดยาชั่วคราว
เมื่อแต่งตั้งตัวแทนของยาหลายประเภทการพัฒนาของ myocarditis จะอธิบายอย่างไรก็ตามการตรวจสอบการวินิจฉัยและการประเมินความเสี่ยงของความเสียหายยาเสพติดนี้ไปยังหัวใจเป็นเรื่องยากมาก cardiomyopathy เกิดจาก cytostatics (doxorubicin, cyclophosphamide) ถือเป็นแผลที่เฉพาะเจาะจงมากขึ้นของระบบหัวใจและหลอดเลือด ในบรรดากลไกของการกระทำของ cardiotoxic ของยาเหล่านี้การกระตุ้นการก่อตัวของอนุมูลอิสระและการเปิดตัวของ catecholamines และฮีสตามีซึ่งมีผล fibrogenic ใน endocardium และ myocardium เช่นเดียวกับการยับยั้งการสังเคราะห์ของกรดนิวคลีอิกโดย cardiomyocytes
ผลของการศึกษาทางระบาดวิทยาบางอย่างบ่งชี้ว่าในผู้ป่วยที่ได้รับยาบางชนิด (cyclosporine, ยาต้านไวรัส), การเร่งความเร็วของการลุกลามของหลอดเลือด อย่างไรก็ตามโดยทั่วไปบทบาทของยาเสพติดในการพัฒนาของหลอดเลือดยังไม่ได้รับการพิสูจน์และยังต้องมีการยืนยันในการศึกษา
ระบบทางเดินอาหาร
อาการที่พบบ่อยที่สุดของความเสียหายยาเสพติดระบบทางเดินอาหารมีอาการคลื่นไส้อาเจียนและท้องเสีย
อาการคลื่นไส้และอาเจียนเป็นปัจจัยสำคัญที่ทำให้ความอดทนของยาเสพติดหลายชนิดลดลง
ท้องเสียสามารถเกิดขึ้นได้เมื่อสั่งยาหลายชนิด:
ยาระบายใด ๆ ในปริมาณมาก
ขับปัสสาวะ (furosemide, ไฮโดรคลอโรไทอาไซด์);
methylxanthines;
ยา Cholinergic;
สารยับยั้งแท้จริง
quinidine;
colchicine;
สารยับยั้ง ACE;
อัพของผู้รับ H 2 (ranitidine);
ซึมเศร้า (เลือก serotonin เก็บโปรตีน);
พรอสตาแกลนดิน (Misoprostol)
หนึ่งในสาเหตุที่พบบ่อยที่สุดของโรคท้องร่วงที่เกิดจากยาในประชากรคือยาต้านเชื้อแบคทีเรีย ในบรรดาภาวะแทรกซ้อนในลำไส้ของการรักษาด้วยยาปฏิชีวนะ, enterocolitis เทียมมีความสำคัญอย่างยิ่ง ลำไส้ใหญ่อักเสบที่เกิดจากปลอม Clostridium difficile- แบคทีเรียที่ทวีคูณในลำไส้ใหญ่เมื่อทานยาต้านเชื้อแบคทีเรีย (cephalosporins, ampicillin, erythromycin, aminoglycosides) ในปริมาณมากโดยเฉพาะอย่างยิ่งเมื่อมีการผสมกัน Clostridium difficileคูณกับพื้นหลังของการตายของจุลินทรีย์ธรรมชาติที่อาศัยอยู่ในลำไส้ใหญ่ภายใต้อิทธิพลของยาปฏิชีวนะในวงกว้างสเปกตรัม
พยาธิกำเนิดของ enterocolitis pseudomembranous เกิดจากการผลิตของสอง enterotoxins (A และ B) โดยเชื้อโรค สารพิษเหล่านี้มีผลเสียหายโดยตรงต่อ enterocytes ทำให้เกิดการพัฒนาของการตอบสนองการอักเสบในผนังลำไส้และ hypersecretion ในลำไส้ใหญ่
ภาพทางคลินิกของ enterocolitis pseudomembranous ประกอบด้วยอาการท้องเสีย (ปรากฏไม่เร็วกว่า 6 สัปดาห์ของการรักษาด้วยยาปฏิชีวนะ) ไข้และ leukocytosis สัญญาณเพิ่มเติมของโรค malabsorption (hypoproteine \u200b\u200bmia, hypoalbuminemia, บวม) จะถูกเพิ่ม ในผู้ป่วยที่มีอาการท้องเสียอย่างรุนแรงมักเกิดภาวะขาดน้ำ Colonoscopy เผยการเปลี่ยนแปลงการอักเสบที่รุนแรงในเยื่อบุลำไส้ใหญ่ซึ่งมีลักษณะเป็นแผ่นสีขาว อย่างไรก็ตามตั้งแต่หลังอาจจะขาดการตรวจสอบแบคทีเรียเป็นสิ่งจำเป็นเพื่อยืนยันการวินิจฉัยเช่นเดียวกับการกำหนดสารพิษ A และ B ในอุจจาระ วิธีการที่น่าเชื่อถือที่สุดในการตรวจจับสารพิษ B ในอุจจาระคือการตรวจหาผลไซโตพาทิค
ในการเพาะเลี้ยงเซลล์อย่างไรก็ตามความพร้อมของการศึกษาดังกล่าวมีขนาดเล็ก ใช้การทดสอบ ELISA และลาเท็กซ์สำหรับสารพิษในการตรวจคัดกรอง Clostridium difficileบรรจุในอุจจาระ
Vancomycin และ metronidazole ถูกใช้เพื่อรักษา enterocolitis เทียม pseudomembranous ควรใช้แบบฟอร์มปาก ปริมาณสูงของยาเสพติดและระยะเวลานานของการรักษาจะถูกระบุเนื่องจากโรคมักจะเกิดขึ้นอีก
การป้องกันการเข้าสู่ลำไส้ใหญ่เทียมคือการใช้ยาปฏิชีวนะที่มีเหตุผลในการรักษาด้วยการลดจำนวนของยาและระยะเวลาการบริหารรวมทั้งการปฏิบัติตามกฎของปลอดเชื้อและน้ำยาฆ่าเชื้อในโรงพยาบาล
NSAIDs เป็นหนึ่งในสาเหตุที่สำคัญที่สุดของแผลแผลในกระเพาะอาหารและเยื่อบุลำไส้เล็กส่วนต้นในประชากร ปัจจัยนำที่นำไปสู่การพัฒนาของ NSAID ที่เกี่ยวข้องกับการกัดเซาะและแผลของเยื่อเมือกถือเป็นการปิดล้อมของการสังเคราะห์ prostaglandins (โดยเฉพาะ prostaglandin E 2) ภายใต้อิทธิพลของยาเหล่านี้ ความน่าจะเป็นของการเกิดแผลที่เกี่ยวข้องกับ NSAID และการพังทลายของเยื่อเมือกในกระเพาะอาหารและลำไส้เล็กส่วนต้นนั้นสูงสุดใน 3 เดือนแรกของการรักษา ในผู้ป่วยส่วนใหญ่จะพบรอยโรคที่ไม่แสดงอาการ แต่ในกรณีที่มีปัจจัยดังต่อไปนี้การปรากฏตัวของลักษณะอาการและการก่อตัวของภาวะแทรกซ้อน (เลือดออกในทางเดินอาหาร, การปรุ) เป็นไปได้ ปัจจัยเหล่านี้มีดังนี้:
วัยชรา
การใช้ยากลุ่ม NSAIDs ในปริมาณมากและ / หรือใช้เป็นเวลานาน
การรักษาด้วยกันด้วย HA, สารกันเลือดแข็ง
การละเมิดแอลกอฮอล์
การติดเชื้อ เชื้อ Helicobacter pylori
ประวัติความเป็นมาของแผลในกระเพาะอาหารหรือลำไส้เล็กส่วนต้น
ยาหลายชนิดสามารถทำให้เกิดตับอ่อนอักเสบ (แท็บ 77-3) โดยเฉพาะอย่างยิ่งกับปัจจัยอื่น ๆ ที่น่าสนใจ (แอลกอฮอล์, โรคนิ่ว, hypertriglyceridemia รุนแรง) ตามกฎของตับอ่อนอักเสบยาพัฒนาภายใน 1 เดือนของการใช้ยา โรคตับอ่อนอักเสบจากยาเป็นกฎเป็นหลักสูตรที่รุนแรงผิดปกติ
ตารางที่ 77-3ยาตับอ่อนอักเสบ
ตัวแทนของยาหลายประเภทสามารถทำให้เกิดความหลากหลายของตัวเลือกสำหรับความเสียหายของตับ (แท็บ 77-4) ความเสียหายยาเสพติดแบบเฉียบพลันไปยังตับโดยมีเนื้อร้ายในพื้นที่ขนาดใหญ่ของเซลล์ตับมักจะมาพร้อมกับความล้มเหลวของเซลล์ตับอย่างรุนแรงและนำไปสู่ความตาย ตัวแปร cholestatic ของไวรัสตับอักเสบยามักจะมาพร้อมอาการทางคลินิกที่รุนแรง ยาบางชนิดสามารถมีผลในการก่อมะเร็งในเนื้อเยื่อตับโดยเฉพาะอย่างยิ่งในปัจจัยที่มีความโน้มเอียงอื่น ๆ เช่นการติดแอลกอฮอล์การติดเชื้อไวรัสตับอักเสบบีและซีในการนี้การแต่งตั้งยาจำนวนมากต้องมีการตรวจสอบกิจกรรมของตับ transaminases .
ตารางที่ 77-4ตัวเลือกสำหรับความเสียหายยาเสพติดไปยังตับและสาเหตุของพวกเขา
ความเสียหายของไต
ความถี่ของความเสียหายของไตในรูปแบบต่างๆที่เกิดจากยาในประชากรสูงมาก เชื่อว่ายาเสพติดใด ๆ มีพิษต่อไตที่อาจเกิดขึ้น มีความเสียหายยาเสพติดเฉียบพลันและเรื้อรังในไต
ความผิดปกติต่อไปนี้เป็นแบบเฉียบพลัน
หนึ่งในตัวเลือกที่พบบ่อยที่สุดคือเนื้อร้ายแบบเฉียบพลัน ในบรรดาสาเหตุของเนื้อร้ายท่อเฉียบพลันในสถานที่แรกคือยาต้านเชื้อแบคทีเรียโดยเฉพาะอย่างยิ่ง aminoglycosides (gentamicin และกานามัยซิ) เช่นเดียวกับ ampicillin บาง cephalosporins และ amphotericin B. semisynthetic penicillins, rifampicin และ sulfonamides ยังสามารถทำให้เกิดไตอักเสบเฉียบพลัน การอุดตันของ tubule เฉียบพลันนั้นยังพิจารณาถึงผลข้างเคียงของซัลโฟนาไมด์จากไตอีกด้วย NSAIDs สามารถทำให้เกิดภาวะไตวายเฉียบพลันไม่เพียง แต่เกิดจากโรคไตอักเสบคั่นกลางแบบเฉียบพลัน แต่ยังเกิดจากการที่การทำงานของไตผิดปกติซึ่งเป็นผลมาจากการอุดตันในการสังเคราะห์ของ vasodilator prostaglandins ในไต
ในบรรดาสาเหตุที่พบบ่อยที่สุดของการเสื่อมสภาพแบบเฉียบพลันของการทำงานของไต ได้แก่ สารรังสี การพัฒนาของภาวะไตวายเฉียบพลันด้วยการแนะนำของพวกเขาสามารถเกี่ยวข้องทั้งกับ hemodynamics intrarenal บกพร่องและมีผลพิษโดยตรงของตัวแทนความคมชัดในเยื่อบุผิวท่อไตไต การป้องกันโรคไตเฉียบพลันหลอดที่เกิดจากยาเสพติดเรดิโอประกอบด้วยในการใช้ความแตกต่างที่ไม่แตกตัวเป็นไอออน (iohexol, iopromide), ความชุ่มชื้นเพียงพอก่อนการศึกษาและการบริหารก่อนหน้านี้ของบล็อกเกอร์ nondihydropyridine แคลเซียมช่องทางช้า (verapamil, diltiazem)
การเพิ่มขึ้นชั่วคราวของโพแทสเซียมในเลือดและความเข้มข้นของ creatinine มักจะถูกสังเกตด้วย ACE inhibitors และ
angiotensin II ตัวรับอัพในผู้สูงอายุที่มีหลอดเลือดขั้นสูง สาเหตุของพวกเขาคือตีบ atherosclerotic ทวิภาคีของหลอดเลือดแดงไต (โรคไตขาดเลือด) ซึ่งยาเหล่านี้ทำให้เกิดการเสื่อมสภาพของการไหลเวียนของเลือดในไตต่อไป ปัจจัยเสี่ยงต่อการทำงานของไตบกพร่องเมื่อใช้ยาที่ปิดกั้นระบบ renin-angiotensin-aldosterone ถือเป็นการใช้ยาขับปัสสาวะหรือยากลุ่ม NSAIDs พร้อมกัน, hypovolemia ของแหล่งกำเนิดใด ๆ , เช่นเดียวกับอายุเก่าและการปรากฏตัวของหลอดเลือด atherosclerotic สำหรับผู้ป่วยดังกล่าวก่อนที่จะสั่งยา ACE inhibitors หรือ angiotensin II receptor blockers จะแนะนำให้ทำอัลตราซาวด์ของหลอดเลือดแดงไตในโหมด Doppler
ยาบางชนิดสามารถทำให้เกิดโรคไตที่มีแผลไตหลัก กรณีของการเกิด glomerulonephritis อย่างรวดเร็วด้วยการรักษานานด้วย hydralazine จะอธิบาย อิมมูโนโกเอ็มเพล็กซ์ไตอักเสบสามารถเกิดได้จาก penicillamine, การเตรียมทองคำ, ลิเธียม
ในบรรดาตัวแปรเรื้อรังของความเสียหายของไต, โรคไตโรคปวดมีความสำคัญมากที่สุด ยากลุ่ม NSAID ส่วนใหญ่มีจำหน่ายที่เคาน์เตอร์ดังนั้นการพายาเหล่านี้มักจะไม่มีการควบคุม
ในการพัฒนายาแก้ปวดโรคไตระยะเวลาในการใช้งานและจำนวน NSAIDs ที่มีความสำคัญ ผู้ป่วยที่บริโภคยากลุ่ม NSAIDs มากถึง 30 กิโลกรัมเป็นเวลา 20-30 ปี ความน่าจะเป็นของการเกิดโรคไตจากยาแก้ปวดจะสูงขึ้นเมื่อรับประทานยาร่วมกันรวมถึงยากลุ่ม NSAIDs
ปัจจัยเสี่ยงต่อการเกิดโรคไตจากยาแก้ปวด ได้แก่ ไมเกรน, อายุ, ปวดข้อเรื้อรัง, นอนไม่หลับ, ปวดหลัง, ความเหงาและความรู้สึกของอาการป่วยไข้อย่างต่อเนื่อง ผู้ป่วยที่มีเงื่อนไขเหล่านี้มักจะใช้ยากลุ่ม NSAIDs เพื่อการป้องกันโรค (การป้องกันความเจ็บปวด)
พยาธิกำเนิดของยาแก้ปวดไตประกอบด้วยการพัฒนาของโรคไตอักเสบ tubulointerstitial, ครบครันด้วยความเสียหายต่อ papillae ไตด้วยการกลายเป็นปูนที่ตามมาของพวกเขา สิ่งสำคัญที่นำไปสู่การพัฒนาของยาแก้ปวดโรคไตคือการลดความรุนแรงของการสังเคราะห์ของ prostaglandins ไตพร้อมกับการเสื่อมสภาพใน hemodynamics ไตกับการพัฒนาของ ischemia ของโครงสร้าง tubulointerstitial
ยาแก้ปวดโรคไตมักจะถูกตรวจพบแล้วในระยะไตวายเรื้อรัง ภาพทางคลินิกของโรคนี้เป็นไม่เชิญชมและประกอบด้วย polyuria, กลุ่มอาการของโรคทางเดินปัสสาวะในระดับปานกลาง (erythrocyturia, leukocyturia ที่เป็นเชื้อแบคทีเรีย) ในบรรดาอาการเริ่มแรก ได้แก่ การลดลงของความหนาแน่นสัมพัทธ์ของปัสสาวะการวินิจฉัยด้วยการทดสอบ Zimnitsky เมื่อใช้ CT จะตรวจจับการกลายเป็นปูนของ papillae เกณฑ์การวินิจฉัยมี 2 กลุ่มสำหรับโรคไตโรคปวด criteria เกณฑ์ใหญ่:
♦รับประทานยาแก้ปวดทุกวันเป็นเวลาหนึ่งปีหรือมากกว่านั้น
♦การลดขนาดของไต, ความหยาบของรูปทรงและการกลายเป็นปูนของพวกเขาในระหว่างการอัลตราซาวนด์;
การป้องกันของยาเสพติดประกอบด้วยใบสั่งยาที่มีเหตุผลของยาเสพติดที่มีการปรับขนาดยาที่เหมาะสมในผู้ป่วยที่มีความเสี่ยง (ผู้สูงอายุ, ผู้ป่วยที่มีโรคหลอดลมหอบหืด, ภาวะไตวายเรื้อรัง) ข้อมูลเกี่ยวกับยาเสพติดก่อนหน้านี้ต้องชี้แจงรายละเอียด แหล่งข้อมูลที่น่าเชื่อถือที่สุดคือเอกสารทางการแพทย์ (ปล่อย epicrisis, บัตรผู้ป่วยนอก) นอกจากนี้ในการป้องกันโรคยาเสพติดการต่อสู้กับการใช้ยาที่ไม่สามารถควบคุมได้อย่างอิสระยังคงมีความสำคัญ
คำถามของความเสี่ยงในเชิงทฤษฎีที่แพทย์ใช้รักษารวมถึงยาเสพติดได้รับความนิยมเป็นพิเศษเมื่อเชื่อมโยงกับภาวะแทรกซ้อนที่พบในปีที่ผ่านมา ศาสตราจารย์จอร์จแมนดราคอฟกล่าวว่า:“ ยาเป็นสัญลักษณ์ของเป้าหมายการรักษาด้วยยาและโอกาสที่จะบรรลุเป้าหมายเหล่านี้”
ปัจจุบันเรามียาเสพติดจำนวนมากเรามียาเฉพาะที่ทรงพลังที่สุดการใช้ยารักษาและนำผู้คนหลายล้านคนกลับมามีชีวิตอีกครั้ง อย่างไรก็ตามการใช้ยาอย่างแพร่หลายการนัดหมายการรักษาที่สนับสนุนและต่อเนื่องสำหรับโรคบางชนิด (คอลลาเจน, โรคเลือด) ทำให้เกิดผลข้างเคียงของยาหลายอย่าง ต่อหน้าต่อตาของเราโรคที่ก่อนหน้านี้หายากมาก (candidiasis, mycoses ลึก) กำลังกลายเป็นบ่อยขึ้นและเงื่อนไขทางพยาธิวิทยาใหม่ที่ยังไม่รู้จักปรากฏขึ้น ดังนั้นตามที่คุณเข้าใจแล้วจากการแนะนำหัวข้อของการบรรยายในวันนี้คือ LB
วันนี้เราต้องจัดการกับคำถามต่อไปนี้:
1. นิยามของแนวคิดความสามารถ
2. เพื่อวิเคราะห์สาเหตุและการเกิดโรค
3. อาศัยคุณสมบัติของการแพ้ยา
4. อาศัยอยู่กับปัญหาการจำแนก
5. ถอดแยกชิ้นส่วนคลินิกของ LB สร้างความเสียหายต่ออวัยวะและระบบต่างๆใน LB
6. ถอดแยกชิ้นส่วนของการช็อกแบบแอนาฟแล็คติก - เป็นรูปแบบที่น่ากลัวที่สุดของ LB
7. วิธีการวินิจฉัยโรค LB
8. การรักษาและป้องกันโรค LB
คำว่า LB ถูกเสนอครั้งแรกในปี 1901 โดยนักวิทยาศาสตร์ในประเทศ Arkin Yefim Aronovich (เขาสังเกตเห็นว่าเมื่อถูครีมขี้ผึ้งกำมะถัน - ปรอทผู้ป่วยพร้อมกันกับผื่นมีอาการรุนแรงของความเสียหายต่อร่างกาย (Anorexia, อาการอ่อนเปลี้ยเพลียแรง, โรคไข้เป็นต้น) ดังนั้นเขาจึงแสดงความเห็นตามธรรมชาติว่าโรคนี้ซึ่งเกิดจากยาและผื่นในนั้นมีบทบาทในการแสดงภายนอกเท่านั้นแผลยาเสพติดเหล่านี้ไม่สามารถเรียกได้ว่าเป็นผื่นเพราะมันผิดที่จะเรียก papulosis โนอาห์และไข้อีดำอีแดง - เป็นผื่นแดง
ครึ่งแรกของศตวรรษที่ยี่สิบมีลักษณะความสำเร็จของเคมีบำบัด คลังแสงการรักษารวมถึง quinoline อนุพันธ์เบนซีน pyrozole เตรียม sulfanilamide และยาปฏิชีวนะ ในเวลาเดียวกันรายละเอียดของภาวะแทรกซ้อนที่เพิ่มขึ้นจากการใช้ของพวกเขาได้สะสมในการปฏิบัติทางการแพทย์ การวางนัยทั่วไปของข้อมูลเหล่านี้แสดงให้เห็นว่าภาวะแทรกซ้อนเหล่านี้แตกต่างอย่างสิ้นเชิงกับกลไกการเกิดการเปลี่ยนแปลงทางพยาธิสภาพและอาการทางคลินิก
ความหลากหลายของภาวะแทรกซ้อนของการรักษาด้วยยาไม่อนุญาตให้นำไปสู่รูปแบบ nosological เพียงอย่างเดียว แต่เป็นที่ชัดเจนว่าผลกระทบของยาเสพติดในร่างกายเป็นปรากฏการณ์ทางชีววิทยาที่ซับซ้อนเนื่องจากกลไกหลายอย่างเช่น แนวคิดของผลข้างเคียงของยาเกิดขึ้น
A. ไม่มี Kudrin ในปี 2511 ในการประชุมวิชาการนานาชาติครั้งที่ 1 เรื่องผลข้างเคียงของยาภาวะแทรกซ้อนทางการแพทย์ทั้งหมดแบ่งออกเป็นกลุ่มต่อไปนี้:
- ผลข้างเคียงที่แท้จริงของยาเสพติด
- พิษของยาเสพติด
- ภาวะแทรกซ้อนที่เกี่ยวข้องกับการถอนยาอย่างฉับพลัน
- แพ้แต่ละยาเสพติด
ให้เราอาศัยแนวคิดเหล่านี้
โดยผลข้างเคียงของยาเสพติด - เข้าใจผลที่ไม่พึงประสงค์ของยาเนื่องจากโครงสร้างและคุณสมบัติของยาที่มีต่อร่างกายพร้อมกับการกระทำหลัก
ผลกระทบที่เป็นพิษของยาเสพติด - อาจเกิดจากการใช้ยาเกินขนาด, เร่งความอิ่มตัวของร่างกาย, การแนะนำอย่างรวดเร็วของขนาดกลางและแม้กระทั่งปริมาณน้อยที่สุด, ฟังก์ชั่นไม่เพียงพอของอวัยวะขับถ่าย (CRF) หรือการละเมิดกระบวนการทำให้เป็นกลางในร่างกาย
ภาวะแทรกซ้อนเนื่องจากการถอนตัวยาอย่างรวดเร็ว (อาการถอน, เงื่อนไข) - ด้วยการถอนอย่างรวดเร็วของยาบางชนิด, อาการเจ็บปวดเกิดขึ้นที่ยากต่อการอดทนโดยผู้ป่วย, รวมถึงกลุ่มอาการถอน มันเป็นลักษณะอาการกำเริบของอาการเหล่านั้นสำหรับการกำจัดของการรักษาที่ได้ดำเนินการ
การแพ้ยาแต่ละตัว - แสดงออกมาในปฏิกิริยาที่ผิดปกติของร่างกายต่อปริมาณยาปกติที่ไม่เป็นอันตรายต่อคนส่วนใหญ่ การแพ้ของแต่ละบุคคลเป็นโรคที่เกิดจากปฏิกิริยาทางร่างกายที่เปลี่ยนแปลงไป ใจแคบส่วนบุคคลรวมถึงนิสัยแปลกและปฏิกิริยาการแพ้
Idiosyncrasy เป็นการตอบสนองทางพันธุกรรมที่จำเพาะเจาะจงต่อยานี้เมื่อถูกนำมาใช้ครั้งแรก สาเหตุของ idiosyncrasy เป็นจำนวนที่ไม่เพียงพอหรือกิจกรรมที่ต่ำของเอนไซม์ ตัวอย่างเช่นการขาดเอนไซม์กลูโคส -6- ฟอสเฟต -DG ในการตอบสนองต่อยาบางอย่าง (quinidine, CA ยาเสพติด, แอสไพริน, pyrazalonic, ยาปฏิชีวนะ) นำไปสู่การพัฒนาของโรคโลหิตจาง hemolytic
อาการแพ้เป็นสาเหตุที่พบบ่อยที่สุดของการแพ้ยา คำว่า "โรคภูมิแพ้" ได้รับการประกาศเกียรติคุณเป็นครั้งแรกโดย Pirket กุมารแพทย์ชาวเวียนนาในปี 1906 ปัจจุบันโรคภูมิแพ้ได้รับการเข้าใจแล้วว่าหมายถึงความไวต่อการเปลี่ยนแปลงของร่างกายต่อการกระทำของสารนี้ไม่ว่าจะเป็น paraspecifically LB เป็นรูปแบบทางคลินิกที่สำคัญที่สุดอย่างหนึ่งของปฏิกิริยาการแพ้ยาต่อร่างกาย
การพัฒนาหลักคำสอนของ LB Landsteiner อย่างต่อเนื่องซึ่งพิสูจน์แล้วว่าเป็นการทดสอบความเป็นแอนติเจนของสารประกอบทางเคมีอย่างง่ายและเสริมสร้างพื้นฐานทางทฤษฎีเกี่ยวกับความเป็นเอกภาพของกลไกการตอบสนองของร่างกายต่อสารธรรมชาติที่ไม่ใช่โปรตีน ในประเทศของเราโครงร่าง nosological ของ LB ได้รับการยืนยันโดย E. M. Tareev ในขณะเดียวกันก็มีการหารือกันเกี่ยวกับความถูกต้องตามกฎหมายของการใช้คำว่า LB ผู้เขียนเช่น Ado V.A. Bunin แนะนำคำ LB เพื่อแสดงถึงกลุ่มผลที่ไม่พึงประสงค์ทั้งหมดของการรักษาด้วยยาที่ใช้งานคือ IE ใช้มันเป็นกลุ่มไม่ใช่แนวคิดเกี่ยวกับ nosological
อย่างไรก็ตามจนถึงปัจจุบันมีการรวบรวมข้อเท็จจริงที่น่าเชื่อถือและไม่สามารถโต้แย้งได้อย่างเพียงพอเพื่อยืนยันโครงร่างของโรคนี้ (ซึ่งเป็นผลงานของ Severnova, Nasonova, Semenkov, Mondrakov)
ดังนั้นหนึ่งร้อยเข้าใจโดย LB?
LB เป็นปฏิกิริยาที่แปลกประหลาดและไม่ถาวรของร่างกายที่เกิดขึ้นเมื่อใช้ในการรักษาหรือการแก้ปัญหา (เล็ก) ในปริมาณของยาและปรากฏตัวในอาการทางคลินิกที่หลากหลาย ความถี่ของ LB ตามผู้แต่งในประเทศคือ 7-15% ตามผู้แต่งต่างประเทศ 18-50%
สาเหตุ
ในความเป็นจริงยาเสพติดใด ๆ สามารถนำไปสู่การแพ้ยา สาเหตุที่พบบ่อยที่สุดของ LB คือยาปฏิชีวนะ (33%) ในจำนวนนี้เพนิซิลลินคิดเป็น 58.7%, ไบซิลลิน 18.5%, สเตรทโตมัยซิน 15% อันดับที่สอง ได้แก่ เซรั่มและวัคซีน - 22.8% สำหรับ 3 - ยากล่อมประสาท 13.6% สำหรับ 4 ฮอร์โมน - 10% สำหรับ 5 - ยาแก้ปวดยา SA ในหก - antispasmodics - 2.7% และยาชา - ควินิน, ควินนิดีน, SG, การเตรียมทอง, ซาลิไซเลต, วิตามิน ฯลฯ
ความถี่ของการเกิดแผลซึ่งเป็นผลมาจากตัวแทนการรักษาด้วยยานอกเหนือไปจากคุณสมบัติของยาของยาและการตอบสนองของร่างกายเมื่อใช้ขึ้นอยู่กับปัจจัยอื่น ๆ :
- การใช้ยาที่ไม่สามารถควบคุมได้ทั้งแพทย์และผู้ป่วย
- LB ส่วนใหญ่เกิดขึ้นในร่างกายที่ได้รับผลกระทบจากโรคก่อนหน้านี้โรคที่เกิดจากการเปลี่ยนแปลงปฏิกิริยาของร่างกายและการเกิดปฏิกิริยาที่เปลี่ยนแปลงทำให้เกิดผลที่ไม่คาดคิดเมื่อใช้ยาเสพติด
- เหตุผลสำคัญสำหรับการพัฒนาของ LB คือ polypharmacy ซึ่งสร้างเงื่อนไขสำหรับการแพ้ที่หลากหลาย
- โภชนาการมีบทบาทที่ไม่ต้องสงสัยซึ่งเมื่อใช้ยาสามารถเปลี่ยนปฏิกิริยาของร่างกายและความทนทานต่อยาเสพติด
- อายุมีบทบาทสำคัญในการเกิดโรค LB เป็นที่ทราบกันมานานแล้วว่าเด็กมีความไวสูงต่อ barbiturates, salicylates และในผู้สูงอายุที่มีความดันโลหิตสูง นี่คือสาเหตุที่การพัฒนาไม่เพียงพอในวัยเด็กลดลงในระบบเอนไซม์วัยชราที่เกี่ยวข้องกับการสลายและการวางตัวเป็นกลางของสารบางอย่าง
- ปัญหาของรอยโรคทางพันธุกรรมของยาและสภาพทางพันธุกรรมของรอยโรคจำนวนหนึ่งเป็นสิ่งสำคัญ
- ระดับและอัตราการแพ้ของร่างกายส่วนหนึ่งขึ้นอยู่กับเส้นทางของการบริหารยา ดังนั้นการใช้งานในท้องถิ่นและการสูดดมมักทำให้เกิดอาการแพ้ ด้วยการแนะนำของการเปิดตัวของความไวของร่างกายน้อยกว่าด้วยการแนะนำ vm และ vk
กลไกการเกิดโรค ตามที่เราได้ตกลงกันแล้ว LB เป็นหนึ่งในรูปแบบทางคลินิกของการแพ้ยา ยาส่วนใหญ่เป็นสารประกอบทางเคมีอย่างง่าย พวกมันเป็นแอนติเจนที่บกพร่อง (haptens) ซึ่งมีความสามารถในการทำปฏิกิริยากับแอนติบอดีในร่างกาย แต่พวกมันเองไม่สามารถก่อให้เกิด ยากลายเป็นแอนติบอดี้ที่สมบูรณ์หลังจากที่จับกับโปรตีนเนื้อเยื่อของร่างกาย ในกรณีนี้มีการสร้างแอนติเจน (ผันแปร) ที่ซับซ้อนซึ่งก่อให้เกิดอาการแพ้ของร่างกาย ยาอื่น ๆ แม้ว่าจะไม่ได้แยกออกมาเล่นบทบาทของ haptens (levomycetin, erythromycin, diacarb) เมื่อนำกลับเข้าสู่ร่างกายตัวอ่อนเหล่านี้มักจะจับกับแอนติบอดีที่ก่อตัวขึ้นหรือเม็ดเลือดขาวที่ไวต่อความรู้สึกด้วยตัวเองโดยไม่ต้องจับกับโปรตีนก่อน พื้นที่เหล่านี้อาจเหมือนกันสำหรับยาเสพติดที่แตกต่างกัน พวกเขาจะเรียกว่าปัจจัยทั่วไปหรือปฏิกิริยาข้าม ดังนั้นอาจทำให้เกิดอาการแพ้ต่อยาอื่น ๆ ที่มีปัจจัยเดียวกันได้ ยาที่มีปัจจัยร่วมกัน:
1. penicillin (ธรรมชาติกึ่งสังเคราะห์ - oxacillin, carbenicillin, cephalosporins) ปัจจัยทั่วไปสำหรับพวกเขาคือแหวนเบต้าแลคตัม หากผู้ป่วยมีอาการแพ้เป็นบวกต่อยาเพนิซิลินธรรมชาติเขาไม่ควรได้รับเบต้า - แลคตัม (เซปาริน ฯลฯ )
2. novocaine, กรด paraaminosalicylic, CA, มีปัจจัยร่วมกัน - สวรรค์ (ฟีนิลลามีน)
3. ยาลดน้ำตาลในเลือดในช่องปาก (butamide, bukarban, chlorpropamide), thiazide dysuric (hypothiazide, furosemide), สารยับยั้ง carbanhydrase (diacarb) มีปัจจัยร่วมกัน - กลุ่มเบนซีน - ซัลโฟนาไมด์
4. ยารักษาโรคจิต (aminosine), antihistamines (diprazine, pipolphene), เมทิลีนบลู, ยากล่อมประสาท (fluoroacisin), การขยายตัวของหลอดเลือด (chloracisin, nanochlozin), antiarrhythmic (ethmosin) และอื่น ๆ มีปัจจัยร่วมกัน
5. ไอโอดีนของโซเดียมหรือโพแทสเซียมวิธีแก้ปัญหาของ Lugol, ตัวแทนความคมชัดที่ประกอบด้วยไอโอดีน - ไอโอดีน
นั่นคือเหตุผลที่ผู้ป่วยส่วนใหญ่เกิดอาการแพ้ polyvalent ต่อยาหลายชนิด
ดังนั้นสำหรับการพัฒนาของ LB (การแพ้) จำเป็นต้องมี 3 ขั้นตอน: 1. การเปลี่ยนแปลงของยาในรูปแบบที่สามารถทำปฏิกิริยากับโปรตีน 2. กับโปรตีนของร่างกายให้กลายเป็นแอนติเจนที่สมบูรณ์ 3. การตอบสนองของระบบภูมิคุ้มกันของร่างกายต่อคอมเพล็กซ์ซึ่งกลายเป็นสิ่งแปลกปลอม ผ่านการก่อตัวของอิมมูโนโกลบูลิน
ดังนั้นภายใต้อิทธิพลของยาเสพติดจึงมีการจัดเรียงภูมิคุ้มกันใหม่โดยเฉพาะของร่างกาย ขั้นตอนของอาการแพ้ต่อไปนี้มีความโดดเด่น:
1. ก่อนภูมิคุ้มกัน - การก่อตัวของสารก่อภูมิแพ้ (เต็ม) สมบูรณ์ (แอนติเจน)
2. ภูมิคุ้มกัน - ปฏิกิริยาแอนติเจนและแอนติบอดีที่เกิดขึ้นในดินแดนของอวัยวะที่ทำให้ตกใจ ปฏิกิริยานี้มีความเฉพาะเจาะจงและเกิดจากการแนะนำของสารก่อภูมิแพ้เฉพาะเท่านั้น
3. pathochemical - เป็นผลมาจากการก่อตัวของแอนติเจนและแอนติบอดีที่ซับซ้อนมากถึง 20 สารออกฤทธิ์ทางชีวภาพ (ฮิสตามีน, เฮ, เซโรโทนิน, คิน) ปฏิกิริยาไม่เฉพาะเจาะจง
4. pathophysiological - ประจักษ์โดยผลการเกิดโรคของสารออกฤทธิ์ทางชีวภาพในอวัยวะและเนื้อเยื่อต่างๆ
มีปฏิกิริยาแพ้ของประเภททันทีและล่าช้า ปฏิกิริยาที่เกิดขึ้นทันทีคือการมีแอนติบอดีหมุนเวียนอยู่ในกระแสเลือด ปฏิกิริยานี้เกิดขึ้น 30-60 นาทีหลังจากได้รับยาและมีลักษณะอาการแบบเฉียบพลัน: เม็ดเลือดขาวในท้องถิ่น, eosinophilia ปฏิกิริยาชนิดที่ล่าช้าเกิดขึ้นเนื่องจากการปรากฏตัวของแอนติบอดีในเนื้อเยื่อและอวัยวะ Yu จะมาพร้อมกับ lymphocytosis ท้องถิ่นเกิดขึ้น 1-2 วันหลังจากรับประทานยา พื้นฐานของการจำแนกประเภทนี้คือเวลาของการเกิดปฏิกิริยาหลังจากการบริหารของยาเสพติด อย่างไรก็ตามมันไม่ครอบคลุมความหลากหลายของอาการภูมิแพ้ทั้งหมด ดังนั้นจึงมีการจำแนกประเภทของปฏิกิริยาการแพ้ตามหลักการก่อโรค (Ado 1970.1978) ปฏิกิริยาการแพ้ทั้งหมดจะถูกแบ่งออกเป็นความจริง (ปฏิกิริยาการแพ้จริง) และเท็จ (ปฏิกิริยาการแพ้หลอก, ไม่ใช่ภูมิคุ้มกัน) ของจริงแบ่งออกเป็น chimeric (B-dependent) และ chitergic (T-dependent) ขึ้นอยู่กับลักษณะของกลไกภูมิคุ้มกัน ปฏิกิริยาการแพ้ที่แท้จริงมีขั้นตอนทางภูมิคุ้มกันในการพัฒนาของพวกเขาพวกเขาทำไม่ผิด ปฏิกิริยาการแพ้แบบ Chimeric เกิดขึ้นจากปฏิกิริยาของแอนติเจนกับแอนติบอดีการก่อตัวของสิ่งที่เกี่ยวข้องกับ B-lymphocytes, kitergic - โดยการรวมกันของสารก่อภูมิแพ้กับเซลล์เม็ดเลือดขาวไวแสง
คุณสมบัติของการแพ้ยา:
1. การพึ่งพาชนิดของยาหรือดัชนีการแพ้ที่เรียกว่า ตัวอย่างเช่น phenethylhydantoin มักจะทำให้เกิดอาการแพ้ (ดัชนีการแพ้ 80-90% ในเพนิซิลลิน - 0.3-3%)
2. การพัฒนาของการแพ้ยาขึ้นอยู่กับความสามารถส่วนบุคคลของร่างกายซึ่งปัจจัยทางพันธุกรรมมีจุดเจ็บ ตัวอย่างเช่นเด็กมีแนวโน้มที่จะได้รับผลกระทบจากการแพ้ยาน้อยกว่าผู้ใหญ่ บ่อยครั้งที่การแพ้ยาพัฒนาขึ้นในผู้ป่วย (กล่าวคือพื้นหลังของโรคพื้นฐาน) กว่าในคนที่มีสุขภาพดี ผู้ป่วย SLE มีความอ่อนไหวต่อการแพ้ยามากเป็นพิเศษ โรคหอบหืดหลอดลมมักจะพัฒนาในบุคคลที่มี Ig E, prostaglandins เป็นต้น
3. สำหรับการพัฒนาของการแพ้ยาการแพ้ก่อนหน้านี้โดยเฉพาะอย่างยิ่งกับสารโปรตีนมีความสำคัญมาก
4. การ จำกัด เฉพาะของการเกิดอาการแพ้โดยไม่คำนึงถึงวิธีการบริหารยาเสพติด: CA, ทอง - ทำลายไขกระดูก, ถั่วเหลืองโลหะหนัก - ตับอักเสบที่เป็นพิษ
การจัดประเภท LB:
ตามความรุนแรงของการเกิดขึ้นมี 2 รูปแบบที่แตกต่าง:
1. รูปแบบเฉียบพลัน·อาการช็อกอย่างรุนแรง·โรคหอบหืด·โรคโลหิตจาง hemolytic เฉียบพลัน·อาการบวมน้ำของ Quincke · vasomotor renitis
2. รูปแบบ Lingering ·เจ็บป่วยเซรั่ม·ยาเสพติด vasculitis ·กลุ่มอาการของไลล์และอื่น ๆ
ความรุนแรง 3 องศา
1. อาการไม่รุนแรง (มีอาการคันอาการบวมน้ำลมพิษ Quincke) หายไป 3 วันหลังจากได้รับการแต่งตั้งของยาแก้แพ้
2. ความรุนแรงปานกลาง (ลมพิษผิวหนังอักเสบกลากคั่ง multiforme มีไข้สูงถึง 39, โพลีหรือ monoarthritis, myocarditis พิษแพ้) อาการหายไปหลังจาก 4-5 วัน แต่ต้องได้รับการแต่งตั้งของ glucocorticoids ในขนาดเฉลี่ย 20-40 มก.
3. รูปแบบที่รุนแรงเป็นที่ประจักษ์โดยช็อก, โรคผิวหนัง exfoliative, กลุ่มอาการของไลล์, ความเสียหายให้กับอวัยวะภายใน (myocarditis ที่มีความผิดปกติของจังหวะ, กลุ่มอาการของโรคไต) เพิ่ม อาการทั้งหมดหายไปหลังจาก 7-10 วันหลังจากได้รับการแต่งตั้งรวมกันไม่เพียง แต่ glucocorticoids แต่ยัง immunomodulators, antihistamines
อาการเริ่มแรกของ LB มีความหลากหลายและไม่เฉพาะเจาะจงมากนักซึ่งมักจะทำให้ประเมินได้ยาก ในหมู่พวกเขามีการเสื่อมสภาพทั่วไปในความเป็นอยู่, วิงเวียน, อ่อนแอ, ไม่แยแสมักจะอธิบายไม่ได้ในช่วงโรคพื้นฐาน อาจมีอาการปวดศีรษะเวียนศีรษะผิดปกติป่วย ฯลฯ อาการทางคลินิกของ LB ก็มีความหลากหลายอย่างมาก Polosukhina พูดเป็นรูปเป็นร่างกล่าวว่าอาการของ LB มีความหลากหลายและไม่คาดคิด จากอาการที่อธิบายไว้มากมายเราจะมุ่งเน้นเฉพาะผู้ที่มีความสำคัญทางคลินิกมากที่สุดเช่นการคุกคามที่พบบ่อยหรือรุนแรง
ช็อต Anaphylactic
แนวคิดของ“ anaphylaxis” ถูกคิดค้นครั้งแรกในปี พ.ศ. 2445 โดย Richet and Porter ซึ่งเป็นปฏิกิริยาที่ผิดปกติของร่างกายสุนัขไปจนถึงการบริหารสารสกัดซ้ำจากหนวดของ acpenib ในปี 1905, Sakharov อธิบายปฏิกิริยาที่คล้ายกันกับการแนะนำของเซรุ่มม้าในหนูตะเภา
Anaphylaxis เป็นสิ่งที่ตรงกันข้ามกับการปกป้องร่างกายจากผลกระทบของผลิตภัณฑ์ที่เป็นพิษ
Anaphylactic shock เป็นชนิดของการแพ้ยาชนิดทันทีที่เกิดขึ้นในระหว่างการนำยาเข้าสู่ร่างกายของผู้ป่วย สาเหตุของการเกิด anaphylactic shock อาจเป็นยาที่ใช้อยู่ในปัจจุบันทั้งหมด ส่วนใหญ่มักจะเกิดอาการแพ้อย่างรุนแรงจากการให้ยาปฏิชีวนะ (penicillin 0.5-16%) ปริมาณของยาเพนนิซิลลินที่เกิดจากการกระแทกอาจมีขนาดเล็กมาก ตัวอย่างเช่นกรณีของการตกใจกับร่องรอยของ penicillin ในเข็มฉีดยาที่เหลืออยู่หลังจากเข็มฉีดยาที่ใช้ในการจัดการ penicillin ให้กับผู้ป่วยรายหนึ่งได้รับการอธิบายผู้ป่วยถูกล้างต้มเขาถูกฉีดด้วยยาเสพติดให้ผู้ป่วยที่ไวต่อยาปฏิชีวนะ กรณีของการเกิด anaphylactic shock เกี่ยวกับการบริหารของตัวแทนความคมชัด X-ray, ยาคลาย, ยาชา, วิตามิน, อินซูลิน, ทริปซินและฮอร์โมนพาราไธรอยด์ Anaphylactic shock มีลักษณะของการลดลงอย่างรวดเร็วของสีของหลอดเลือดซึ่งเกิดขึ้นโดยตรงกับการบริหารของยาและนำไปสู่การเปลี่ยนแปลงของการไหลเวียนโลหิตและการตายของเนื้อเยื่อที่อวัยวะสำคัญ - สมอง, หัวใจ, ไตและอื่น ๆ
อาการแพ้ยาเกิดขึ้น 3-30 นาทีหลังจากให้ยา อาการทางคลินิกมีความหลากหลาย ขึ้นอยู่กับความรุนแรงของการเกิดอาการช็อก 3 องศา ความรุนแรงของการกระแทกเกิดจากระดับของความผิดปกติของการไหลเวียนโลหิตและการทำงานของการหายใจภายนอก ด้วยอาการที่ไม่รุนแรงของอาการแพ้อย่างรุนแรงมีการสังเกตระยะเวลาสั้น ๆ ประมาณ 5-10 นาทีซึ่งมีลักษณะของอาการคัน, ลมพิษ, ภาวะเลือดคั่งในผิวหนัง, ภาวะเลือดคั่งในผิวหนัง, อาการบวมน้ำของ Quincke, อาการบวมน้ำที่กล่องเสียงอักเสบ ผู้ป่วยมีเวลาบ่นเจ็บหน้าอกวิงเวียนขาดอากาศตาพร่ามัวมึนงงนิ้วมือลิ้นริมฝีปากปวดท้องบริเวณเอว
วัตถุประสงค์: ซีดของผิวหนัง, ตัวเขียว, ชีพจรไส้หลอดลม, หลอดลมที่มีการหายใจดังเสียงฮืด ๆ , อาเจียน, อุจจาระหลวม HELL 6030 - 50
11 พฤษภาคม 2013 ศาสตราจารย์ I. A. Kassirskiiเราคุยกันเรื่องยาเสพติดได้ไหม?
อันที่จริงเมื่อเห็นแวบแรกมันฟังดูขัดแย้งกัน คำว่า "ยา" นั้นขัดแย้งกับแนวคิดที่ว่าวิธีการรักษาอาจทำให้เกิดโรคได้ ...
แต่กระนั้นก็ยังมีโรคยาอยู่เพราะมีผลข้างเคียงที่เรียกว่ายาเสพติด
อย่างไรก็ตามก่อนที่จะทำความคุ้นเคยกับโรคยาเราทำการจองทันที - เราจะไม่คิดว่ามันเป็นเรื่องธรรมดามากและเกิดขึ้นบ่อยครั้ง
เราทุกคนจ่ายส่วยยาเสพติด เป็นการยากที่จะจินตนาการว่าคนสมัยใหม่จะเข้ารับการผ่าตัดโดยไม่ต้องใช้ยาแก้ปวดหรือไม่ใช้ยาปฏิชีวนะที่นำมารักษาโรคติดเชื้อได้เกือบทั้งหมด!
มีการใช้สารสมุนไพรตั้งแต่สมัยโบราณเพื่อบรรเทาความเจ็บปวดทุกข์ทรมานรักษาบาดแผลเช่นยานอนหลับและอื่น ๆ เริ่มแรกตัวแทนการรักษาถูกค้นพบโดยประจักษ์ - พวกเขาได้รับการคัดเลือกจากการสังเกตโลกพืชจากสารจากสัตว์และแร่ธาตุ ตัวเลือกของพวกเขาถูกสร้างขึ้นบนพื้นฐานของประสบการณ์ส่วนตัวของผู้คนและดึงดูดความสนใจไปยังวิธีการดังกล่าวที่ดึงดูดหมอโบราณและยุคกลางที่มีรูปร่างกลิ่นสีรสชาติการกระทำที่แข็งแกร่ง
ในสมัยนั้นผลกระทบของยาเสพติดได้รับการทดสอบเฉพาะในมนุษย์ในขณะที่ปริมาณของพวกเขาถูกกำหนดบนพื้นฐานของการสังเกตเชิงประจักษ์อย่างโหดร้าย
มันไม่มีอุบัติเหตุจากการที่มีพิษของผู้ป่วยความล้มเหลวในการรักษาโรคต่าง ๆ - อาการของโรคยา
ดังนั้นผลจากการใช้ยาที่ไม่เหมาะสมทำให้แพทย์บางคนแน่ใจว่ายาบางชนิดมีอันตรายมากกว่าโรคที่พวกเขาพยายามรักษาด้วยความช่วยเหลือของพวกเขาละทิ้งวิธีการรักษาตามปกติ แพทย์เหล่านี้เข้าร่วมระบบของ homeopathy ซึ่งประกาศ "กฎของปริมาณขนาดเล็ก" แต่ homeopaths ไม่ได้ขึ้นอยู่กับหลักการของวิธีการทางวิทยาศาสตร์ของการวิจัยไม่ได้พิจารณาว่าจำเป็นต้องศึกษาสาเหตุที่ซับซ้อนและกลไกของการพัฒนาของโรคและดังนั้นจึงไม่สามารถให้อะไรพิสูจน์ที่จำเป็นสำหรับการรักษาโรคร้ายแรง และหาก homeopaths บางครั้งนำมาบรรเทาผู้ป่วยบางคนก็เป็นหลักป่วยได้อย่างง่ายดายฝากฝังได้อย่างง่ายดายด้วยระบบประสาททำลายอย่างรวดเร็ว Homeopathy ช่วยให้พวกเขาเป็นผลมาจากจิตบำบัดหรือการใช้ยาพร้อมกันแบบดั้งเดิม
ตั้งแต่ต้นศตวรรษที่ 19 การรักษาด้วยยาได้กลายเป็นรากฐานทางวิทยาศาสตร์ที่มั่นคง เธอใช้ทั้งความสำเร็จของเคมีและวิธีการทางสรีรวิทยาทดลองเพื่อศึกษาผลกระทบของยาในปริมาณต่าง ๆ ต่อสัตว์ หลักการที่พัฒนาขึ้นของการสร้างรายบุคคลที่เข้มงวดในการรักษาผู้ป่วย (เพื่อรักษาผู้ป่วยไม่ใช่โรค) มีส่วนทำให้การใช้ยาอย่างมีเหตุผลมากที่สุด
ในขณะที่การรักษาด้วยยานั้นส่วนใหญ่ถูก จำกัด โดยปริมาณเฉลี่ยที่ควบคุมระบบประสาทระบบหัวใจและหลอดเลือดระบบต่อมไร้ท่อและระบบอื่น ๆ ของร่างกายด้วยการใช้ยาต้านเชื้อแบคทีเรียเพื่อยับยั้งการติดเชื้อ แต่ต้องใช้ยาเพิ่มขึ้นและใช้ยาเป็นเวลานาน ตัวอย่างเช่นการเป็นพิษในเลือดเรื้อรังวัณโรคซิฟิลิสและโรคอื่น ๆ ได้รับการรักษาด้วยยาเคมีบำบัดเป็นเวลานาน บางครั้งสิ่งนี้นำไปสู่พิษเล็กน้อยของยาปฏิชีวนะ
การใช้ยาในปัจจุบัน
 ปัจจุบันยาเสพติดทั้งหมดถูกนำมาใช้บนพื้นฐานของการศึกษาทางคลินิกที่แม่นยำของโรคดังนั้นยาเกือบทั้งหมดที่ผลิตโดยร้านขายยาตามใบสั่งแพทย์และในตลาดเสรีมีความปลอดภัยอย่างสมบูรณ์ แต่เป็นสิ่งสำคัญมากที่ต้องสังเกตปริมาณการใช้อย่างสมเหตุสมผลตามคำแนะนำของแพทย์
ปัจจุบันยาเสพติดทั้งหมดถูกนำมาใช้บนพื้นฐานของการศึกษาทางคลินิกที่แม่นยำของโรคดังนั้นยาเกือบทั้งหมดที่ผลิตโดยร้านขายยาตามใบสั่งแพทย์และในตลาดเสรีมีความปลอดภัยอย่างสมบูรณ์ แต่เป็นสิ่งสำคัญมากที่ต้องสังเกตปริมาณการใช้อย่างสมเหตุสมผลตามคำแนะนำของแพทย์
นี่คือการยืนยันโดยสถิติที่เรียบง่าย
ในระหว่างวันผู้คนนับล้านใช้ยาหลายอย่างทั้งที่บ้านและในโรงพยาบาล ยาบางชนิดเช่นอาการปวดหัว, ท้องผูก, ยาระงับประสาท, ยาลดแสงหัวใจ, ยาฆ่าเชื้อภายนอกเป็นส่วนหนึ่งของชีวิตประจำวันและช่วยให้ผู้คนมีชีวิตและทำงานได้อย่างแน่นอน ยาที่ต้องใช้คำแนะนำทางการแพทย์ที่รุนแรงกว่านั้นก็มีใช้ในวงกว้างเช่นกัน และถ้าเราถามว่า: มีกรณีของโรคยาเสพติดที่เรียกว่าในการใช้ยาเราจะต้องตอบเชิงลบ: ไม่มากน้อย!
อย่างไรก็ตามแพทย์โดยธรรมชาติมุ่งมั่นที่จะให้แน่ใจว่ากรณีเหล่านี้จะไม่ได้สังเกตเลยเพราะโรคยาเสพติดสามารถทำให้คนเป็นอันตรายอย่างมาก และเพื่อที่จะทราบวิธีจัดการกับมันคุณต้องค้นหาสาเหตุที่มันเกิดขึ้น
สาเหตุของการเจ็บป่วยยาเสพติด?
สาเหตุของการเกิดโรคยาเสพติดอาจเพิ่มขึ้นเมื่อเทียบกับบรรทัดฐานของการใช้ยาเพียงครั้งเดียว เราให้เพียงตัวอย่างเดียว: สารหนูในขนาดเล็กมีค่าการรักษาในขณะที่ในปริมาณมากมันทำลายร่างกาย
สำหรับการเกิดขึ้นของโรคยาการสะสมของการกระทำของยาเสพติดโดยเฉพาะอย่างยิ่งในร่างกาย - ที่เรียกว่าการสะสม - ของการใช้งานในระยะยาวที่ไม่มีเหตุผลของผลิตภัณฑ์ยาเป็นสิ่งสำคัญ
ตัวอย่างหลังเป็นผลสะสม โบรมีน.
เมื่อใช้เป็นเวลานานอาจมีอาการน้ำมูกไหลผื่นที่ผิวหนังปรากฏขึ้นความจำอ่อนแอสุขภาพทั่วไปก็แย่ลง เป็นที่ชัดเจนว่าควรยกเลิกยาในเวลาที่เหมาะสม แต่แพทย์สามารถรับมือกับอาการของโรคยาได้อย่างง่ายดายพวกเขาเป็นที่รู้จักพวกเขาสามารถคาดการณ์และป้องกันได้ทันเวลา แต่จะเกิดอะไรขึ้นถ้าผู้ป่วยยาเสพติด - พิษของยาชนิดต่าง ๆ - ปรากฏชัดในผู้ป่วยเป็นรายบุคคล?
 ดังนั้นหลังจากสมัครแล้ว streptomycin เวียนศีรษะอย่างรุนแรงหรือสูญเสียการได้ยินอาจเกิดขึ้น นี่เป็นเพราะ Streptomycin มีพิษเฉพาะต่อประสาทของหูชั้นใน
ดังนั้นหลังจากสมัครแล้ว streptomycin เวียนศีรษะอย่างรุนแรงหรือสูญเสียการได้ยินอาจเกิดขึ้น นี่เป็นเพราะ Streptomycin มีพิษเฉพาะต่อประสาทของหูชั้นใน
อย่างไรก็ตามจะต้องมีการเน้นว่าภาวะแทรกซ้อนนี้หายากมากเพียง 1-2 เปอร์เซ็นต์ของกรณีและเป็นชั่วคราว ปรากฏการณ์ทั้งหมดเหล่านี้มักจะหายไปทันทีที่หยุดใช้ Streptomycin
ดังนั้นแพทย์ที่ได้รับมอบหมายให้รักษาเช่นการเจ็บป่วยที่รุนแรงเช่นวัณโรคแทบจะละเลยอันตรายจากการเกิดขึ้นของภาวะแทรกซ้อนชั่วคราวนี้
แต่ในผู้ป่วยบางรายภาวะแทรกซ้อนนี้รุนแรงมากจนแพทย์ต้องยกเลิกสเตรปโตมัยซิน
ตัวอย่างข้างต้นเน้นว่าการรู้และศึกษาโรคยามีประโยชน์อย่างไร ความรู้นี้ช่วยให้แพทย์และผู้ป่วยหลีกเลี่ยงการพัฒนาของภาวะแทรกซ้อนร้ายแรงที่เกี่ยวข้องกับการรักษาด้วยยา
เป็นสิ่งสำคัญอย่างยิ่งที่ต้องจดจำความเป็นพิษของยาต้านเชื้อแบคทีเรียที่ใช้ในการรักษาการติดเชื้อบางอย่าง เงินทุนเหล่านี้ตามที่เราได้กล่าวไปแล้วจะต้องใช้ในปริมาณที่มากพอและบ่อยครั้งเป็นเวลานาน ดังนั้นแพทย์โดยไม่ต้องรอให้ได้ผลพิษน้อยที่สุดใช้มาตรการป้องกันไว้ล่วงหน้า พวกเขาเฝ้าระวังปฏิกิริยาของเลือดของผู้ป่วยอุณหภูมิสถานะของระบบประสาท
ในการป้องกันการเจ็บป่วยยาวิธีการรักษาเป็นระยะ ๆ ที่แพทย์ใช้นั้นมีความสำคัญเป็นพิเศษซึ่งเป็นวิธีที่แน่นอนที่สุด มันมีประโยชน์จากมุมมองสองประการ: ประการแรกเพราะร่างกายตัวเองพักหนึ่งจากพิษของยาเสพติด; ประการที่สองการหยุดชะงักในการรักษามีผลในเชิงบวกต่อการเอาชนะการติดเชื้อ แท้จริงแล้วด้วยการใช้ยาต้านเชื้อแบคทีเรียเป็นเวลานานดูเหมือนว่าจุลินทรีย์จะคุ้นเคยกับมันความต้านทานต่อยาของพวกเขาก็เพิ่มขึ้น อย่างไรก็ตามหลังจากช่วงเวลาหนึ่งจุลินทรีย์จะกลับมาไวต่อยาต้านเชื้อแบคทีเรียอีกครั้ง
มันยากที่จะบัญชีและป้องกันรูปแบบของโรคยาเสพติดที่เกี่ยวข้องกับการเพิ่มความไวเฉพาะบุคคลของร่างกายของผู้ป่วยกับยาเสพติดโดยเฉพาะและมักจะค่อนข้างไร้เดียงสาซึ่งสามารถขายในร้านขายยาได้โดยไม่ต้องมีใบสั่งแพทย์
ภูมิไวเกิน - ภูมิแพ้
 ภาวะภูมิไวเกินชนิดนี้ - โรคภูมิแพ้นี่เป็นคุณสมบัติพิเศษโดยธรรมชาติหรือได้มาของร่างกายเพื่อตอบสนองกับปฏิกิริยาที่เจ็บปวดกับตัวแทนบางอย่างที่มีการนำเข้าสู่ร่างกายในปริมาณปกติ
ภาวะภูมิไวเกินชนิดนี้ - โรคภูมิแพ้นี่เป็นคุณสมบัติพิเศษโดยธรรมชาติหรือได้มาของร่างกายเพื่อตอบสนองกับปฏิกิริยาที่เจ็บปวดกับตัวแทนบางอย่างที่มีการนำเข้าสู่ร่างกายในปริมาณปกติ
มีตัวอย่างมากมายของการแพ้ดังกล่าว
อาการแพ้ยามีการเปลี่ยนแปลงในเลือด; ด้วยการแพ้ Streptocide, sulfazole, ยาปฏิชีวนะมักจะมีลมพิษรุนแรงหรือความเสียหายผิวเหมือนกลากบวมใบหน้าบวมคันใน perineum ฯลฯ
การพัฒนาของเชื้อราหลังจากยาปฏิชีวนะ
มีอีกรูปแบบหนึ่งของโรคยาที่เกิดจากเชื้อรา มันขึ้นอยู่กับอะไร? ในการรักษาด้วยยาปฏิชีวนะมักจะมีการยับยั้งจุลินทรีย์ที่ไม่ทำให้เกิดโรคทั่วไปที่อาศัยอยู่ในลำไส้และในการเปิดใช้งานการเชื่อมต่อของเชื้อรายีสต์ซึ่งมักจะอาศัยอยู่ในทางเดินอาหารทางเดินหายใจและผิวหนัง เป็นผลให้โรคเชื้อราพัฒนาที่เรียกว่า candidiasis หรือ candidiasis
ข้อสรุปใดที่ควรดึงมาจากข้อเท็จจริงข้างต้น
แน่นอนว่าต้องจำไว้ว่าในยาส่วนใหญ่ที่ครอบงำโดยแพทย์หรือซื้อในร้านขายยาโดยไม่ต้องมีใบสั่งยาพวกเขาช่วยบุคคล
ยาปฏิชีวนะทำให้มนุษยชาติได้รับชัยชนะเหนือโรคหลายชนิด - โรคเยื่อหุ้มสมองอักเสบ, โรคปอดบวม, วัณโรค, เยื่อหุ้มสมองอักเสบวัณโรค, ฯลฯ ในขณะเดียวกันเมื่อไม่นานมานี้การวินิจฉัยโรคหลายโรคที่ระบุว่าหมายถึงความตาย - รวดเร็วจากโรคระบาดและเยื่อหุ้มสมองอักเสบ วัณโรค
อย่างไรก็ตามการรักษาโรคมีกฎหมายของตัวเอง แพทย์รู้กฎหมายเหล่านี้ดี แต่ผู้ป่วยก็ควรตระหนักถึงผลข้างเคียงของยาเสพติดความเป็นไปได้ของโรคยาเสพติดที่เกี่ยวข้องกับเรื่องนี้เพื่อป้องกันอันตรายแม้แต่น้อยที่สุด