21. ยาแก้แพ้: การจำแนกประเภท, กลไกการออกฤทธิ์, ตัวชี้วัดสำหรับการใช้งาน, ข้อห้ามและผลข้างเคียง
ระคายเคือง - กลุ่มยาที่ทำหน้าที่ยับยั้งการแข่งขันของตัวรับฮีสตามีนในร่างกายซึ่งนำไปสู่การยับยั้งผลกระทบ
แบ่งออกเป็น 2 กลุ่ม : 1) ตัวบล็อคตัวรับ H2-histamine และ 2) ตัวบล็อคตัวรับ H2-histamine อัพตัวรับ H1 มีคุณสมบัติป้องกันอาการแพ้ เหล่านี้รวมถึง diphenhydramine, diprazine, suprastin, tavegil, diazolin, fenkarol พวกเขาเป็นคู่แข่งของฮีสตามีนและกำจัดผลกระทบต่อไปนี้: กล้ามเนื้อกระตุกอย่างราบเรียบ, ความดันเลือดต่ำ, การซึมผ่านของเส้นเลือดฝอยที่เพิ่มขึ้น, การพัฒนาของอาการบวมน้ำ, ภาวะเลือดคั่งและอาการคันของผิวหนัง การหลั่งของต่อมในกระเพาะอาหารจะไม่ได้รับผลกระทบ
ตามผลกระทบต่อระบบประสาทส่วนกลางยาเสพติดที่มีผลกด (diphenhydramine, diprazine, suprastin) และยาเสพติดที่ไม่ส่งผลกระทบต่อระบบประสาทส่วนกลาง (diazolin) สามารถโดดเด่น Fencarol และ tavegil มีผลกดประสาทที่อ่อนแอ Diphenhydramine, diprasia และ suprastin มีฤทธิ์สงบเงียบและถูกสะกดจิต พวกเขาถูกเรียกว่า "คืน" ยาเสพติด; พวกเขายังมีผล antispasmodic และการปิดกั้นและ Diphenhydramine เป็นผลการปิดกั้นปมประสาทดังนั้นพวกเขาสามารถลดความดันโลหิต Diazolin เรียกว่า antihistamine“ กลางวัน”
ยาพวกนี้ ใช้ ด้วยอาการแพ้ประเภททันที ด้วยอาการช็อกแบบอะนาไฟแล็กติกพวกเขาไม่ได้มีประสิทธิภาพมาก ยาที่กดระบบประสาทส่วนกลางสามารถกำหนดให้นอนไม่หลับ, สำหรับ potentiation ของชา, ยาแก้ปวด, ยาชาเฉพาะที่, สำหรับอาเจียนของหญิงตั้งครรภ์, พาร์กินสัน, ชักกระตุก, ความผิดปกติของขนถ่าย PE: ปากแห้งอาการง่วงนอน ยาเสพติดที่มีคุณสมบัติยากล่อมประสาทจะไม่แนะนำสำหรับผู้ที่เกี่ยวข้องกับการปฏิบัติงานงานในการขนส่ง ฯลฯ
K อัพ ตัวรับ H2-histamine เป็น ranitidine และ โดดเดี่ยว. พวกเขาจะใช้สำหรับโรคของกระเพาะอาหารและลำไส้เล็กส่วนต้น ด้วยโรคภูมิแพ้พวกเขาจะไม่ได้ผล
ยาเสพติด, ป้องกัน ปล่อย ธาตุชนิดหนึ่ง และปัจจัยการแพ้อื่น ๆ .. เหล่านี้รวมถึงโซเดียมโครโมลิน (intal), ketotifen (ซาดิท), และ glucocorticoids (hydrocortisone, prednisolone, dexamethasone, ฯลฯ ) โครโมลินโซเดียมและ ketotifen ทำให้เยื่อหุ้มเซลล์มีความเสถียรยับยั้งการเข้าสู่แคลเซียมและการเสื่อมสลายของเสากระโดงทำให้ลดการปล่อยฮีสตามีนซึ่งเป็นสารที่ออกฤทธิ์ช้าของ anaphylaxis และปัจจัยอื่น ๆ พวกเขาจะใช้สำหรับโรคหอบหืด, โรคหลอดลมอักเสบภูมิแพ้, โรคจมูกอักเสบ, ไข้ละอองฟาง ฯลฯ
Corticosteroids มีผลต่อการเผาผลาญอาหารที่หลากหลาย ผลของการลดความเสี่ยง desallitizing เกี่ยวข้องกับการยับยั้งการสร้างภูมิคุ้มกันการเสื่อมสภาพของเซลล์เสา, basophils, นิวโทรฟิลและการลดลงของการปล่อยปัจจัย anaphylaxis (ดูบรรยาย 28)
เพื่อกำจัดอาการทั่วไปที่รุนแรงของ anaphylaxis (โดยเฉพาะอย่างยิ่งอาการช็อกอย่างรุนแรง, การล่มสลาย, อาการบวมน้ำที่กล่องเสียง, หลอดลมอักเสบรุนแรง), ใช้ adrenaline และ eufillin, หากจำเป็น - strophanthin, คอร์กลูซิน, ดิจอกซิน, prednisolone, hydrocortisone
สำหรับการรักษาโรคภูมิแพ้ชนิดล่าช้า (โรคแพ้ภูมิตัวเอง) จะใช้ยาที่ยับยั้งการสร้างภูมิต้านทานและยาที่ลดความเสียหายของเนื้อเยื่อ กลุ่มที่ 1 ได้แก่ กลูโคคอร์ติคอย, cyclosporine และ cytostatics ซึ่ง ได้แก่ ยากดภูมิคุ้มกัน. MD glucocorticoids เกี่ยวข้องกับการยับยั้งการแพร่กระจายของ T-lymphocytes กระบวนการ“ การรับรู้” ของแอนติเจนการลดลงของความเป็นพิษของ T-lymphocytes นักฆ่า (“ นักฆ่า”) และด้วยการเร่งความเร็วของการย้ายถิ่นขนาดใหญ่ Cytostatics (azathioprine และอื่น ๆ ) ยับยั้งขั้นตอนการเพิ่มจำนวนของการตอบสนองของระบบภูมิคุ้มกัน Cyclosporin เป็นยาปฏิชีวนะ MD มีความเกี่ยวข้องกับการยับยั้งการก่อตัวของ interleukin และการแพร่กระจายของ T-lymphocytes ต่างจาก cytostatics แต่มีผลต่อเม็ดเลือดน้อย แต่มีพิษต่อไตและความเป็นพิษต่อตับ ภูมิคุ้มกันถูกใช้เพื่อเอาชนะความไม่ลงรอยกันของเนื้อเยื่อในการปลูกถ่ายอวัยวะและเนื้อเยื่อและในโรคแพ้ภูมิตัวเอง (lupus erythematosus, polyarthritis ไขข้ออักเสบที่ไม่เฉพาะเจาะจง ฯลฯ )
ถึงยาที่ลดความเสียหายของเนื้อเยื่อ เมื่อมี foci ของการอักเสบแพ้ปลอดเชื้อ, steroidal (glucocorticoids) และยาต้านการอักเสบที่ไม่ใช่ steroidal (salicylates, orthophene, ibuprofen, naproxen, indomethacin ฯลฯ ) รวมถึง
ยาแก้แพ้มี 3 ชั่วอายุ:
1. ยาแก้แพ้รุ่นที่ 1 (Diphenhydramine, Suprastin, Tavegil, Diazolin ฯลฯ ) ใช้ในการรักษา เกิดอาการแพ้ ในเด็กและผู้ใหญ่: ลมพิษ โรคผิวหนังภูมิแพ้ กลาก, ผิวหนังคัน, โรคจมูกอักเสบภูมิแพ้, ช็อก อาการบวมน้ำของ Quincke ฯลฯ พวกเขาออกแรงอย่างรวดเร็ว แต่ถูกขับออกจากร่างกายอย่างรวดเร็วดังนั้นพวกเขาจึงกำหนดวันละ 3-4 ครั้ง
2. ยาแก้แพ้ 2 รุ่น (Erius, Zirtek, Claritin, Telfast ฯลฯ ) อย่ายับยั้งระบบประสาทและไม่ทำให้เกิดอาการง่วงนอน ยาที่ใช้รักษาอาการลมพิษ โรคจมูกอักเสบภูมิแพ้อาการคันผิวหนังโรคหอบหืดหลอดลม ฯลฯ ยาแก้แพ้ของคนรุ่นที่สองมีผลนานและดังนั้นจึงกำหนด 1-2 ครั้งต่อวัน
3. 3 antihistamines รุ่น (Terfenadine, Astemizole) เป็นกฎที่ใช้ในการรักษาโรคภูมิแพ้ในระยะยาว ได้แก่ โรคหอบหืด, โรคผิวหนังภูมิแพ้, โรคผิวหนังภูมิแพ้, โรคจมูกอักเสบภูมิแพ้ยืนต้นเป็นต้นยาเหล่านี้มีผลยาวนานที่สุดและอยู่ในร่างกายเป็นเวลาหลายวัน
ห้าม:
ความรู้สึกไวเกินไป, โรคต้อหินมุมปิด, ต่อมลูกหมากโต, แผลในกระเพาะอาหารและลำไส้เล็กส่วนต้นตีบตีบตีบ, ตีบของคอกระเพาะปัสสาวะ, โรคลมชัก. ด้วยความระมัดระวัง โรคหอบหืดหลอดลม
ผลข้างเคียง:
อาการมึนงง, ปากแห้ง, มึนงงของเยื่อบุในช่องปาก, เวียนศีรษะ, แรงสั่นสะเทือน, คลื่นไส้, ปวดหัว, อาการอ่อนเปลี้ยเพลียแรง, อัตราการลดลงของปฏิกิริยาจิต, ความไวแสง, อัมพาตของที่พัก, การประสานงานบกพร่องของการเคลื่อนไหว
พยาธิสรีรวิทยาของฮิสตามีนและชั่วโมง 1ตัวรับฮีสตามีน
ฮีสตามีนและเอฟเฟ็กต์เป็นสื่อกลางผ่านตัวรับ H 1
การกระตุ้นของผู้รับ H 1 ในมนุษย์นำไปสู่การเพิ่มขึ้นของกล้ามเนื้อเรียบ, การซึมผ่านของหลอดเลือด, การปรากฏตัวของอาการคัน, การชะลอตัวของการเหนี่ยวนำ atrioventricular, อิศวร, การเปิดใช้งานของสาขาประสาทเวกัส ในตาราง แสดงการแปลเป็นภาษาท้องถิ่น 19-1 ชั่วโมง 1ตัวรับและผลกระทบของฮีสตามีนเป็นสื่อกลางผ่านพวกเขา
ตารางที่ 19-1การ จำกัด ชั่วโมง 1ตัวรับและผลกระทบของฮีสตามีนเป็นสื่อกลางผ่านพวกเขา
บทบาทของฮิสตามีนในการเกิดโรคของโรคภูมิแพ้
ฮีสตามีนมีบทบาทนำในการพัฒนาของโรค atopic ในปฏิกิริยาการแพ้ผ่านตัวกลาง IgE จำนวนมากของฮีสตามีเข้าสู่เนื้อเยื่อจากเซลล์เสาทำให้เกิดผลต่อไปนี้ผ่านการสัมผัสกับตัวรับ H 1
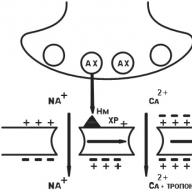
ในกล้ามเนื้อเรียบของหลอดเลือดขนาดใหญ่, หลอดลมและลำไส้, การเปิดใช้งานของผู้รับ H 1 ทำให้เกิดการเปลี่ยนแปลงในโครงสร้างของโปรตีน Gp, ซึ่งในทางกลับกัน, นำไปสู่การเปิดใช้งานของ phospholipase C, ซึ่งกระตุ้นการไฮโดรไลซิสของ inositol diphosphate การเพิ่มขึ้นของความเข้มข้นของ inositol triphosphate นำไปสู่การเปิดช่องทางแคลเซียมใน EPR ("คลังเก็บแคลเซียม") ซึ่งทำให้เกิดการปล่อยแคลเซียมเข้าสู่ไซโตพลาสซึมและเพิ่มความเข้มข้นภายในเซลล์ สิ่งนี้นำไปสู่การกระตุ้นการทำงานของไคเนส / แคลโดดูลินที่ขึ้นกับเซลล์แสง myosin และเพื่อลดการสร้างเซลล์กล้ามเนื้อเรียบ ในการทดลองฮีสตามีนเป็นสาเหตุให้กล้ามเนื้อเรียบของหลอดลมหดตัว biphasic ประกอบด้วยการหดตัวของเฟสอย่างรวดเร็วและส่วนประกอบยาชูกำลังที่ช้า มันแสดงให้เห็นในการทดลองว่าช่วงเวลาที่รวดเร็วของการหดตัวของกล้ามเนื้อเรียบเหล่านี้ขึ้นอยู่กับแคลเซียมในเซลล์และที่ช้านั้นขึ้นอยู่กับการเข้าของ extracellular แคลเซียมผ่านช่องทางแคลเซียมช้าที่ไม่ถูกปิดกั้นโดยแคลเซียมคู่อริ ฮีสตามีนเป็นตัวทำให้กล้ามเนื้อเรียบของทางเดินหายใจลดลงรวมถึงหลอดลม ในทางเดินหายใจส่วนบนนั้นจะมีตัวรับฮีสตามีน H 1 มากกว่าตัวล่างซึ่งมีความสำคัญในระดับความรุนแรงของหลอดลมหดเกร็งในหลอดลมในระหว่างการทำงานร่วมกันของฮีสตามีนกับตัวรับเหล่านี้ ฮีสตามีนทำให้หลอดลมอุดตันอันเป็นผลมาจาก อิทธิพลโดยตรง ไปยังกล้ามเนื้อเรียบของทางเดินหายใจทำปฏิกิริยากับผู้รับ H 1 นอกจากนี้ผ่านตัวรับ H 1 ฮีสตามีเพิ่มการหลั่งของของเหลวและอิเล็กโทรไลต์ในทางเดินหายใจและทำให้เกิดการผลิตเมือกเพิ่มขึ้นและอาการบวมน้ำที่ทางเดินหายใจ ผู้ป่วยโรคหอบหืดมีความไวต่อฮีสตามีนมากกว่าคนปกติถึง 100 เท่าเมื่อทำการทดสอบการยั่วยุฮิสตามีน
ใน endothelium ของหลอดเลือดขนาดเล็ก (venus post-capillary), ผล vasodilating ของฮีสตามีการไกล่เกลี่ยผ่านตัวรับ H 1 ในปฏิกิริยาการแพ้ของประเภท reagin (ผ่านตัวรับ H 2 ของเซลล์กล้ามเนื้อเรียบของหลอดเลือดดำ, ผ่านทาง adenylate cyclase) การเปิดใช้งานตัวรับ H 1 นำไปสู่ \u200b\u200b(เพิ่มขึ้นตามทางเดิน phospholipase) ไปสู่การเพิ่มขึ้นของระดับแคลเซียมในเซลล์ซึ่งรวมถึง diacylglycerol เปิดใช้งาน phospholipase A 2 ทำให้เกิดผลต่อไปนี้
การปลดปล่อย endothelium-factor ในท้องถิ่น มันแทรกซึมเข้าไปในเซลล์กล้ามเนื้อเรียบที่อยู่ใกล้เคียงและเปิดใช้งาน cyclase guanylate เป็นผลให้ความเข้มข้นของ cGMP เปิดใช้งานเพิ่มขึ้นโปรตีนไคเนส cGMP ซึ่งจะนำไปสู่การลดลงของแคลเซียมในเซลล์ ด้วยการลดลงของระดับแคลเซียมและการเพิ่มขึ้นของระดับ cGMP ทำให้เซลล์กล้ามเนื้อเรียบของ venus postcapillary คลายตัวซึ่งนำไปสู่การพัฒนาของอาการบวมน้ำและเกิดผื่นแดง
เมื่อเปิดใช้งาน phospholipase A2 การสังเคราะห์ของ prostaglandins ส่วนใหญ่ prostacyclin vasodilator เพิ่มขึ้นซึ่งยังก่อให้เกิดการก่อตัวของอาการบวมน้ำและเกิดผื่นแดง
การจำแนกประเภทของยาแก้แพ้
มีหลายประเภทของยาแก้แพ้ (ฮีสตามี H 1 ตัวรับบล็อค) แม้ว่าจะไม่ได้รับการยอมรับโดยทั่วไป ตามการจำแนกประเภทหนึ่งที่ได้รับความนิยมมากที่สุด ระคายเคือง ในช่วงเวลาของการสร้างจะถูกแบ่งออกเป็นยาเสพติดของรุ่น I และ II ยาเสพติดรุ่นที่ฉันเรียกว่ายาระงับประสาท (โดยผลข้างเคียงที่โดดเด่น) ในทางตรงกันข้ามกับยาเสพติดที่ไม่ใช่ยากล่อมประสาทของรุ่นที่สอง ยาแก้แพ้รุ่นแรกรวมถึง: diphenhydramine (diphenhydramine *), โพเมทาซีน (diprazine *, pipolfen *), clemastine, chloropyramine (suprastin *), chifenadine (phencarol *), sequifenadine (bicarfen *) ยาแก้แพ้รุ่นที่สอง: terfenadine *, astemizole *, cetirizine, loratadine, ebastine, cyproheptadine, oxatomide * 9, azelastine, acrivastine, mebhydroline, dimetinden
ในปัจจุบันมันเป็นธรรมเนียมที่จะแยก antihistamines รุ่นที่สาม มันรวมถึงยาเสพติดใหม่พื้นฐาน - สารที่ใช้งานซึ่งมีลักษณะนอกเหนือไปจากกิจกรรมการต่อต้านฮิสตามีนสูง, การขาดงานของยากล่อมประสาทและลักษณะผล cardiotoxic ของยาเสพติดรุ่นที่สอง Fexofenadine (telfast *), desloratadine ถูกอ้างถึง antihistamines รุ่นที่สาม
นอกจากนี้โครงสร้างทางเคมีของ antihistamines แบ่งออกเป็นหลายกลุ่ม (ethanolamines, ethylenediamines, alkylamines, อนุพันธ์ของ alfacarbolin, quinuclidine, phenothiazine *, piperazine * และ piperidine *)
กลไกของการกระทำและผลกระทบหลักเภสัชจลนศาสตร์ของยาแก้แพ้
antihistamines ส่วนใหญ่ที่ใช้มีคุณสมบัติทางเภสัชวิทยาที่เฉพาะเจาะจงซึ่งลักษณะพวกเขาเป็นกลุ่มแยกต่างหาก เหล่านี้รวมถึงผลกระทบต่อไปนี้: ยาแก้คัน, decongestion, antispastic, anticholinergic, antiserotonin, ยาระงับประสาทและยาชาเฉพาะที่เช่นเดียวกับการป้องกันหลอดลมที่เกิดจากฮีสตามี
antihistamines เป็นคู่อริของฮิสตามีน H 1 ตัวรับและความสัมพันธ์ของพวกเขาสำหรับตัวรับเหล่านี้จะต่ำกว่าฮิสตามีนอย่างมีนัยสำคัญ (ตารางที่ 19-2) นั่นคือสาเหตุที่ยาเหล่านี้ไม่สามารถกำจัดฮิสตามีนที่เกี่ยวข้องกับตัวรับยาได้ แต่จะบล็อกเฉพาะตัวรับที่ว่างหรือปล่อยออกมาเท่านั้น
ตารางที่ 19-2ประสิทธิผลเปรียบเทียบของยาต้านฮีสตามีนตามระดับการปิดล้อม ชั่วโมง 1ตัวรับกระ
 ดังนั้นอัพ ชั่วโมง 1ฮีสตามีนรับมีประสิทธิภาพมากที่สุดในการป้องกันการแพ้ชนิดทันทีและในกรณีของการพัฒนาปฏิกิริยาการปล่อยของส่วนใหม่ของฮิสตามีนถูกป้องกัน ยาต้านฮีสตามีนกับตัวรับนั้นสามารถย้อนกลับได้และจำนวนตัวรับที่ถูกบล็อกจะแปรผันตรงกับความเข้มข้นของยาที่ตำแหน่งผู้รับ
ดังนั้นอัพ ชั่วโมง 1ฮีสตามีนรับมีประสิทธิภาพมากที่สุดในการป้องกันการแพ้ชนิดทันทีและในกรณีของการพัฒนาปฏิกิริยาการปล่อยของส่วนใหม่ของฮิสตามีนถูกป้องกัน ยาต้านฮีสตามีนกับตัวรับนั้นสามารถย้อนกลับได้และจำนวนตัวรับที่ถูกบล็อกจะแปรผันตรงกับความเข้มข้นของยาที่ตำแหน่งผู้รับ
กลไกระดับโมเลกุลของการกระทำของ antihistamines สามารถแสดงในรูปแบบของโครงการ: การปิดล้อมของตัวรับ H 1 - การปิดล้อมของทางเดิน phosphoinositide ในการปิดกั้นเซลล์ของผลกระทบของฮีสตามี การจับตัวยากับฮีสตามีนตัวรับ H 1 จะนำไปสู่การปิดล้อมตัวรับซึ่ง ได้แก่ รบกวนการจับฮีสตามีนกับตัวรับและการเปิดตัวของน้ำตกในเซลล์ตามทางเดินฟอสโฟอินโฟไซด์ ดังนั้นการเชื่อมโยงของยาต้านฮีสตามีนกับตัวรับทำให้เกิดการชะลอตัวในการกระตุ้น phospholipase C ซึ่งนำไปสู่การลดลงของการก่อตัวของ inositol triphosphate และ diacylglycerol จาก phosphatidylinositol และเป็นผลให้การปล่อยแคลเซียมจากคลังภายในเซลล์ช้าลง การลดลงของการปล่อยแคลเซียมจากออร์แกเนลล์ภายในเซลล์ไปสู่ไซโตพลาสซึมในเซลล์ประเภทต่าง ๆ นำไปสู่การลดสัดส่วนของเอ็นไซม์เปิดใช้งานที่ไกล่เกลี่ยผลกระทบของฮีสตามีในเซลล์เหล่านี้ ในกล้ามเนื้อเรียบของหลอดลม (เช่นเดียวกับระบบทางเดินอาหารและหลอดเลือดใหญ่) การเปิดใช้งานไคเนสที่ขึ้นอยู่กับแคลเซี่ยม -Dynodulin ของโซ่แสง myosin ช้าลง วิธีนี้จะช่วยป้องกันการหดเกร็งของกล้ามเนื้อเรียบของฮีสตามีนโดยเฉพาะในผู้ป่วยโรคหอบหืด อย่างไรก็ตามด้วยโรคหอบหืดหลอดลมความเข้มข้นของฮีสตามีนในเนื้อเยื่อปอดนั้นสูงมากจนเอ็น 1-blockers สมัยใหม่ไม่สามารถป้องกันผลกระทบของฮีสตามีนต่อหลอดลมโดยกลไกนี้ ในเซลล์บุผนังหลอดเลือดของ venules postcapillary ทั้งหมด antihistamines ยับยั้งผล vasodilating ของฮีสตามี (โดยตรงและผ่าน prostaglandins) ในการแพ้ท้องถิ่นและทั่วไป (ฮิสตามีนยังทำหน้าที่ผ่านตัวรับ H 2 ของเซลล์กล้ามเนื้อเรียบ
venule ตามทางเดิน adenylate cyclase) การปิดล้อมของตัวรับฮีสตามีน H 1 ในเซลล์เหล่านี้ช่วยป้องกันการเพิ่มขึ้นของระดับแคลเซียมในเซลล์ในที่สุดชะลอการเปิดใช้งานของ phospholipase A2 ซึ่งนำไปสู่การพัฒนาของผลกระทบต่อไปนี้:
ชะลอการปล่อยสารเอ็นโดทีเลียมที่ผ่อนคลายในท้องถิ่นซึ่งจะแทรกซึมเข้าไปในเซลล์กล้ามเนื้อบริเวณใกล้เคียงและกระตุ้น guanylate cyclase การยับยั้งการกระตุ้น guanylate cyclase จะลดความเข้มข้นของ cGMP จากนั้นสัดส่วนของไคเนสโปรตีน cGMP ที่ขึ้นกับการกระตุ้นจะลดลงซึ่งจะช่วยป้องกันการลดลงของระดับแคลเซียม ในเวลาเดียวกันการทำให้ปกติของแคลเซียมและ cGMP ช่วยป้องกันการผ่อนคลายของเซลล์กล้ามเนื้อเรียบของ postcapillary venules นั่นคือมันช่วยป้องกันการพัฒนาของอาการบวมน้ำและเกิดผื่นแดงที่เกิดจากฮีสตามี;
การลดลงของส่วนที่เปิดใช้งานของ phospholipase A2 และการลดลงของการสังเคราะห์ prostaglandins (ส่วนใหญ่ prostacyclin) บล็อกการขยายตัวของหลอดเลือดซึ่งป้องกันการเกิดอาการบวมน้ำและเกิดผื่นแดงที่เกิดจากฮีสตามีโดยกลไกที่สองของการกระทำในเซลล์เหล่านี้
ขึ้นอยู่กับกลไกของการกระทำของยาแก้แพ้ยาควรกำหนดยาเหล่านี้เพื่อป้องกันไม่ให้เกิดปฏิกิริยาแพ้ของประเภทยา การแต่งตั้งยาที่มีปฏิกิริยาการแพ้ที่พัฒนาขึ้นมีประสิทธิภาพน้อยกว่าเนื่องจากไม่ได้กำจัดอาการของโรคภูมิแพ้ที่พัฒนาขึ้น แต่ป้องกันการปรากฏตัวของยา ฮีสตามีนเอ 1 รับบล็อกเกอร์ป้องกันปฏิกิริยาของกล้ามเนื้อเรียบของ bronchi เพื่อฮิสตามีนลดอาการคันและป้องกันการขยายตัวของเรือขนาดเล็กและการซึมผ่านของพวกเขาไกล่เกลี่ยโดยฮีสตามี
เภสัชจลนศาสตร์ของยาแก้แพ้
เภสัชจลนศาสตร์ของตัวบล็อกเกอร์ตัวรับฮีสตามีนเอช 1 รุ่นแรกนั้นแตกต่างจากเภสัชจลนศาสตร์ของยารุ่นที่สอง (ตารางที่ 19-3)
การซึมผ่านของยาแก้แพ้ของคนรุ่นแรกผ่าน BBB นำไปสู่การปรากฏตัวของผลยากล่อมประสาทเด่นชัดซึ่งถือเป็นข้อเสียเปรียบอย่างมีนัยสำคัญของยาเสพติดในกลุ่มนี้และ จำกัด การใช้อย่างมีนัยสำคัญ
antihistamines รุ่นที่สองมีลักษณะโดยชอบน้ำญาติและดังนั้นจึงไม่เจาะ BBB และดังนั้นจึงไม่ก่อให้เกิดผลยากล่อมประสาท เป็นที่ทราบกันว่า 80% ของแอสเทมมีโซล * ถูกขับออกมา 14 วันหลังจากการให้ยาครั้งสุดท้ายและเทราฟีนาดีน * - หลังจาก 12 วัน
การแตกตัวเป็นไอออนที่ชัดเจนของ diphenhydramine ที่ค่า pH ทางสรีรวิทยาและการมีปฏิสัมพันธ์ที่ไม่เฉพาะเจาะจงกับเซรั่ม
อัลบูมินในช่องปากกำหนดผลกระทบต่อตัวรับฮีสตามีนเอช 1 ซึ่งอยู่ในเนื้อเยื่อต่าง ๆ ซึ่งนำไปสู่ผลข้างเคียงที่เด่นชัดของยานี้ ในเลือดระดับความเข้มข้นสูงสุดของยาจะถูกกำหนด 4 ชั่วโมงหลังจากการบริหารและเท่ากับ 75-90 ng / l (ขนาด 50 มก.) การกำจัดครึ่งชีวิตคือ 7 ชั่วโมง
ความเข้มข้นสูงสุดของ Clemastine สามารถทำได้ภายใน 3-5 ชั่วโมงหลังจากรับประทานยา 2 มิลลิกรัมต่อครั้ง การกำจัดครึ่งชีวิตคือ 4-6 ชั่วโมง
Terfenadine * ดูดซึมได้อย่างรวดเร็วโดยการกลืน เผาผลาญในตับ ความเข้มข้นสูงสุดในเนื้อเยื่อถูกกำหนดหลังจาก 0.5-1-2 ชั่วโมงหลังจากรับประทานยาครึ่งชีวิตคือ
ระดับสูงสุดของแอสเทมมีโซลที่ไม่เปลี่ยนแปลง * ถูกบันทึกไว้ภายใน 1-4 ชั่วโมงหลังจากรับประทานยา อาหารลดการดูดซึมแอสเทมมีโซล * 60% ความเข้มข้นสูงสุดของยาเสพติดในเลือดที่มีการบริหารช่องปากเดียวเกิดขึ้นหลังจาก 1 ชั่วโมงครึ่งชีวิตของยาคือ 104 ชั่วโมง Hydroxyastemizole และ norastemizole เป็นสารที่ใช้งานของมัน แอสเทมมีโซล * ข้ามรกไปสู่น้ำนมแม่
ความเข้มข้นสูงสุดของ oxatomide * ในเลือดจะถูกกำหนด 2-4 ชั่วโมงหลังจากการบริหาร การกำจัดครึ่งชีวิตคือ 32-48 ชั่วโมงเส้นทางการเผาผลาญหลักคือไฮดรอกซิเลชันอะโรเมติกและการออกซิเดชั่น dealkylation บนไนโตรเจน 76% ของยาที่ถูกดูดซึมติดอยู่กับพลาสมาอัลบูมินจาก 5 ถึง 15% ถูกขับออกมาในน้ำนมแม่
ตารางที่ 19-3พารามิเตอร์ทางเภสัชจลนศาสตร์ของยาแก้แพ้บางชนิด
 ระดับสูงสุดของ cetirizine ในเลือด (0.3 μg / ml) จะถูกกำหนด 30-60 นาทีหลังจากรับประทานยานี้ในขนาด 10 มก. ไต
ระดับสูงสุดของ cetirizine ในเลือด (0.3 μg / ml) จะถูกกำหนด 30-60 นาทีหลังจากรับประทานยานี้ในขนาด 10 มก. ไต
กวาดล้างของ cetirizine 30 มก. / นาทีครึ่งชีวิตประมาณ 9 ชั่วโมงยาเสพติดผูกกับโปรตีนในเลือด
ความเข้มข้นสูงสุดของ acrivastine ในพลาสมาถึง 1.4-2 ชั่วโมงหลังจากการบริหาร ครึ่งชีวิตคือ 1.5-1.7 ชั่วโมงสองในสามของยาเสพติดในรูปแบบไม่เปลี่ยนแปลงจะถูกขับออกโดยไต
Loratadine ถูกดูดซึมได้ดีในทางเดินอาหารและหลังจาก 15 นาทีจะถูกกำหนดในเลือด อาหารไม่มีผลต่อระดับการดูดซึมของยา ครึ่งชีวิตของยาเสพติดคือ 24 ชั่วโมง
ยาแก้แพ้รุ่นที่ 1
สำหรับตัวบล็อกของ H 1 ตัวรับฮิสตามีนฉันรุ่นคุณลักษณะบางอย่างมีลักษณะ
การกระทำยากล่อมประสาทยาแก้แพ้ส่วนใหญ่ของคนรุ่นแรกละลายไขมันได้ง่ายซึมผ่าน BBB และผูกเข้ากับตัวรับ H 1 ของสมอง เห็นได้ชัดว่ายาระงับประสาทพัฒนาด้วยการปิดล้อมของเซโรโทนินกลางและตัวรับ m-cholinergic ระดับของการพัฒนาของยากล่อมประสาทแตกต่างกันไปในระดับปานกลางถึงรุนแรงและจะเพิ่มขึ้นเมื่อรวมกับแอลกอฮอล์และยาเสพติดที่ออกฤทธิ์ต่อจิต ยาบางตัวในกลุ่มนี้ใช้เป็นยานอนหลับ (ด็อกซิลามีน) ไม่ค่อยสงบจิตสงบใจปั่นป่วนจิตเกิดขึ้น (บ่อย ๆ ในปริมาณที่พอสมควรในการรักษาโรคในเด็กและในปริมาณที่เป็นพิษสูงในผู้ใหญ่) เนื่องจากยาระงับประสาทมีผลทำให้ยาไม่สามารถใช้ในช่วงเวลาของการทำงานที่ต้องการความสนใจ ตัวบล็อคทั้งหมดของตัวรับ H 1 ของฮีสตามีนรุ่นที่ 1 มีอิทธิพลต่อผลของยาระงับประสาทและยานอนหลับยาแก้ปวดยาเสพติดและไม่ติดยาเสพติดยายับยั้ง monoamine oxidase และแอลกอฮอล์
ผล Anxiolyticอยู่ใน hydroxyzine ผลกระทบนี้อาจเกิดขึ้นเนื่องจากการปราบปรามของกิจกรรมบางส่วนของการก่อตัวของ subcortical ของสมองโดย hydroxyzine
การกระทำเหมือน Atropineผลกระทบนี้เกี่ยวข้องกับการปิดล้อมของตัวรับ m-cholinergic ลักษณะส่วนใหญ่ของเอทานอลเอมีนและเอธิลเอมีน ปากแห้ง, การเก็บปัสสาวะ, อาการท้องผูก, อิศวรและความบกพร่องทางสายตาเป็นลักษณะ ในโรคจมูกอักเสบที่ไม่แพ้ประสิทธิภาพของยาเหล่านี้เพิ่มขึ้นเนื่องจากการปิดกั้นของผู้รับ m-cholinergic อย่างไรก็ตามมีความเป็นไปได้ที่จะเพิ่มการอุดตันของหลอดลมเนื่องจากการเพิ่มขึ้นของความหนืดเสมหะซึ่งเป็นอันตรายต่อโรคหอบหืด การสร้าง I ฮิสตามีน H 1 ตัวรับบล็อคอัพสามารถทำให้รุนแรงต้อหินและทำให้เกิดการเก็บปัสสาวะเฉียบพลันใน adenoma ต่อมลูกหมาก
ต่อต้านการกระทำและต่อต้านการสูบน้ำผลเหล่านี้อาจเกี่ยวข้องกับการกระทำ m-anticholinergic กลางของยาเหล่านี้ Diphenhydramine, โพเมทาซีน, ไซโคลีน *, mekli-
สังกะสี * ลดการกระตุ้นของตัวรับขนถ่ายและยับยั้งการทำงานของเขาวงกตและดังนั้นจึงสามารถใช้สำหรับอาการเมารถ
ฮีสตามีนตัวรับ H 1 บางตัวช่วยลดอาการของโรคพาร์กินสันเนื่องจากการปิดกั้นตัวรับ m-cholinergic ส่วนกลาง
ฤทธิ์ต้านการสะท้อนลักษณะส่วนใหญ่ของ diphenhydramine เป็นที่รับรู้เนื่องจากการกระทำโดยตรงในศูนย์ไอในไขกระดูก oblongata
การกระทำ Antiserotoninไซโปรเฮปตาดีนมีคุณสมบัติมากที่สุดดังนั้นจึงใช้สำหรับไมเกรน
ผลของการปิดล้อมของตัวรับ 1 อะดรีนาลีนที่มีการขยายตัวของหลอดเลือดส่วนปลายเป็นลักษณะเฉพาะของการเตรียมฟีโนไทอะซีน สิ่งนี้สามารถนำไปสู่การลดความดันโลหิตชั่วคราว
ยาชาเฉพาะที่การกระทำเป็นลักษณะของยาเสพติดส่วนใหญ่ในกลุ่มนี้ ผลของการดมยาสลบในท้องถิ่นของ diphenhydramine และ promethazine นั้นแข็งแกร่งกว่า novocaine *
tachyphylaxis- ฤทธิ์ต้านฮีสตามีนลดลงเมื่อใช้เป็นเวลานานยืนยันความต้องการใช้ยาสลับกันทุก 2-3 สัปดาห์
เภสัชของ H 1 blockers ของฮีสตามีนรุ่นที่ 1
บล็อคทั้งหมดของตัวรับเอช 1 ของฮิสตามีนฉันรุ่นที่ 1 เป็นไลโปฟิลิกและนอกเหนือจากตัวรับฮิสตามีน 1 ตัวยังบล็อกตัวรับ m-cholinergic และตัวรับ serotonin ด้วย
เมื่อกำหนดฮิสตามีนอัพตัวรับจะต้องพิจารณาขั้นตอนของกระบวนการแพ้ ฮิสตามีนเอ 1 ตัวบล็อกของตัวรับฮิสตามีนควรใช้เป็นหลักในการป้องกันการเปลี่ยนแปลงของโรคในกรณีที่ผู้ป่วยคาดหวังว่าจะพบสารก่อภูมิแพ้
ฮิสตามีนรุ่นที่ 1 ตัวรับ 1 ตัวบล็อกเกอร์ไม่มีผลต่อการสังเคราะห์ฮิสตามีน ในความเข้มข้นสูงยาเหล่านี้อาจทำให้เซลล์เสื่อมสภาพและทำให้เซลล์สูญเสียฮิสตามีนออกไป ฮีสตามีนเอช 1 ตัวรับมีประสิทธิภาพในการป้องกันการกระทำของฮีสตามีมากกว่าในการกำจัดผลกระทบของมัน ยาเหล่านี้ยับยั้งปฏิกิริยาของกล้ามเนื้อเรียบของ bronchi ต่อฮีสตามีนลดอาการคันป้องกันการเพิ่มขึ้นของการขยายตัวของฮีสตามีนของหลอดเลือดและเพิ่มการซึมผ่านของพวกเขาและลดการหลั่งของต่อมไร้ท่อ มันได้รับการพิสูจน์แล้วว่าตัวบล็อกของตัวรับ H 1 ของฮีสตามีรุ่นที่ 1 มีผลกระทบโดยตรงกับหลอดลมและที่สำคัญที่สุดคือพวกเขาป้องกันการปล่อยของฮีสตามีนจากเซลล์เสาและ basophils เลือดซึ่งถือว่าเป็นพื้นฐานสำหรับการใช้ยาเหล่านี้
ในฐานะตัวแทนป้องกันโรค ในปริมาณการรักษาพวกเขาไม่ส่งผลกระทบต่อระบบหัวใจและหลอดเลือด ด้วยการบริหารทางหลอดเลือดดำบังคับพวกเขาสามารถทำให้ความดันโลหิตลดลง
Blockers ของ H 1 receptors ของฮีสตามีรุ่นที่ 1 มีประสิทธิภาพในการป้องกันและรักษาโรคจมูกอักเสบภูมิแพ้ (ประสิทธิภาพประมาณ 80%) เยื่อบุตาอักเสบคันคันผิวหนังอักเสบและลมพิษ angioedema กลากบางชนิดเกิดจากภาวะภูมิแพ้ ฮิสตามีนตัวแรก H 1 ตัวรับกำลังใช้ร่วมกับ sympathomimetics ใน rhinorrhea แพ้ อนุพันธ์ของ piperazine * และ phenothiazine * ใช้เพื่อป้องกันอาการคลื่นไส้อาเจียนและเวียนศีรษะที่เกิดจากการเคลื่อนไหวอย่างฉับพลันกับโรคของ Meniere โดยมีอาการอาเจียนหลังจากการดมยาสลบด้วยอาการคลื่นไส้และอาเจียนตอนเช้าในหญิงตั้งครรภ์
การใช้ยาท้องถิ่นเหล่านี้คำนึงถึงผลของยาแก้คันยาชาและยาแก้ปวด ไม่แนะนำให้ใช้เป็นเวลานานเนื่องจากหลายคนสามารถทำให้เกิดอาการแพ้และมีผลต่อแสง
เภสัชจลนศาสตร์ของฮิสตามีน I-blockers รุ่นที่ 1
ตัวบล็อกของ H 1 ตัวรับฮิสตามีน I รุ่นที่แตกต่างจากยาเสพติดรุ่นที่สองในระยะเวลาสั้น ๆ ของการกระทำที่มีอาการทางคลินิกอย่างรวดเร็ว ผลของยาเหล่านี้เกิดขึ้นโดยเฉลี่ย 30 นาทีหลังจากรับประทานยาถึงจุดสูงสุดภายใน 1-2 ชั่วโมงระยะเวลาของการกระทำของยาแก้แพ้รุ่นแรกคือ 4-12 ชั่วโมงระยะเวลาสั้น ๆ ของผลทางคลินิกของยาแก้แพ้รุ่นแรกมีความเกี่ยวข้องอย่างรวดเร็ว เมแทบอลิซึมและการขับถ่ายของไต
ฮิสตามีนตัวแรก H 1 ตัวรับส่วนใหญ่จะถูกดูดซึมได้ดีในทางเดินอาหาร ยาเสพติดเหล่านี้เจาะ BBB, รกและยังผ่านเข้าไปในเต้านม ความเข้มข้นสูงสุดของยาเหล่านี้พบได้ในปอด, ตับ, สมอง, ไต, ม้ามและกล้ามเนื้อ
อัพส่วนใหญ่ของตัวรับเอช 1 ของฮีสตามีนรุ่นที่ 1 ถูกเผาผลาญในตับประมาณ 70-90% พวกเขาชักนำให้เกิด microsomal enzymes ซึ่งใช้เป็นเวลานานสามารถลดผลการรักษาของพวกเขาเช่นเดียวกับผลกระทบของยาอื่น ๆ เมตาโบไลต์ของยาแก้แพ้หลาย ๆ ตัวจะถูกขับออกภายใน 24 ชั่วโมงโดยปัสสาวะและมีการเปลี่ยนแปลงเพียงเล็กน้อยเท่านั้น
ผลข้างเคียงและข้อห้าม
ผลข้างเคียงที่เกิดจากตัวบล็อกของตัวรับ H 1 ของฮีสตามีรุ่นที่ 1 แสดงในตาราง 19-4
ตารางที่ 19-4ปฏิกิริยาต่อต้านยาไม่พึงประสงค์ของยาแก้แพ้ของคนรุ่นแรก
 ฮีสตามีนในปริมาณมากตัวรับ 1 H สามารถก่อให้เกิดการกวนและชักโดยเฉพาะในเด็ก ด้วยอาการเหล่านี้ barbiturates ไม่สามารถใช้เช่นนี้จะทำให้เกิดผลเสริมและการยับยั้งที่สำคัญของศูนย์ทางเดินหายใจ Cyclizine * และ chlorocyclisin * มีผลทำให้ทารกอวัยวะพิการดังนั้นจึงไม่สามารถใช้ในการอาเจียนในสตรีมีครรภ์ได้
ฮีสตามีนในปริมาณมากตัวรับ 1 H สามารถก่อให้เกิดการกวนและชักโดยเฉพาะในเด็ก ด้วยอาการเหล่านี้ barbiturates ไม่สามารถใช้เช่นนี้จะทำให้เกิดผลเสริมและการยับยั้งที่สำคัญของศูนย์ทางเดินหายใจ Cyclizine * และ chlorocyclisin * มีผลทำให้ทารกอวัยวะพิการดังนั้นจึงไม่สามารถใช้ในการอาเจียนในสตรีมีครรภ์ได้
ปฏิกิริยาระหว่างยา
ฮิสตามีนเจนเนอเรชั่น 1 ตัวรับ 1 อัพมีอิทธิพลต่อผลของยาแก้ปวดยาเสพติดเอทานอลยานอนหลับยาระงับประสาท อาจช่วยกระตุ้นการทำงานของระบบประสาทส่วนกลางในเด็ก เมื่อใช้เป็นเวลานานยาเหล่านี้จะลดประสิทธิภาพของสเตียรอยด์สารต้านการแข็งตัวของเลือดฟีนิลบุตาโซน (butadione *) และยาอื่น ๆ ที่ถูกเผาผลาญในตับ การใช้งานร่วมกับ anticholinergics ของพวกเขาสามารถนำไปสู่การเพิ่มขึ้นของผลกระทบของพวกเขามากเกินไป สารยับยั้ง MAO ช่วยเสริมฤทธิ์ของยาแก้แพ้ ยาเสพติดรุ่นแรกบางชนิดให้ผลของ adrenaline และ norepinephrine ในระบบหัวใจและหลอดเลือด ตัวบล็อคของตัวรับ H 1 ของฮีสตามีรุ่นที่ 1 ถูกกำหนดไว้สำหรับการป้องกันอาการทางคลินิกของโรคภูมิแพ้โดยเฉพาะอย่างยิ่งโรคจมูกอักเสบจากโรคหอบหืดหลอดลมมักจะมาพร้อมกับอาการภูมิแพ้เพื่อบรรเทาอาการช็อก
ระคายเคือง ยาเสพติด รุ่นที่สองและ III
ยาเสพติดรุ่นที่สอง ได้แก่ terfenadine *, astemizole *, cetirizine, mekvipazin *, fexofenadine, loratadine, lastatine, ebastin และฮีสตามีน H 1 receptor blocker - fexofenadine (telfast *)
คุณสมบัติต่อไปนี้ของตัวบล็อกเกอร์ของตัวรับ H 1 ของฮีสตามี II และ III สามารถแยกแยะได้:
ความจำเพาะสูงและความสัมพันธ์สูงสำหรับตัวรับฮีสตามีน H 1 โดยไม่มีผลต่อตัวรับ serotonin และ m-cholinergic;
การโจมตีอย่างรวดเร็วของผลทางคลินิกและระยะเวลาของการดำเนินการซึ่งมักจะประสบความสำเร็จในระดับสูงของโปรตีนที่มีผลผูกพัน, การสะสมของยาเสพติดหรือสารของมันในร่างกายและการกำจัดล่าช้า;
ความใจเย็นน้อยที่สุดเมื่อใช้ยาในปริมาณที่รักษา; ผู้ป่วยบางรายอาจมีอาการง่วงนอนปานกลางซึ่งไม่ค่อยเป็นสาเหตุของการถอนยา
ขาด tachyphylaxis กับการใช้งานเป็นเวลานาน;
ความสามารถในการบล็อกช่องโพแทสเซียมของเซลล์ของระบบการนำของหัวใจซึ่งเกี่ยวข้องกับการขยายช่วงเวลา Q-Tและการละเมิดจังหวะของหัวใจ (กระเป๋าหน้าท้องอิศวรชนิด pirouette)
ในตาราง 19-5 นำเสนอลักษณะเชิงเปรียบเทียบของตัวบล็อกเกอร์บางตัวของตัวรับ H 1 ของฮีสตามีน II
ตารางที่ 19-5ลักษณะเปรียบเทียบของบล็อคเกอร์ของการสร้างฮิสตามีนตัวรับ H 1
 จุดสิ้นสุดของตาราง 19-5
จุดสิ้นสุดของตาราง 19-5
 เภสัชพลศาสตร์ของอัพของตัวรับเอชของฮิสตามีน II
เภสัชพลศาสตร์ของอัพของตัวรับเอชของฮิสตามีน II
Astemizole * และ terfenadine * ไม่มี choline และ oline-block activity แอสเทมมีโซล * บล็อกตัวรับα-adreno- และ serotonin เฉพาะในปริมาณที่มาก Gene II histamine H 1 ตัวรับอัพมีผลการรักษาที่อ่อนแอในโรคหอบหืดเนื่องจากไม่เพียง แต่ฮีสตามี แต่ยัง leukotrienes ปัจจัยการเปิดใช้งานเกล็ดเลือดไซโตไคน์และผู้ไกล่เกลี่ยอื่น ๆ ที่ก่อให้เกิดการพัฒนาของโรคส่งผลกระทบต่อกล้ามเนื้อเรียบของหลอดลม การใช้ฮิสตามีนตัวรับ H 1 เท่านั้นไม่รับประกันการบรรเทาอาการหลอดลมหดเกร็งอย่างสมบูรณ์ของการกำเนิด
เภสัชจลนศาสตร์ของตัวบล็อกของ H 1 ตัวรับฮิสตามีน IIฮิสตามีนตัวรับ II ทุกตัวทำหน้าที่รับอัพเป็นเวลานาน (24-48 ชั่วโมง) และเวลาในการพัฒนาของเอฟเฟกต์จะมีขนาดเล็ก - 30-60 นาที ประมาณ 80% ของแอสเทมมีโซล * ถูกขับออกมา 14 วันหลังจากได้รับยาครั้งสุดท้ายและ terfenadine * - หลังจาก 12 วัน ผลสะสมของยาเหล่านี้ดำเนินการโดยไม่มีการเปลี่ยนแปลงการทำงานของระบบประสาทส่วนกลางช่วยให้พวกเขาสามารถใช้กันอย่างแพร่หลายในการปฏิบัติงานผู้ป่วยนอกในผู้ป่วยที่มี pollinosis, ลมพิษ, จมูกอักเสบ, neurodermatitis ฯลฯ ฮีสตามีเจนเนอเรชั่นที่ 2 ถูกใช้ในการรักษาผู้ป่วยโรคหอบหืดด้วยการเลือกขนาดยาแต่ละครั้ง
สำหรับตัวบล็อกของ H 1 ตัวรับฮิสตามีนของรุ่นที่สอง, ผล cardiotoxic เนื่องจากกลุ่ม
ช่องโพแทสเซียมของ cardiomyocytes และแสดงออกโดยยืดช่วงเวลา Q-Tและเต้นผิดปกติบนคลื่นไฟฟ้า
ความเสี่ยงของผลข้างเคียงนี้เพิ่มขึ้นเมื่อมีการรวมตัวกันของ antihistamines กับสารยับยั้งไซโตโครม P-450 3A4 isoenzrometininetrometin-oxinrometin-acetrometin-acetrometin-acetrometin-acetrometin-1-methylrometin-1-methylrometin ด้วยการใช้น้ำเกรพฟรุตเช่นเดียวกับในผู้ป่วยที่มีการทำงานของตับบกพร่องอย่างรุนแรง การใช้ macrolides ข้างต้นร่วมกับ astemizole * และ terfenadine * ใน 10% ของกรณีนำไปสู่ผล cardiotoxic ที่เกี่ยวข้องกับการยืดช่วงเวลา Q-TAzithromycin และ dirithromycin * เป็น macrolides ที่ไม่ยับยั้ง 3A4 isoenzyme ดังนั้นจึงไม่ทำให้เกิดการขยายช่วงเวลา Q-Tในขณะที่รับฮีสตามีรุ่นที่สอง H 1 พร้อมตัวบล็อค
(P. Creticos, 1993)
รุ่นที่ 1 - ทำหน้าที่ต่อพ่วงฮีสตามีน H 1 ต่อพ่วงและส่วนกลางทำให้เกิดผลกดประสาทประสาทไม่มีผลป้องกันการแพ้เพิ่มเติม
- บามิปิน ( Soventolครีม)
- dimetinden ( Fenistil)
- diphenhydramine ( Dimedrol, Benadryl)
- clemastine ( Tavegyl)
- mebhydrolin ( Diazolin, Omeril)
- ออกซาโตไมด์ ( Tinset)
- โพเมทาซีน ( Pipolphen, Diprazin)
- ฟีนิรามีน ( Avil)
- ชิเฟนาดีน ( Phencarol)
- chloropyramine ( suprastin)
ด้วยการกระทำ antiserotonin
- dimebon ( Dimebone)
- setastin ( Loderix)
- ไซโปรเฮปตาดีน ( Peritol)
รุ่นที่ 2 - ทำหน้าที่ในการรับฮีสตามีและสร้างความเสถียรให้เยื่อหุ้มเซลล์เสา
- คีโตติเฟน ( Zaditen et al.)
รุ่นที่ 3 - ดำเนินการเฉพาะที่ตัวรับฮีสตามีนต่อพ่วง H 1 เท่านั้นอย่าทำให้เกิดอาการกดประสาททำให้เยื่อหุ้มเซลล์เสามั่นคงและมีฤทธิ์ต้านการแพ้เพิ่มเติม
- acrivastin ( Semprex)
- แอสเทมมีโซล ( Hismanal, Histalong, Astemisan, Astelong)
- เทอเรนาดีน ( Trexyl, Teridin, Tofrin)
- fexofenadine ( Telfast)
- loratadine ( Claritine)
- เซซิริซีน (cetirizine) Zyrtec)
- ebastin ( Kestine)
- อะเซลาสติน ( Allergodil)
- เลโวคาบาสทีน ( Histimet)
ตารางที่ 2 การศึกษาคุณสมบัติของยาแก้แพ้ที่ทันสมัย.
ตารางที่ 3 เกณฑ์ในการเลือกยาแก้แพ้
1. ความเป็นไปได้ในการเลือกยาที่มีฤทธิ์ต้านการแพ้เพิ่มเติม:
- โรคจมูกอักเสบภูมิแพ้ตลอดทั้งปี
- โรคจมูกอักเสบภูมิแพ้ตามฤดูกาล (เยื่อบุตาอักเสบ) ที่มีอาการกำเริบตามฤดูกาล\u003e 2 สัปดาห์
- ลมพิษเรื้อรัง
- โรคผิวหนังภูมิแพ้
- แพ้ติดต่อผิวหนังอักเสบ
- กลุ่มอาการของโรค atopic ต้นในเด็ก
2. ผู้ป่วยมีปัญหาเฉพาะ:
- เด็กอายุต่ำกว่า 12 ปี:
- loratadine ( Claritine)
- เซซิริซีน (cetirizine) Zyrtec)
- เทอเรนาดีน ( Trexyl)
- แอสเทมมีโซล ( Hismanal)
- dimetinden ( Fenistil)
- เด็กอายุ 1-4 ปีที่มีอาการของโรคในระยะแรก:
- เซซิริซีน (cetirizine) Zyrtec)
- loratadine ( Claritine)
- หญิงตั้งครรภ์:
- loratadine ( Claritine)
- fexofenadine ( Telfast)
- แอสเทมมีโซล ( Hismanal)
- ผู้หญิงในช่วงให้นมบุตร:
- clemastine ( Tavegyl)
- ฟีนิรามีน ( Avil)
- ผู้ป่วยที่มีภาวะไตวาย:
- loratadine ( Claritine)
- แอสเทมมีโซล ( Hismanal)
- เทอเรนาดีน ( Trexyl)
- ผู้ป่วยที่มีการทำงานของตับบกพร่อง:
- loratadine ( Claritine)
- เซซิริซีน (cetirizine) Zytrec)
- fexofenadine ( Telfast)
·ยาแก้แพ้
- ... ในอดีตคำว่า "antihistamines" หมายถึงยาที่ปิดกั้นตัวรับ H1-histamine และยาที่ทำหน้าที่เกี่ยวกับตัวรับ H2-histamine และซึ่งใช้เป็นยา antisecretory (cimetidine, ranitidine, famotidine ฯลฯ ) เรียกว่า H2 - อัพฮีสตามี
ในปีพ. ศ. 2485 มีการสร้างปฏิปักษ์ N-receptor ตัวแรกที่ตรงตามข้อกำหนด ยาเสพติด. จากช่วงเวลานี้เริ่มยุคของการใช้ antihistamines ในการปฏิบัติทางการแพทย์อย่างกว้างขวาง
คู่อริ N-receptor คลาสสิก (หรือยาเสพติดรุ่นที่ 1) ตัวแทนส่วนใหญ่โดย 6 กลุ่มของสารเคมีที่ได้มาจากเอทานอลเอมีนฟีโนไธอะมีเอธิลดีอามีน, อัลคิลามีน, ไพเพอซีน, ไพเพอร์ดีน ในเวลาเดียวกันนั้นยาเหล่านี้มีมากถึงหลายสิบตัวในตลาดยาทั่วโลก
สถานการณ์นี้เกิดจากคุณสมบัติพิเศษทั่วไปของคู่อริ H-receptor ของรุ่นแรก สิ่งสำคัญที่สุดของพวกเขาสามารถสรุปได้ดังนี้ ยาเหล่านี้ในขนาดยาที่ค่อนข้างจะผูกติดกับตัวรับ H อย่างอ่อน ๆ เป็นคู่ต่อสู้ฮีสตามีนซึ่งอธิบายถึงผลกระทบระยะสั้นของการกระทำของพวกเขาและความต้องการใช้ยารักษาซ้ำในระหว่างวัน
ฉันสร้างยาเสพติดไม่ได้มีการเลือกสูงของการกระทำและดังนั้นในปริมาณการรักษาพวกเขาสามารถปิดกั้นผู้รับของผู้ไกล่เกลี่ยอื่น (M-cholinergic receptors, ผู้รับ 5HT, α-adrenergic receptors, D-receptors) ซึ่งเกี่ยวข้องกับจำนวนที่ไม่พึงประสงค์ ผลข้างเคียง (ในระบบหัวใจและหลอดเลือด, ระบบทางเดินอาหาร, การมองเห็น, เยื่อเมือก, ฯลฯ ) ผลกระทบหลักของยาเหล่านี้ซึ่งข้ามกำแพงเลือดสมองและมีผลกดประสาทเช่นเดียวกับการกระตุ้นความอยากอาหารเป็นที่รู้จักกันดี คุณสมบัติที่ไม่พึงประสงค์ที่สำคัญมากของยาเสพติดรุ่นแรกคือ tachyphylaxis นั่นคือการลดลงของผลกระทบ antihistamine กับการใช้งานเป็นเวลานาน (มากกว่า 7-10 วัน) ด้วยเหตุนี้จึงจำเป็นต้องมีคู่ต่อสู้ H-receptor จำนวนมากในตลาดยาเพื่อที่จะสามารถแทนที่ยาตัวหนึ่งด้วยยาตัวอื่นในระหว่างการรักษาเป็นเวลานาน
แม้จะมีคุณสมบัติที่ไม่พึงประสงค์ของคู่อริ H-receptor รุ่นที่ 1 ที่กล่าวถึงยาเหล่านี้ยังคงใช้กันอย่างแพร่หลายและในบางกรณีแม้ด้วยเหตุผลทางการแพทย์ขั้นสูง ด้วยการสะสมของประสบการณ์ทางคลินิกและเภสัชวิทยาปรากฎว่าในบางสถานการณ์ทางคลินิกคุณสมบัติที่ไม่พึงประสงค์ภายใต้เงื่อนไขปกติ (ผลกดประสาทความสามารถในการปิดกั้นประเภทอื่น ๆ ของผู้รับระยะเวลาสั้น ๆ ของการกระทำ) สามารถนำมาใช้เพื่อการรักษา ข้อได้เปรียบที่ไม่แน่นอนของคู่อริของ H-receptors ของรุ่นแรกคือความหลากหลาย รูปแบบของยารวมถึงการฉีด นอกจากนี้เราไม่สามารถคำนึงถึงประสบการณ์ทางการแพทย์ที่มหาศาลเช่นเดียวกับต้นทุนยาที่ค่อนข้างต่ำเมื่อเทียบกับยาเสพติดของคนรุ่นล่าสุด
ยาแก้แพ้รุ่นที่ 1: diphenhydramine (diphenhydramine, benadryl, สารก่อภูมิแพ้), clemastine (tavegil), antephephenenenephephen, antephylenenephephen, antephylenenephephenephen, antephenenephen, antephenenate, antephylamine, antenylamine, แอนติบอดี, แอนติเฟมีเฟน, แอนติบอดี, ยาลดไข้ pheniramine (avil), mebhydrolin (diazolin), quifenadine (fenkarol), sequifenadine (bicarfen), โปรเมทาซีน (fenergan, diprazine, pipolfen), trimeprazine (teralen) ไซโปรเฮปตาดีน (peritol)
คุณสมบัติทางเภสัชวิทยาต่อไปนี้เป็นลักษณะส่วนใหญ่สำหรับยาแก้แพ้ของรุ่นที่ 1 (ยาระงับประสาท):
การกระทำยากล่อมประสาทถูกกำหนดโดยความจริงที่ว่ายาแก้แพ้ส่วนใหญ่ของคนรุ่นแรกละลายได้ง่ายในไขมันดูดซึมผ่านอุปสรรคเลือดสมองและผูกกับผู้รับ H1 ของสมอง บางทีผลกดประสาทของพวกเขาอาจรวมถึงการปิดกั้น serotonin กลางและตัวรับ acetylcholine ระดับของการปรากฏตัวของยากล่อมประสาทของรุ่นแรกแตกต่างกันไปในยาเสพติดที่แตกต่างกันและในผู้ป่วยที่แตกต่างกันในระดับปานกลางถึงรุนแรงและเพิ่มขึ้นเมื่อรวมกับแอลกอฮอล์และยาเสพติดออกฤทธิ์ต่อจิต บางส่วนใช้เป็นยานอนหลับ (doxylamine) ไม่ค่อยสงบจิตสงบใจปั่นป่วนจิตเกิดขึ้น (บ่อย ๆ ในปริมาณที่พอสมควรในการรักษาโรคในเด็กและในปริมาณที่เป็นพิษสูงในผู้ใหญ่) เนื่องจากผลกดประสาทยาส่วนใหญ่ไม่สามารถใช้ในระหว่างการทำงานที่ต้องการความสนใจ ยาเสพติดรุ่นแรกทั้งหมดมีอิทธิพลต่อยาระงับประสาทและยานอนหลับยาแก้ปวดยาเสพติดและไม่ติดยาเสพติดยายับยั้ง monoamine oxidase และแอลกอฮอล์
ผล Anxiolyticลักษณะของไฮดรอกซีไซน์อาจเกิดจากการยับยั้งกิจกรรมในบางพื้นที่ของบริเวณ subcortical ของระบบประสาทส่วนกลาง
ปฏิกิริยาคล้าย Atropineเกี่ยวข้องกับคุณสมบัติ anticholinergic ของยาเสพติดเป็นลักษณะส่วนใหญ่ของเอทานอลและเอมีนเอมีน ประจักษ์โดยปากแห้งและช่องจมูก, การเก็บปัสสาวะ, อาการท้องผูก, อิศวรและความบกพร่องทางสายตา คุณสมบัติเหล่านี้ให้ประสิทธิภาพของยาที่กล่าวถึงสำหรับโรคจมูกอักเสบจากภูมิแพ้ ในเวลาเดียวกันพวกเขาสามารถเพิ่มการอุดตันในโรคหอบหืดหลอดลม (เนื่องจากการเพิ่มขึ้นของความหนืดเสมหะ) ทำให้เกิดอาการกำเริบของโรคต้อหินและนำไปสู่การอุดตันในต่อมลูกหมาก adenoma ฯลฯ
ฤทธิ์ต้านการระคายเคืองและการไอก็อาจเกี่ยวข้องกับผล anticholinergic กลางของยาเสพติด ยาแก้แพ้บางชนิด (diphenhydramine, promethazine, cyclizine, meklizin) ลดการกระตุ้นของตัวรับขนถ่ายและยับยั้งการทำงานของเขาวงกตและสามารถใช้สำหรับโรคการเคลื่อนไหว
ตัวบล็อคฮิสตามีนจำนวนหนึ่งช่วยลดอาการของโรคพาร์กินสันเนื่องจากการยับยั้งกลางของผลกระทบของ acetylcholine
ฤทธิ์ต้านการสะท้อนลักษณะส่วนใหญ่ของ diphenhydramine เป็นที่รับรู้เนื่องจากการกระทำโดยตรงในศูนย์ไอในไขกระดูก oblongata
ผล Antiserotoninคุณสมบัติหลักของไซโปรเฮปตาดีนเป็นตัวกำหนดการใช้ไมเกรน
เอฟเฟกต์การบล็อคα1ด้วยการขยายตัวของหลอดเลือดโดยเฉพาะอย่างยิ่งในซีรีส์ antihistamine phenothiazine สามารถนำไปสู่การลดลงของความดันโลหิตชั่วคราวในบุคคลที่มีความสำคัญ
การกระทำของยาสลบท้องถิ่น (คล้ายโคเคน)ลักษณะของยาแก้แพ้ส่วนใหญ่ (เกิดขึ้นเนื่องจากการลดลงของการซึมผ่านของเยื่อหุ้มสำหรับไอออนโซเดียม) Diphenhydramine และ promethazine เป็นยาชาเฉพาะที่ที่แรงกว่ายาชา อย่างไรก็ตามพวกมันมีอาการคล้าย quinidine อย่างเป็นระบบซึ่งแสดงออกโดยการยืดระยะอาละวาดและการพัฒนาของกระเป๋าหน้าท้องอิศวร
tachyphylaxis: ฤทธิ์ต้านฮีสตามีนลดลงเมื่อใช้เป็นระยะเวลานานยืนยันความต้องการเปลี่ยนยาทุก 2-3 สัปดาห์
ควรสังเกตยาแก้แพ้ของคนรุ่นแรกนั้นแตกต่างจากคนรุ่นที่สองในระยะเวลาอันสั้นจากการสัมผัสกับอาการทางคลินิกที่ค่อนข้างเร็ว หลายคนมีอยู่ในรูปแบบหลอดเลือดกลยุทธ์ในการสร้าง antihistamines ใหม่เปลี่ยนไปหลังจากความหลากหลายของตัวรับ H ถูกสร้างขึ้นในช่วงปลายยุค 60 ปรากฎว่าอาการภายนอกของโรคภูมิแพ้นั้นกระทำโดยการกระทำของฮิสตามีนในตัวรับชนิดที่ 1 และถึงแม้ว่าปัจจุบันมีตัวรับสัญญาณ 4 ชนิดที่เป็นที่รู้จักกันในปัจจุบัน แต่ก็ยังคงชัดเจนว่าอาการภายนอกของปฏิกิริยาการแพ้เป็นผลมาจากการกระทำของฮิสตามีนในตัวรับชนิดที่ 1 (ตัวรับ H1) ดังนั้นงานคือการสร้างตัวรับ H1 เลือกอย่างสูงในกรณีที่ไม่มีการปิดล้อมของผู้รับอื่น ๆ และการสูญเสียคุณสมบัติที่ไม่พึงประสงค์อื่น ๆ โดยเฉพาะอย่างยิ่งในใจเย็นและ tachyphylaxis
ในช่วงปลายยุค 70 สารประกอบ (terfenadine) ถูกพบว่ามีคุณสมบัติตรงตามข้อกำหนดข้างต้นโดยไม่ตั้งใจ ต่อจากนั้นรายชื่อสารประกอบที่มีคุณสมบัติดังกล่าวจะถูกเติมด้วยสารตัวใหม่ที่สร้างกลุ่มตัวรับ H1 ที่เป็นคู่ปรับรุ่นที่สองซึ่งในเวลานั้นรวมถึงแอสเทมมีโซล, loratadine, cyterisin, ebastine Terfenadine และ Astemizole ได้ออกจากตลาดยาไปแล้วเนื่องจากมีผลข้างเคียงที่ไม่พึงประสงค์ต่อระบบหัวใจและหลอดเลือด
ตัวแทนทั้งหมดของยาเสพติดรุ่นที่สองที่อยู่ในสารประกอบเคมีชนิดต่าง ๆ มีคุณสมบัติคล้ายกันซึ่งบ่งบอกถึงข้อดีของยาเหล่านี้ในรุ่นแรก ยาเสพติดรุ่นที่ 2 มีความสัมพันธ์สูงสำหรับตัวรับ H1 ส่วนใหญ่เป็นตัวบล็อกที่ไม่ใช่การแข่งขัน คุณสมบัติหลังต้องการคำอธิบายสั้น ๆ สมมติฐานที่ว่าการปิดล้อมนั้นไม่สามารถแข่งขันได้เนื่องจากการเลือกตัวรับของตัวรับ H1 ดูเหมือนว่าสมเหตุสมผล แต่ไม่ใช่ในพื้นที่ของศูนย์ปฏิบัติการที่รับผิดชอบในการผูกกับฮิสตามีน แต่ในพื้นที่อื่น ๆ ดังนั้นฮีสตามีนจึงไม่สามารถกำจัดศัตรูที่ถูกผูกไว้กับตัวรับซึ่งถูกเก็บรักษาไว้เป็นเวลานานในสถานะที่ถูกผูกไว้ป้องกันไม่ให้โครงสร้างของตัวรับที่เกิดขึ้นเมื่อมันโต้ตอบกับคนกลาง (ฮิสตามีน) และจำเป็นสำหรับการส่งสัญญาณไปยังเซลล์
ดังนั้นสำหรับยาเสพติดของคนรุ่นที่สองคือลักษณะ ความสัมพันธ์สูงสำหรับตัวรับ H1 ความแข็งแรงในการผูกพันของคู่ต่อสู้กับตัวรับ H1 ทำให้มั่นใจได้ว่าระยะเวลาของการกระทำของมันและดังนั้นความเป็นไปได้ของยาครั้งเดียวในระหว่างวัน เนื่องจากการเลือกสรรอย่างสูงของการปิดล้อมของตัวรับ H1 ที่แม่นยำยารุ่นที่สองในปริมาณการรักษาจึงไม่ปิดกั้นตัวรับของผู้ไกล่เกลี่ยคนอื่น ๆ และดังนั้นจึงไม่มีผลข้างเคียงที่ไม่พึงประสงค์จากคู่อริของตัวรับ H1 ของรุ่นแรก คุณสมบัติทางเคมี - กายภาพของยารุ่นที่สองสามารถกำจัดหรือลดการแทรกซึมของพวกเขาอย่างมีนัยสำคัญผ่านอุปสรรคเลือดสมองและจึงกำจัดผลกระทบจากส่วนกลางรวมถึงความใจเย็น แม้สำหรับ cetirizine ซึ่งในการศึกษาจำนวนหนึ่งได้แสดงให้เห็นว่ายากล่อมประสาทในกรณีที่มีขนาดใหญ่กว่าเล็กน้อยในกลุ่มผู้ได้รับยาหลอกผลกระทบนี้จะเด่นชัดน้อยกว่าในสารตั้งต้นของ cetirizine - hydroxyzine ในที่สุดยาเสพติดเหล่านี้ส่วนใหญ่ไม่แสดง tachyphylaxis นั่นคือพวกเขาสามารถใช้เป็นเวลานานโดยผู้ป่วยโดยไม่ต้องแทนที่ด้วยยาแก้แพ้อื่น ๆ นอกจากนี้ยาเหล่านี้สามารถใช้สำหรับบ่งชี้ทางคลินิกที่กว้างขึ้น: ในเงื่อนไขการแพ้เรื้อรังโดยไม่ต้องเปลี่ยนศัตรูตัวใดตัวหนึ่งเป็นอีกตัวหนึ่งในโรคหอบหืดหลอดลมรวมกับอาการที่ต้องได้รับการแต่งตั้งจากคู่อริตัวรับ H1 ในที่สุดด้วยการสร้างคู่อริของตัวรับ H1 ของรุ่นที่สองความเป็นไปได้ได้เปิดขึ้นโดยการใช้ antihistamines โดยคนที่มีส่วนร่วมในกิจกรรมที่ต้องการความสนใจมากขึ้นซึ่งเป็นสิ่งสำคัญในยุคของเรา
ยาเสพติดของคนรุ่นแรกในคุณสมบัติส่วนบุคคลของพวกเขาอยู่ใกล้กับยาเสพติดของรุ่นที่สอง. ตัวอย่างเช่น acrivastin การใช้งานที่เกี่ยวข้องกับการใช้เศษส่วน (3 ครั้งต่อวัน) เป็นตัวบล็อกที่เลือกอย่างค่อนข้างสูงของผู้รับ H1 เป็นเพียงการเผาผลาญบางส่วนเท่านั้นและไม่ค่อยมีผลกดประสาท ยาแก้แพ้ระดับเดิมที่สร้างขึ้นโดยนักวิจัยในประเทศ (M.D. Mashkovsky, M.E. Kaminka) เป็นอนุพันธ์ของ quinuclidine ยาที่รู้จักกันดีของกลุ่มนี้ fencarol (chifenadine) ก็คล้ายกับยาเสพติดรุ่นที่สองในความสัมพันธ์สูงสำหรับผู้รับ H1, ความใจเย็นต่ำและมีความปลอดภัยที่ดี นอกเหนือจากผลของการเป็นปรปักษ์ต่อตัวรับ H1 มันเพิ่มกิจกรรมของ diaminoxidase (histaminase) และดังนั้นจึงมีผล antiallergic เพิ่มเติมเนื่องจากการทำลายของฮีสตามีปล่อยออกมาในระหว่างการเกิดปฏิกิริยาแพ้
ยาแก้แพ้รุ่นที่สอง: acrivastin (semprex), แอสเทมมีโซล (gismanal), dimetinden (fenistil), oxatomide (tinset), terfenadine (bronal, histadine), azelastine (histodet), มิโซลิน, loratine epititin bastin (kestin), bamipin (soventol)
ยาแก้แพ้ในรุ่นที่สองที่พบมากที่สุด (ไม่ใช่ยากล่อมประสาท) คือคุณสมบัติดังต่อไปนี้:
ความจำเพาะสูงและความสัมพันธ์สูงสำหรับตัวรับ H1ในกรณีที่ไม่มีอิทธิพลต่อตัวรับโคลีนและเซโรโทนิน
เริ่มมีอาการทางคลินิกอย่างรวดเร็ว และระยะเวลาของการกระทำ การยืดออกสามารถทำได้เนื่องจากการจับโปรตีนสูงการสะสมของยาและสารในร่างกายและการขับถ่ายล่าช้า
ใจเย็นน้อยที่สุดเมื่อใช้ยาเสพติดในปริมาณที่รักษา มันอธิบายได้โดยทางเดินที่อ่อนแอของกำแพงเลือดสมองเนื่องจากคุณสมบัติโครงสร้างของสารเหล่านี้ บุคคลที่มีความละเอียดอ่อนบางคนอาจมีอาการง่วงนอนปานกลางซึ่งไม่ค่อยเป็นสาเหตุของการหยุดยา
ขาด tachyphylaxisด้วยการใช้งานเป็นเวลานาน
ความสามารถในการบล็อกช่องโพแทสเซียมของกล้ามเนื้อหัวใจซึ่งสัมพันธ์กับการยืดช่วง QT และการรบกวนจังหวะการเต้นของหัวใจ ความเสี่ยงของผลข้างเคียงนี้เพิ่มขึ้นเมื่อมีการรวมกันของ antihistamines กับ antifungal (ketoconazole และ intraconazole), macrolides (erythromycin และ clarithromycin), ผู้ป่วยที่มีอาการรุนแรง, antidepressants (fluoxetine, sertraline และ paroxetine)
รูปแบบทางหลอดเลือดดำขาดอย่างไรก็ตามบางส่วนของพวกเขา (azelastine, levocabastine, bamipine) มีให้ในรูปแบบของ แอปพลิเคชันเฉพาะ.ยาแก้แพ้รุ่นที่สาม (สาร). วิธีการเพิ่มเติมเพื่อปรับปรุงคู่อริของตัวรับ H1 ได้รับแจ้ง แต่น่าเสียดายที่โดยสถานการณ์เชิงลบ ความจริงก็คือว่ายาเสพติดส่วนใหญ่ในซีรีส์นี้เป็น prodrugs นั่นคือ metabolites ที่ใช้งานทางเภสัชวิทยาจะเกิดขึ้นในร่างกายจากรูปแบบเริ่มต้นซึ่งมีผลการเผาผลาญ หากสารเริ่มต้นซึ่งแตกต่างจากสารของมันให้ผลที่ไม่พึงประสงค์จากนั้นเกิดขึ้นภายใต้เงื่อนไขที่ความเข้มข้นของมันในร่างกายเพิ่มขึ้นอาจนำไปสู่ผลกระทบร้ายแรง นี่คือสิ่งที่เกิดขึ้นในคราวเดียวกับยาเทอร์เฟนาดีนและแอสเทมมีโซล ในบรรดาคู่อริของผู้ที่รับทราบ H1 ในเวลานั้นมีเซซิริซีนเพียงอย่างเดียวเท่านั้นที่ไม่ใช่ prodrug แต่เป็นยาที่แท้จริง มันเป็นสารสุดท้ายที่ใช้งานทางเภสัชวิทยาของยาเสพติดของรุ่นแรกของไฮดรอกซี การใช้ cetirizine เป็นตัวอย่างก็แสดงให้เห็นว่าการเปลี่ยนแปลงการเผาผลาญเล็กน้อยของโมเลกุลเดิมช่วยให้ได้รับการเตรียมเภสัชวิทยาใหม่ในเชิงคุณภาพ วิธีการที่คล้ายกันถูกนำมาใช้เพื่อให้ได้ antihistamine ใหม่ fexofenadine สร้างขึ้นบนพื้นฐานของสารสุดท้ายที่ใช้งานทางเภสัชวิทยาของ terfenadine สุดท้าย ดังนั้นความแตกต่างพื้นฐานระหว่างยาแก้แพ้รุ่นที่สามคือพวกเขาเป็นสารที่ใช้งานของยาแก้แพ้รุ่นก่อนหน้า คุณสมบัติหลักของพวกเขาคือไม่สามารถที่จะมีอิทธิพลต่อช่วงเวลา QT ขณะนี้การเตรียมการของรุ่นที่สามถูกแสดงโดยเซซิริซีนและเฟ็กโซฟีนาดีน ยาเหล่านี้ไม่ข้ามสิ่งกีดขวางสมองเลือดและดังนั้นจึงไม่ออกแรง ผลข้างเคียง จากระบบประสาทส่วนกลาง นอกจากนี้ยาแก้แพ้ที่ทันสมัยมีผลต่อการต่อต้านอาการแพ้เพิ่มเติมอย่างมีนัยสำคัญ: ลดการแสดงออกของโมเลกุลยึดเกาะ (ICAM-1) และยับยั้งการหลั่ง eosinophil ที่เกิดจาก IL-8, GM-CSF และ sICAM-1 จากเซลล์เยื่อบุผิวลดความรุนแรงของหลอดลม ลดปรากฏการณ์ hyperreactivity หลอดลม
ยาแก้แพ้รุ่นที่สาม: cetirizine (zirtec), fexofenadine (telfast)
ด้วยวิธีนี้antihistamines เป็นตัวแทน antiallergic ของความเป็นไปได้ไม่ได้ใช้อย่างแท้จริง ผู้กำกับการวิจัยพยายามที่จะเพิ่มความสัมพันธ์ของสารเหล่านี้สำหรับผู้รับ H1 ในมือข้างหนึ่งและการขยายและเพิ่มความสามารถในการยับยั้งการทำงานของเซลล์เป้าหมายในทางกลับกันจะช่วยให้เราตระหนักถึงความคิดของยาเสพติดมัลติฟังก์ชั่น
ศาสตราจารย์แอลเอ Goryachkina
RMAPO, มอสโก
60 ปี ยาแก้แพ้ (AGP) ใช้ในการรักษาโรคภูมิแพ้ต่อไปนี้:
- โรคจมูกอักเสบภูมิแพ้ (ตามฤดูกาลและตลอดทั้งปี)
- เยื่อบุตาอักเสบจากภูมิแพ้
- โรคผิวหนังภูมิแพ้ (โรคผิวหนังภูมิแพ้, ลมพิษเฉียบพลันและเรื้อรัง, อาการบวมน้ำ Quincke, ฯลฯ )
- ปฏิกิริยาการแพ้แมลงกัดต่อยและต่อย
- การป้องกันภาวะแทรกซ้อนกับ SIT และอื่น ๆ
ความพยายามในการใช้ยาแก้แพ้ที่ได้มาใหม่นั้นมีความครอบคลุมมากกว่าการให้เหตุผลทางตรรกะอย่างน่าเชื่อถือแม้กระทั่งยาที่มีประสิทธิภาพในการรักษาอาการของฮิสตามีนสูงมาก
โรคภูมิแพ้โดยเฉพาะอย่างยิ่งโรคจมูกอักเสบภูมิแพ้, ภูมิแพ้หอบหืด, ลมพิษไม่ทราบสาเหตุเรื้อรัง, ผิวหนังอักเสบภูมิแพ้เป็นหนึ่งในเงื่อนไขทางพยาธิวิทยาที่พบบ่อยที่สุดในมนุษย์ แม้ว่าโดยปกติโรคเหล่านี้จะไม่เป็นภัยคุกคามต่อชีวิต แต่ก็สามารถทำให้คุณภาพชีวิตของผู้ป่วยแย่ลงอย่างมีนัยสำคัญ โรคภูมิแพ้มีการเกิดโรคที่คล้ายกันและในความเป็นจริงถือได้ว่าเป็นอาการท้องถิ่นของการอักเสบแพ้ระบบ ฮีสตามีนเป็นหนึ่งในผู้ไกล่เกลี่ยหลักของปฏิกิริยาการแพ้ดังนั้นตัวบล็อกของตัวรับฮีสตามีนเอช 1 ยังคงเป็นตัวเลือกในการรักษาโรคภูมิแพ้โดยเฉพาะโรคจมูกอักเสบและลมพิษเรื้อรัง